L’Inseminazione Artificiale (IA) è una tecnica di riproduzione assistita che ha rivoluzionato il panorama della medicina della fertilità, offrendo speranza a molte coppie e individui che affrontano difficoltà nel concepimento naturale. Questa procedura, considerata tra le più semplici e sicure nell'ambito della Procreazione Medicalmente Assistita (PMA), consiste nell’introdurre un campione di seme opportunamente preparato direttamente nell’utero della paziente al momento dell’ovulazione, facilitando così l’incontro tra i gameti maschili e femminili. È spesso il primo passo nel percorso di fertilità, consigliato nei casi in cui le cause dell’infertilità siano lievi o funzionali e in cui non sia necessario ricorrere a procedure più complesse come la fecondazione in vitro (FIVET o ICSI).
Cos'è l'Inseminazione Artificiale: Principi Fondamentali e Indicazioni
Con il termine inseminazione artificiale si intende una tecnica di riproduzione assistita che consiste nell’introdurre spermatozoi opportunamente selezionati direttamente all’interno dell’apparato genitale femminile, in modo da facilitare l’incontro tra gamete maschile e ovocita. Questo processo è semplice e indolore, e non richiede l'estrazione degli ovociti per la fecondazione, distinguendosi così da tecniche di livello superiore.
La procedura è indicata per una vasta gamma di situazioni, tra cui infertilità inspiegata, lievi fattori maschili (come una lieve riduzione del numero o della motilità degli spermatozoi), problemi cervicali che impediscono agli spermatozoi di raggiungere l'utero, o per donne single e coppie lesbiche che desiderano intraprendere un percorso di maternità. L’inseminazione artificiale rappresenta una delle tecniche di procreazione medicalmente assistita (PMA) più semplici, sicure e utilizzate per favorire il concepimento in coppie che incontrano difficoltà nel realizzare una gravidanza naturale.
Tipologie di Inseminazione Artificiale: Omologa e Eterologa
L’inseminazione artificiale si articola principalmente in due macro-categorie, definite dalla provenienza del campione seminale:
Inseminazione Artificiale Coniugale (IAC) o Omologa: Questa è la forma più comune e utilizzata, in cui viene impiegato il liquido seminale del partner della donna. In questo scenario, l'uomo raccoglie un campione di sperma, spesso a casa, e lo consegna a un laboratorio specializzato entro un'ora per la preparazione. Questa vicinanza temporale è cruciale per preservare la vitalità degli spermatozoi.

Inseminazione Artificiale con Donatore (AID) o Eterologa: In questo caso, il campione di seme proviene da un donatore anonimo. Questo approccio è fondamentale per donne single, coppie lesbiche o coppie eterosessuali in cui il partner maschile presenta una grave forma di infertilità o un rischio genetico non trasmissibile. In una donazione, il seme viene sempre congelato. Questa prassi è dettata dalla necessità di ripetere gli esami del sangue del donatore 6 mesi dopo il prelievo del campione, al fine di escludere qualsiasi malattia infettiva e garantire la massima sicurezza al ricevente. In conformità con la legge spagnola sulla riproduzione assistita, ogni donatore rimane anonimo, garantendo così la protezione sia dei donatori che delle future famiglie. I processi di selezione dei donatori vengono effettuati con il supporto di banche del seme specializzate che seguono rigorosi standard di qualità e sicurezza. Questo assicura che ogni campione soddisfi i più alti requisiti di qualità genetica e sanitaria, fornendo ai pazienti gameti della migliore qualità per massimizzare le possibilità di successo dell’inseminazione.
Oltre a queste distinzioni basate sulla fonte del seme, è possibile classificare l'inseminazione artificiale anche in base al sito di deposizione degli spermatozoi:
Inseminazione Intrauterina (IUI): È la forma più comune e utilizzata. L’inseminazione intrauterina IUI è una tecnica di riproduzione assistita che consente la deposizione del seme maschile, opportunamente trattato, nell’apparato genitale femminile. Il medico specialista inserisce una sottile cannula attraverso la cervice, guidata dagli ultrasuoni, per depositare il campione di spermatozoi direttamente nel fondo dell’utero, evitando così la barriera cervicale. Presso alcuni centri, tutte le inseminazioni vengono eseguite per via intrauterina.
Inseminazione Intracervicale: In questo caso, gli spermatozoi vengono introdotti nel canale cervicale, vicino all’apertura dell’utero. Questa tecnica è meno comune rispetto alla IUI.
Inseminazione Intratubale: Più rara, prevede l’introduzione degli spermatozoi direttamente nelle tube di Falloppio.
Il Percorso Verso l'Inseminazione: Dalla Valutazione alla Stimolazione Ovarica
Il percorso che conduce all'inseminazione artificiale è attentamente pianificato e personalizzato per ogni paziente, iniziando con una fase di valutazione approfondita.
La Prima Consulenza e i Test Preliminari
Il processo inizia con una prima visita, che può essere svolta online o di persona, per valutare il caso specifico del paziente o della coppia e progettare il piano terapeutico migliore. L’obiettivo è adattare il trattamento alle disponibilità del paziente per evitare incertezze e stress. Durante questa fase, vengono eseguiti diversi esami fondamentali prima del trattamento di inseminazione artificiale, quali test ormonali per valutare la funzione ovarica, ecografie per analizzare lo stato di salute dell’utero e delle ovaie, e un'analisi del liquido seminale nel caso in cui si utilizzi il seme del partner. Il primo controllo ecografico associato ad un prelievo di sangue per dosare FSH, LH ed ESTRADIOLO, viene effettuato il secondo o terzo giorno del ciclo. È in questa giornata che si decide se la paziente potrà proseguire con la stimolazione, e nel pomeriggio il ginecologo informerà la paziente sui valori dei dosaggi ormonali effettuati la mattina. Questi esami sono cruciali per individuare eventuali anomalie e per personalizzare il protocollo di trattamento.
La Stimolazione Ovarica Controllata
Uno degli aspetti chiave dell'inseminazione artificiale per massimizzare le possibilità di successo è l'ottimizzazione del momento dell'ovulazione e, in molti casi, lo sviluppo di uno o più follicoli maturi. L’Inseminazione Artificiale si effettua seguendo il ciclo naturale o, più frequentemente, con una piccola stimolazione ormonale per favorire lo sviluppo follicolare.
Questa fase consiste nell'indurre una blanda crescita follicolare multipla (massimo 3-4 follicoli) utilizzando farmaci ormonali, come le iniezioni sottocutanee di basse dosi di gonadotropine (ormone follicolo-stimolante) o, in casi selezionati, l’assunzione orale di citrato di clomifene. Durante il ciclo mestruale spontaneo, molti follicoli iniziano a svilupparsi all’interno di ciascuna ovaia, ma quando uno di essi raggiunge dimensioni leggermente maggiori, la crescita degli altri viene inibita. Il follicolo è la sede nell’ovaio in cui si sviluppa l’ovocita, ovvero la cellula riproduttiva femminile. Durante la prima fase del ciclo mestruale di una donna, avviene lo sviluppo del follicolo: inizia di dimensioni microscopiche e cresce fino a circa 22 mm, riempiendosi di liquido contenente nutrienti per l’ovocita.
Il trattamento di stimolazione ovarica dura generalmente tra i 9 e i 14 giorni. Riteniamo che sia molto importante prescrivere il farmaco e il dosaggio più appropriati per ogni donna, individualizzando ogni caso ed evitando regimi di trattamento standard. Durante la stimolazione, la crescita e lo sviluppo dei follicoli vengono monitorati costantemente con gli ultrasuoni e, in base a questi esami, la dose del farmaco viene regolata e il controllo successivo viene programmato 1 o 2 giorni dopo. Questo monitoraggio ecografico aiuta a capire quando è il momento migliore per effettuare la fecondazione.
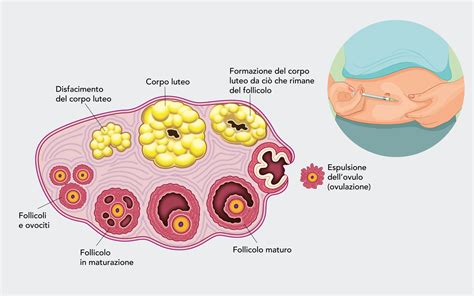
L'Induzione dell'Ovulazione
Quando i follicoli hanno raggiunto un diametro adeguato, solitamente tra i 18 e i 20 mm, è indicata un’iniezione di HCG (gonadotropina corionica umana). Questa iniezione innesca l'ovulazione, il processo in cui si apre un foro nella parete del follicolo e l'ovocita fuoriesce, rendendolo disponibile per la fecondazione. L’inseminazione artificiale deve essere sincronizzata con l’ovulazione, e dovrebbe essere eseguita entro poche ore dall'effettiva liberazione dell'ovocita.
la fecondazione e impianto
La Preparazione del Seme in Laboratorio
Il successo dell'inseminazione artificiale dipende in larga misura dalla qualità del campione di seme utilizzato. Per questo motivo, una fase cruciale del processo è la preparazione del seme in laboratorio.
Il campione di seme, sia esso del partner o di un donatore, viene raccolto e consegnato al laboratorio. Se il campione proviene dal partner, l'uomo raccoglie un campione di sperma a casa e lo consegna, come precedentemente menzionato per l'Institut Marqués, in meno di un'ora.
Nel laboratorio di analisi del seme, il campione viene preparato utilizzando tecniche avanzate, come quella a gradiente. Queste tecniche permettono di separare il plasma seminale e, soprattutto, di selezionare e concentrare gli spermatozoi più mobili e vitali, rimuovendo quelli immobili o anomali. Questo processo, noto anche come capacitazione, è fondamentale per aumentare le possibilità di fecondazione, in quanto solo gli spermatozoi migliori vengono utilizzati per l’inseminazione. Presso alcuni centri, il seme viene sempre potenziato in laboratorio, indipendentemente dalla sua origine.
La Procedura di Inseminazione Intrauterina (IUI)
Una volta che il campione di seme è stato preparato e l'ovulazione è stata indotta e sincronizzata, si procede con l'inseminazione vera e propria. Il giorno dell’inseminazione coincide con quello dell’ovulazione della donna, per facilitare l’incontro tra ovulo e spermatozoo.
L'inseminazione avviene in ambulatorio, circa due ore dopo la preparazione del campione seminale. La paziente viene posizionata in posizione ginecologica. Il medico specialista inserisce una sottile cannula sterile e flessibile attraverso la cervice, guidata dagli ultrasuoni, per depositare il campione di seme trattato direttamente nel fondo dell’utero. Generalmente, viene depositato un volume di 0.3 - 0.5 ml di liquido seminale trattato all’interno della cervice uterina e iniettato lentamente. L’intervento è molto semplice, dura pochi minuti, e non richiede anestesia o antidolorifici, essendo considerato generalmente indolore. Alcune donne possono avvertire un lieve fastidio, simile a quello di un esame pelvico, ma non è considerato doloroso.
Con il regime terapeutico utilizzato presso alcuni Centri, è necessaria una sola inseminazione per ciclo. Avvenuta l’inseminazione, la paziente rimane sdraiata sul lettino ginecologico qualche minuto, poi si alza e può riprendere le normali attività. Non è necessario rimanere a riposo.
Per i pazienti che non vivono nella località della clinica, come la Spagna, è spesso necessario un soggiorno di non più di 2-3 giorni per l'intera procedura di inseminazione. Nei giorni successivi, può essere prescritta una terapia di supporto ormonale, solitamente a base di progesterone, per favorire l’impianto dell’embrione nell'utero.
L'Attesa del Risultato e il Test di Gravidanza
Dopo l’inseminazione, inizia il periodo di attesa, noto come "attesa della beta", che dura circa due settimane. Durante questo intervallo, si può tornare a una vita normale. Al termine di questo periodo, si potrà fare un test di gravidanza. Il test di gravidanza viene eseguito due settimane dopo l’inseminazione ed è un esame del sangue che misura i livelli dell’ormone hCG (gonadotropina corionica umana), il cosiddetto "ormone della gravidanza". Un risultato positivo indica l'inizio di una gravidanza.
Tassi di Successo e Fattori Determinanti
I tassi di successo dell'inseminazione artificiale possono variare a seconda di numerosi fattori, inclusa l'età della donna, la causa dell'infertilità, la qualità del seme e il tipo di inseminazione (omologa o eterologa). Tuttavia, le statistiche forniscono un'indicazione generale sulle probabilità. Ad esempio, con lo sperma del partner, i tassi di successo riportati possono essere intorno al 25%, mentre con sperma di donatore, le probabilità possono salire al 45%. Va notato che la probabilità di gravidanza è inferiore se si sceglie l’inseminazione su ciclo naturale rispetto a un ciclo stimolato.
Generalmente, si consigliano fino a 3-4 cicli di inseminazione prima di valutare tecniche di PMA più complesse, come la fecondazione in vitro (FIVET o ICSI). Se dopo 3-4 cicli di inseminazione non si ottiene una gravidanza, lo specialista può consigliare di passare a tecniche di secondo livello, come la fecondazione in vitro (FIVET) o la microiniezione intracitoplasmatica (ICSI). La decisione dipende dall’età della donna, dalla qualità ovocitaria e dai risultati delle analisi di fertilità.
Sicurezza e Aspetti Emotivi dell'Inseminazione Artificiale
L’inseminazione artificiale è considerata una tecnica sicura e ben tollerata. L’inseminazione intrauterina presenta rischi limitati. Gli effetti collaterali sono rari e generalmente lievi, come un leggero fastidio addominale o piccole perdite vaginali dopo la procedura.
Oltre agli aspetti tecnici e medici, il percorso di PMA può risultare impegnativo dal punto di vista emotivo sia per i pazienti che per gli operatori. Come per ogni percorso di fertilità, anche l’inseminazione artificiale può essere emotivamente impegnativa. È fondamentale che i pazienti ricevano un supporto psicologico adeguato durante tutte le fasi del trattamento. Molte cliniche specializzate offrono un'attenzione personalizzata, con team che hanno affrontato processi simili, garantendo comprensione e sostegno. La continuità dell'assistenza medica, con lo stesso specialista che segue il paziente dalla prima visita alla conferma della gravidanza, contribuisce a creare un rapporto di fiducia e a mitigare lo stress.
La Legislazione e i Vantaggi della Spagna nell'Inseminazione Artificiale
La Spagna è un punto di riferimento internazionale per i trattamenti di fertilità, grazie anche a una legislazione sulla riproduzione assistita che offre molti vantaggi. La legge spagnola è progressista e inclusiva: non c’è un periodo di attesa per l’inseminazione artificiale, il trattamento è aperto a donne single e coppie lesbiche, e i donatori di sperma rimangono anonimi, un aspetto che garantisce un elevato numero di donazioni e quindi una maggiore disponibilità di gameti. Queste condizioni rendono la Spagna una destinazione privilegiata per chi cerca trattamenti di fertilità.
Cliniche come Vida Fertility sono composte da specialisti internazionali, che garantiscono che la comunicazione non sia un problema e che il caso di ogni paziente venga compreso appieno. L'attenzione personalizzata è una priorità, con il team che segue il paziente dal primo appuntamento fino alla gravidanza. Questo approccio olistico e multilingue facilita l'accesso e la gestione del trattamento per pazienti provenienti da diverse parti del mondo.
Domande Frequenti sull'Inseminazione Artificiale
Quanto costa l'Inseminazione Artificiale?
Il prezzo dell’Inseminazione Artificiale può essere uno dei più economici nelle cliniche di riproduzione assistita. Tuttavia, è necessario che un esperto di fertilità valuti, consigli e accompagni nella scelta del trattamento più appropriato, poiché il costo può variare a seconda che si tratti di Inseminazione con partner (IAC) o Inseminazione con donatore (IAD) e della clinica specifica.
Quanto dura il processo di Inseminazione Artificiale?
Il processo di Inseminazione Artificiale dura generalmente tra le 2 e le 3 settimane, iniziando con il monitoraggio del ciclo ovulatorio naturale o indotto della donna e culminando con l’inseminazione. Questo periodo può variare a seconda delle caratteristiche individuali di ciascun paziente e della sua risposta alla stimolazione ormonale.
Chi mi seguirà durante il trattamento?
Molti centri credono che la continuità e la fiducia siano fondamentali per ottenere i migliori risultati. Per questo motivo, il trattamento è spesso seguito sempre dallo stesso medico, dalla prima visita fino alla conferma della gravidanza. Lo specialista conoscerà la storia del paziente, gli esami e ogni dettaglio dell’evoluzione, consentendo un follow-up medico totalmente personalizzato e coerente. Solo in casi eccezionali, per motivi estranei alla clinica, il paziente potrebbe essere seguito da un altro membro dell’équipe medica, sempre con la stessa professionalità e sotto la supervisione del ginecologo di referenza.
L'Inseminazione Artificiale fa male?
L’inseminazione artificiale è una procedura generalmente indolore. Alcune donne possono avvertire un lieve fastidio, simile a quello di un esame pelvico o ai dolori mestruali, ma non è considerato un processo doloroso e non richiede anestesia.
Il Ruolo della Procreazione Medicalmente Assistita (PMA) e il Futuro
L’inseminazione artificiale si inserisce nel più ampio contesto della Procreazione Medicalmente Assistita (PMA), un ambito in continua evoluzione, che richiede agli operatori sanitari un aggiornamento costante su aspetti clinici, di laboratorio, psicologici e genetici. Dalla fase iniziale di stimolazione ovarica fino alla procedura di trasferimento embrionale, ogni passaggio richiede competenze precise per ottimizzare i risultati e minimizzare i rischi.
Nel percorso terapeutico di fecondazione assistita e inseminazione artificiale vengono utilizzate differenti tipologie di tecniche che si dividono principalmente in tecniche più semplici, come quelle di primo livello, fino ad arrivare a quelle più complesse classificate come tecniche di secondo e di terzo livello. L’approccio più basilare è rappresentato dalle tecniche di primo livello che includono le procedure per favorire il concepimento spontaneo attraverso le vie dei genitali femminili, come i rapporti mirati per l’ottenimento del concepimento e i monitoraggi della crescita dei follicoli, sia tramite la stimolazione ovarica che senza la stimolazione. L’inseminazione artificiale, in particolare la IUI, rientra tra le tecniche di primo livello.
Nelle situazioni più complesse, si ricorre alle cosiddette tecniche di secondo e di terzo livello, nelle quali si va alla ricerca del concepimento “in vitro”: in altre parole, si ottengono embrioni tramite l’unione dei gameti femminili e maschili in laboratorio, come nella FIVET o ICSI. Le prestazioni in questo settore vengono erogate sia in regime privato che convenzionato con Fondi Sanitari, a seconda delle normative e delle strutture. Questa continua ricerca e innovazione nel campo della PMA garantisce che le opzioni per affrontare l'infertilità diventino sempre più efficaci e accessibili.
tags: #chat #inseminazione #artificiale