Nei delicati primi mesi e anni di vita di un bambino, i genitori spesso affrontano una miriade di problemi di salute. Uno di questi problemi è la comparsa di eruzioni cutanee fungine nei neonati, una condizione comune e curabile che può manifestarsi in diverse forme. Le eruzioni cutanee fungine infantili, comunemente note come infezioni da lievito, sono causate da una crescita eccessiva di funghi sulla pelle o sulle mucose. Comprendere la natura della candidosi, i suoi sintomi caratteristici, le cause sottostanti e i rimedi disponibili è fondamentale per una gestione efficace e per garantire il benessere del bambino.
La Candida Albicans: Un Microrganismo Opportunista
La candidosi è un’infezione causata dal lievito Candida. Questo lievito è un tipo di micete, e in particolare la Candida albicans è un fungo che fa parte della normale flora commensale del nostro corpo. Essa è normalmente residente sulla cute, nella bocca, nell’apparato digerente e nella vagina, e generalmente non provoca danni quando presente in quantità minime e fisiologiche. In queste condizioni, viene considerato parte di quel gruppo di microrganismi probiotici buoni che proteggono le mucose più delicate e contribuiscono alla perfetta assimilazione e fermentazione di alcuni nutrienti. La Candida albicans, in particolare, è una valida alleata per assimilare gli zuccheri e mantenere in salute palato, guance e gengive.
Tuttavia, in certe condizioni, la Candida può manifestare una crescita eccessiva sulle membrane mucose e nelle aree umide della pelle. Quando il comportamento di questo fungo cambia, diventando patogeno, si innesca quel processo di infezione che porta appunto alla comparsa della candidosi. Se ciò si verifica, il microrganismo provoca complicazioni più o meno gravi, attaccando le mucose che in genere protegge e diventando altamente infettivo, resistente e con una capacità di proliferazione molto veloce. Proprio a causa di questa elevata capacità di proliferazione, occorre individuare tempestivamente la problematica e trattarla con terapie mirate.
Il Mughetto: Una Manifestazione Comune della Candidosi Orale
Il mughetto, o candidosi orale, è un’infezione fungina che colpisce le mucose della bocca causata dalla Candida albicans. È l'espressione più comune e caratteristica della candidosi orale, una malattia infettiva della mucosa buccale sostenuta da Candida. Questa condizione si manifesta come macchie bianche all'interno della bocca del bambino, tra cui lingua, gengive e guance interne. Il mughetto del neonato non è un disturbo che deve preoccupare eccessivamente poiché è riconoscibile con facilità dai genitori ed è anche trattabile in modo semplice.
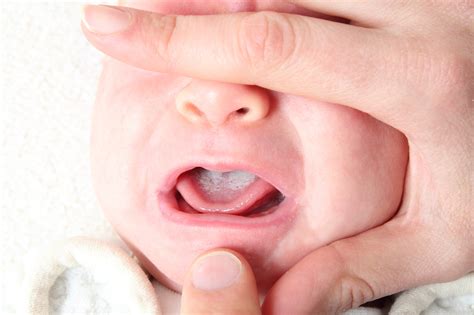
Nei bambini più grandi, invece, si tratta di una condizione poco frequente, poiché il sistema immunitario è ormai adeguatamente sviluppato. Nei lattanti e nei neonati, il mughetto compare nei primi mesi di vita, subito dopo la nascita: infatti, il periodo più a rischio è quello dell’allattamento. Il lattante tende a manifestare il disagio provocato dal mughetto con crisi di pianto e irritabilità. Anche se non si conoscono ancora tutte le cause esatte di questo problema, il motivo per cui questa infezione si rivela fastidiosa per il piccolo è semplice: appena nato, il sistema immunitario del bambino è ancora immaturo e il suo organismo si difende male da alcuni germi che possono attaccarlo.
Sintomi del Mughetto: Come Riconoscerlo
Riconoscere il mughetto nel neonato, in genere, non è difficile. Bisogna sospettarlo quando nella bocca compaiono placche biancastre e cremose, ben aderenti alla mucosa della lingua, delle gengive, del palato e della parte interna delle guance. Queste chiazze bianche e cremose, tipiche del mughetto, si trovano sulla lingua e ai lati della bocca e possono essere dolorose. A prima vista possono sembrare residui di latte, ma la differenza è semplice: nel mughetto le placche sono ben attaccate alla mucosa, difficili da rimuovere e, se tolte, lasciano la zona arrossata o leggermente sanguinante. Al di sotto di queste placche bianche si può intravedere una mucosa fortemente arrossata che tende al sanguinamento.
La malattia si può facilmente confondere con le semplici macchie di latte rimaste dopo la poppata o con altri disturbi. Per capire se si tratta di mughetto, basta passare una garza sul palato e sull’interno delle guance: se le macchie rimangono, allora si tratta proprio di mughetto. Le placche non si rimuovono facilmente con una garza bagnata, a differenza dei residui di latte che invece vengono via senza difficoltà.
I sintomi iniziali della candida orale sono costituiti principalmente da alterazione del gusto, da arrossamento e dalla presenza di macchie bianche, spesse e voluminose, all’interno della bocca e della lingua. Di solito il mughetto non provoca un vero e proprio dolore, ma può rendere il neonato più irritabile. Alle placche bianche poi sono associati altri sintomi quali il frequente dolore alle mucose, che può andare da un leggero fastidio con sensazione di prurito fino a un intenso bruciore con fuoriuscita di sangue. Possono anche verificarsi secchezza delle fauci e perdita del senso del gusto. In alcuni casi, qualora il mughetto si diffonda anche nelle mucose del palato duro, molle e della gola, si possono avere perdita di appetito e difficoltà nella deglutizione. Nei casi più gravi, la diffusione può portare a comparsa di febbre, vomito, tosse e diarrea.
Attenzione: se si osserva la presenza di placche biancastre sulle labbra, bisogna verificare se lesioni simili sono anche nella bocca. Se presenti, allora anche in questo caso si tratta di mughetto.
Mughetto neonatale🍼 : 👅cause e rimedi efficaci ✨
Esistono anche forme meno comuni di infezione da Candida orale. Una di queste è la candidiasi eritematosa, che si manifesta con aree rosse e lisce sulla lingua o sul palato. Un’altra è la cheilite angolare, caratterizzata da piccole fissurazioni dolorose agli angoli della bocca; questa condizione crea fissurazioni e piccole ragadi agli angoli della bocca.
Cause e Fattori di Rischio del Mughetto nei Neonati e Bambini
La Candida è un microrganismo comunemente residente nel cavo orale, nella vagina e nell’intestino. Tuttavia, quando il fungo modifica il proprio comportamento, si manifesta la malattia infettiva che va a colpire proprio le mucose fino a quel momento protette. La prima causa in genere è un abbassamento improvviso e significativo delle difese immunitarie. I neonati vengono fisiologicamente contaminati dalla Candida quando attraversano il canale del parto e, avendo un sistema immunitario ancora immaturo, non riescono a contrastarne lo sviluppo. Nei neonati, Candida Albicans può comparire precocemente nella mucosa orale, trasmesso in due modi: verticale o orizzontale. La trasmissione verticale avviene dalla madre al bambino durante il parto, mentre la trasmissione orizzontale, invece, avviene dopo la nascita.
Tra i fattori di rischio specifici per i neonati e i bambini troviamo:
- Sistema immunitario immaturo: Il motivo principale per cui questa infezione è frequente nei neonati è che il loro sistema immunitario è ancora immaturo. Se il mughetto compare dopo i primi sei mesi di vita, invece, può trattarsi di una malattia, come uno stato fisico di indebolimento.
- Neonati prematuri: Sono maggiormente a rischio di contrarlo in quanto non hanno ricevuto dalla placenta materna un corredo sufficiente di microbiota benefico.
- Neonati non allattati al seno: Sviluppano frequentemente il mughetto poiché sprovvisti di quei preziosi Lattobacilli e Bifidobatteri che solo il colostro e il latte materno sono in grado di rifornire. Inoltre, risultano deficitari anche in lattoferrina, che ha funzioni immunomodulanti e antinfettive, non presente nel latte artificiale o di altri mammiferi (bovini, ovini).
- Cure antibiotiche: L’assunzione di antibiotici può causare candidosi, in quanto essi distruggono i batteri che normalmente risiedono nel corpo, permettendo quindi alla Candida di svilupparsi in maniera incontrollata. Gli antibiotici spesso agiscono debellando tutti i batteri, compresi quelli buoni della flora intestinale, alterando l’equilibrio della flora batterica benefica intestinale con conseguente possibilità di sviluppare il mughetto alla bocca.
- Corticosteroidi: L’uso di corticosteroidi è un importante fattore di rischio per lo sviluppo del mughetto nei neonati e nei bambini. Sia sistemici che locali, inducono una riduzione delle difese immunitarie, fondamentali per il controllo della crescita di Candida albicans. È importante sottolineare che questa situazione si verifica soprattutto dopo trattamenti prolungati o con dosi elevate di corticosteroidi. I corticosteroidi per inalazione, spesso utilizzati dalle persone che soffrono di asma, causano a volte la candidosi della bocca.
- Vaccinazioni: I bambini sottoposti alle vaccinazioni vanno incontro ad un abbassamento temporaneo delle difese immunitarie che può predisporli allo sviluppo di candidosi orale.
- Basso peso alla nascita: È un fattore di rischio aggiuntivo nei neonati.
- Nutrizione parenterale: La nutrizione fornita totalmente per via parenterale è un altro fattore di rischio.
- Infezioni virali o batteriche: Un abbassamento delle difese immunitarie è spesso associato a un evento virale o batterico come un’influenza, una gastroenterite, altre malattie infettive o anche a seguito di infezioni batteriche di qualsiasi tipo come la congiuntivite, la gengivite, la polmonite e così via.
In generale, le condizioni che favoriscono l’infezione da Candida includono anche clima caldo e umido, biancheria sintetica troppo aderente, scarsa igiene e cambio poco frequente dei pannolini o degli indumenti intimi, soprattutto nei bambini e nelle persone anziane. Un sistema immunitario indebolito a causa del diabete, un’infezione da HIV in stadio avanzato o l’utilizzo di steroidi (chiamati talvolta anche glucocorticoidi o corticosteroidi) o altri farmaci che sopprimono il sistema immunitario (compresi i farmaci per trattare il cancro) predispongono alla candidosi. Anche la gravidanza, l'obesità o l'uso di antibiotici, insieme ad altre patologie cutanee come intertrigine e psoriasi, possono essere fattori di rischio.
Diagnosi del Mughetto nel Neonato
La diagnosi di mughetto è clinica, cioè viene fatta dal pediatra durante la visita, semplicemente osservando le lesioni presenti nella bocca del bambino. Non serve infatti fare alcun esame specifico per diagnosticare la presenza di candida, ma basta una visita di controllo dal medico. Per il pediatra basterà l’osservazione clinica delle lesioni alla bocca per confermare la presenza di mughetto. In genere, ad accorgersene è la mamma, quando pulisce la bocca al piccolo e vede alcuni puntini bianchi sul palato. Per fortuna, spesso non è nulla di preoccupante.
È fondamentale distinguere il mughetto da altre malattie infantili comuni o da condizioni simili. Il mughetto può essere confuso anche con le afte, infezione che si presenta sotto forma di placche biancastre circondate da una zona infiammata, ma le caratteristiche delle lesioni aiutano il pediatra a differenziarle.
Trattamento del Mughetto: Terapie e Accorgimenti
Il mughetto tende nella maggior parte dei casi a scomparire da solo nell’arco di poche settimane, ma è consigliabile non trascurarlo e ricorrere al medico per evitarne la diffusione in altri distretti corporei. La terapia viene prescritta dal pediatra ed è semplice. La prima linea di trattamento per le eruzioni cutanee fungine infantili in genere prevede farmaci antimicotici.

Per il mughetto nei bambini, si utilizza un farmaco antifungino che si presenta sotto forma di sciroppo. La dose è di 1 ml (pari a 100.000 unità internazionali) da somministrare 3-4 volte al giorno. La quantità va suddivisa applicandone metà su ciascun lato della bocca. Un farmaco antimicotico come la nistatina liquida può essere applicato con un dito o con un batuffolo di cotone sul lato delle guance dentro la bocca. È importante non sospendere la cura appena scompare la patina bianca sulla lingua. I tempi medi di risoluzione, se la terapia antifungina è stata eseguita correttamente, sono di 7-14 giorni.
Negli adulti, il mughetto viene trattato con farmaci che entrano direttamente nella bocca. Un farmaco antimicotico (come il clotrimazolo) può essere somministrato come compressa o pastiglia che si scioglie in bocca. I medici possono anche consigliare gargarismi con nistatina liquida, trattenendola in bocca il più possibile e quindi sputandola o ingoiandola. Possono anche prescrivere farmaci sotto forma di pillole da inghiottire (come il fluconazolo).
La durata dell’infezione varia da bambino a bambino e dall’efficacia della cura: in genere, si manifesta per qualche giorno, ma se non si interviene subito, può protrarsi a lungo e diventare fastidioso per il bambino.
Riguardo ai rimedi naturali, è bene ricordare che non esistono prove scientifiche a favore di rimedi naturali, soluzioni saline, bicarbonato, miele, probiotici o altri prodotti da banco per la cura del mughetto. Tuttavia, in caso di candidosi orale in neonati o bambini già svezzati, alcuni accorgimenti comportamentali, come pulire la bocca del bambino con una garza sterile imbevuta di una soluzione a base di acqua e bicarbonato (un cucchiaino di bicarbonato in un bicchiere di acqua bollita) dopo ogni poppata, sono suggeriti in alcune pratiche igieniche tradizionali, sebbene non come trattamento curativo diretto riconosciuto dalla scienza medica.
La Candidosi da Pannolino: Un'Altra Forma di Infezione Fungina
Un'eruzione cutanea fungina da pannolino è diffusa a causa della costante esposizione a urina e feci, che possono alterare il pH della pelle e creare un terreno fertile per i funghi. La micosi da pannolino è una delle malattie cutanee più comuni tra i neonati ed è una dermatite infiammatoria che si verifica in seguito all’uso prolungato del pannolino in soggetti dalla pelle sensibile. In questi bambini, la cute viene irritata dal pannolino e si crea un ambiente caldo-umido favorevole alla crescita fungina.

Sintomi e Diagnosi della Candidosi da Pannolino
Generalmente, l’infezione da candida da pannolino inizia con interessamento della regione perianale e si estende alle regioni inguinali, ai genitali e ai glutei. I sintomi includono pelle rossa e infiammata, prurito e talvolta desquamazione o desquamazione. Le lesioni iniziali sono delle piccole vescicole o vescico-pustole, di colorito biancastro che, rompendosi, danno luogo a erosioni circondate da un collaretto epidermico. Le pieghe perianali sono molto pronunciate e sul fondo delle pieghe inguinali si evidenziano degli spacchi ragadiformi. Possono essere presenti delle lesioni vescico-pustolose. La diagnosi viene solitamente fatta in base all’aspetto e ai sintomi.
Trattamento della Candidosi da Pannolino
Il trattamento per la dermatite da pannolino candidosica include cambi del pannolino più frequenti, uso di pannolini monouso super assorbenti o ultra assorbenti e l'applicazione di una crema a base di un farmaco antimicotico (ad esempio butoconazolo, clotrimazolo, fluconazolo, ketoconazolo o miconazolo) e creme di barriera a base di zinco disponibili senza prescrizione. Mantenere la pelle del bambino asciutta è fondamentale per prevenire e curare le eruzioni cutanee fungine. Per prevenire e trattare la micosi da pannolino è fondamentale mantenere la zona coperta dal pannolino pulita e asciutta e seguire una corretta igiene quotidiana.
Se la micosi da pannolino non si risolve con i trattamenti domiciliari, le complicanze possono includere la sovrapposizione di un’altra infezione dovuta sia a microrganismi fungini che batterici. Nei casi persistenti o gravi, possono essere prescritti farmaci antimicotici orali.
Candidosi Cutanea Nelle Pieghe e Altre Manifestazioni
La candidosi tende a svilupparsi nelle aree umide della cute. Questa infezione cutanea può causare eruzioni cutanee, desquamazione, prurito e gonfiore. Le aree solitamente colpite sono la mucosa orale, l’inguine, le ascelle, gli spazi tra le dita delle mani e dei piedi, le superfici del pene non circonciso, la piega della pelle sotto le mammelle, le unghie e le pieghe della pelle dell’addome. La candidosi delle pieghe cutanee oppure dell’ombelico causano solitamente eruzioni di color rosso vivo, talvolta con degradazione della pelle. Possono comparire piccole pustole, soprattutto ai margini dell’eruzione e quest’ultima può provocare prurito o bruciore intensi. Un’eruzione da Candida attorno all’ano può mostrarsi infiammata, biancastra o rossastra e pruriginosa.
La cheilite angolare è la candidosi agli angoli della bocca; può dipendere dall’abitudine di inumidire continuamente le labbra, di succhiarsi il pollice, dall’impiego di protesi dentali inadeguate o da qualsiasi altra situazione che lasci gli angoli della bocca abbastanza umidi da permettere la crescita del lievito.
La paronichia da Candida è la candidosi delle pliche o cuticole ungueali, che provoca dolore, arrossamento e gonfiore intorno all’unghia. In caso di infezione prolungata, l’area sotto l’unghia può assumere un colore bianco o giallo e la lamina ungueale può separarsi dal letto ungueale (onicolisi). Tale patologia in genere compare in persone affette da diabete, con un sistema immunitario indebolito oppure in individui sani che lavano o inumidiscono frequentemente le mani. La paronichia candidosica viene trattata proteggendo l’area dal bagnato. I medici prescrivono farmaci antimicotici da assumere per via orale o da applicare sulla pelle. Queste infezioni sono spesso difficili da trattare.
Le infezioni delle pieghe cutanee vengono trattate con creme, polveri, soluzioni antimicotiche o con altri prodotti che vengono applicati direttamente sulla pelle (topici). Alcuni esempi sono il miconazolo, il clotrimazolo, l’ossiconazolo, il ketoconazolo, l’econazolo, la ciclopiroxolamina e la nistatina. Nelle persone sane, le infezioni delle pieghe cutanee si curano facilmente. È opportuno mantenere la cute asciutta per eliminare l’infezione e prevenirne la ricomparsa. Le soluzioni che asciugano la pelle (come la soluzione di Burow) o gli antitraspiranti topici aiutano a mantenere la superficie dell’area asciutta. Mantenendo asciutta l’area, è anche possibile prevenire le recidive. Ai pazienti con molte pieghe cutanee infette possono essere prescritti farmaci per via orale (come il fluconazolo).
La Candida può anche causare infezioni in altre zone del corpo come bocca, esofago e vagina. La candidosi vaginale (infezione vaginale da lievito) è comune, soprattutto nelle donne in gravidanza, diabetiche o che stanno assumendo antibiotici. I sintomi di queste infezioni includono una secrezione vaginale caseiforme biancastra o giallastra accompagnata da bruciore, prurito e arrossamento lungo le pareti e la zona esterna della vagina. La candidosi vaginale viene trattata con farmaci antimicotici che possono essere applicati come creme sulla zona interessata, inseriti nella vagina come supposta o assunti per via orale (come il fluconazolo).
La candidosi peniena in genere colpisce uomini affetti da diabete, non circoncisi o con partner di sesso femminile affette da candidosi vaginale. In alcuni casi, l’eruzione è asintomatica, ma solitamente l’infezione causa un’eruzione aperta, rossa, pruriginosa, ardente o a volte dolorosa sulla testa del pene.
La candidiasi mucocutanea cronica (CMC) è una malattia del sistema immunitario trasmessa in ambito familiare. I soggetti con CMC sviluppano infezioni da lieviti ricorrenti o persistenti causate da Candida. La CMC colpisce in modo specifico la pelle, le unghie e la bocca. È diversa dalle normali infezioni da Candida. Questa condizione produce aree arrossate, piene di pus, coperte di croste e ispessite che somigliano alla psoriasi, specialmente sul naso e sulla fronte. Le persone affette da questa condizione sono anche a rischio di contrarre il mughetto. La candidiasi mucocutanea cronica viene trattata con fluconazolo per via orale.
Generalmente, il medico può identificare la candidosi osservando le sue caratteristiche eruzioni oppure il tipico residuo denso, biancastro e pastoso che essa genera. Per confermare la diagnosi di candidosi, il medico può asportare una porzione della cute o di residuo con un bisturi o con un abbassalingua. Il campione del raschiamento viene quindi esaminato al microscopio o posto in un mezzo di coltura (una sostanza che permette ai microrganismi di crescere) per identificare il micete specifico. Solitamente, la terapia della candidosi dipende dalla localizzazione dell’infezione.
Distinguere le Eruzioni Fungine da Altre Malattie Infantili Comuni
Sebbene le eruzioni cutanee fungine siano un problema comune nei neonati, è fondamentale distinguerle da altre malattie infantili comuni. Il morbillo è un'infezione virale caratterizzata da febbre alta, tosse, naso che cola e una caratteristica eruzione cutanea rossa che di solito inizia sul viso e si diffonde verso il basso. La parotite è un'altra infezione virale che colpisce principalmente le ghiandole salivari, causando gonfiore e dolore. Può anche essere accompagnata da febbre, mal di testa e dolori muscolari. Le afte, invece, sono lesioni biancastre in bocca circondate da un alone infiammato, che possono assomigliare al mughetto ma hanno una causa e un decorso diversi. La diagnosi viene solitamente fatta in base all'aspetto e ai sintomi e in caso di dubbio è sempre opportuno rivolgersi al pediatra.
Prevenzione e Igiene Quotidiana
La prevenzione è un aspetto cruciale nella gestione della candidosi nei neonati e nei bambini. Mantenere la pelle del bambino asciutta è fondamentale per prevenire e curare le eruzioni cutanee fungine.
Misure di Igiene per Prevenire il Mughetto
- Igiene orale: È fondamentale mantenere una buona igiene orale, controllare eventuali dispositivi presenti in bocca e, nei bambini che utilizzano corticosteroidi per via inalatoria, far eseguire sempre un risciacquo della bocca dopo ogni somministrazione per ridurre il rischio di sviluppare il mughetto. Quando indicato dal medico, si può considerare una profilassi antifungina.
- Pulizia di ciucci e tettarelle: Un altro aspetto fondamentale è la corretta pulizia di ciucci, tettarelle e di tutti gli oggetti che entrano in contatto con la bocca del neonato. Si raccomanda di lavarli frequentemente con acqua e sapone e, quando possibile, di sterilizzarli. È possibile anche utilizzare la sterilizzazione a microonde, lasciando gli oggetti immersi in acqua per 6-7 minuti.
- Igiene delle mani: Lavarsi bene le mani dopo il cambio del pannolino e sempre prima di ogni poppata è una pratica igienica basilare per prevenire la trasmissione di microrganismi.
- Igiene materna in allattamento: Un’ultima raccomandazione riguarda l’allattamento al seno, poiché esiste un rischio documentato di trasmissione bidirezionale tra madre e bambino. Questo significa che la madre può trasmettere il fungo al bambino e viceversa il bambino alla madre con potenziale rischio di reinfezione o mancata guarigione. Quando la Candida colpisce il capezzolo, la madre può avvertire dolore, spesso descritto come piccole punture di spillo, oltre a prurito o bruciore nella zona del capezzolo e dell’areola. In alcuni casi possono comparire anche ragadi. Per prevenire ciò, è essenziale pulire e asciugare perfettamente i capezzoli.
- Igiene dentale: Non trascurare l’igiene dei denti anche nei bambini, contribuisce a mantenere un ambiente orale sano.
Prevenzione della Candidosi da Pannolino
- Cambi frequenti: Cambiare i pannolini frequentemente riduce l'esposizione all'umidità.
- Pannolini assorbenti: L'uso di pannolini monouso super assorbenti o ultra assorbenti aiuta a mantenere la pelle asciutta.
- Pulizia e asciugatura: Mantenere la zona coperta dal pannolino pulita e asciutta, seguendo una corretta igiene quotidiana.
Per prevenire l’insorgenza di candidosi orale e la sua ricomparsa, è importante, dopo essere guariti dalla candidosi orale, praticare una corretta pulizia del cavo orale per prevenire eventuali recidive e ulteriori problemi. È anche utile limitare il consumo di zuccheri, poiché la candida si nutre di zuccheri, e seguire alcuni piccoli accorgimenti in particolari situazioni, come assumere fermenti lattici durante la terapia antibiotica e curare tempestivamente le infezioni da Candida albicans che possono interessare altre parti del corpo.
Mughetto neonatale🍼 : 👅cause e rimedi efficaci ✨
Importanza dell'Alimentazione e dei Probiotici
Cambiare le abitudini alimentari e modificare la propria dieta e alimentazione è un altro degli accorgimenti utili in caso di candida orale. Dato che la candida si nutre di zuccheri, una dieta mirata può essere d'aiuto.
Sotto controllo medico, è utile somministrare anche ai neonati probiotici. Questi microrganismi promuovono un incremento della popolazione di lattobacilli e bifidobatteri che, contrastando l’avanzata della candida, favoriscono la digestione e stimolano le funzioni del sistema immunitario, aumentando la resistenza alle infezioni, migliorando anche stipsi e/o diarrea, e favorendo l’assorbimento dei nutrienti. Anche i neonati non allattati al seno sviluppano frequentemente il mughetto poiché sprovvisti di quei preziosi Lattobacilli e Bifidobatteri che solo il colostro e il latte materno sono in grado di rifornire.
Complicazioni e Quando Rivolgersi al Medico
La candidosi orale può facilmente raggiungere l’intestino, le zone genitali (irritazione da pannolino) e, qualora il sistema immunitario sia gravemente compromesso, anche l’esofago, il cervello (data l’elevata permeabilità della barriera emato-encefalica nei primi mesi di vita) o altri organi del corpo, causando una candidosi sistemica potenzialmente letale. Alla base di innumerevoli disturbi vi è un’aumentata permeabilità della mucosa intestinale che permette il passaggio nel sangue di proteine non digerite, le quali scatenano reazioni infiammatorie e di natura allergica.
Se il mughetto continua a ripresentarsi, è opportuno rivolgersi al pediatra. La ricomparsa frequente del disturbo non deve essere sottovalutata, poiché potrebbe rappresentare un segnale di possibili alterazioni del sistema immunitario. Le linee guida sottolineano l’importanza della valutazione pediatrica per la conferma della diagnosi di mughetto, per impostare il trattamento adeguato, soprattutto nei bambini con fattori di rischio (difese immunitarie più deboli, uso recente di antibiotici o corticosteroidi, altre malattie sottostanti). Il medico provvederà a spiegare ai genitori il trattamento, fornendo indicazioni su modalità e tempi di somministrazione. Inoltre, indicherà come monitorare l’andamento del disturbo nel tempo, così da verificarne la completa risoluzione. Se hai dubbi o se il tuo bambino non sta bene rivolgiti sempre ad un pediatra.