Introduzione: La Bradicardia Fetale nel Contesto Diagnostico Prenatale
La gravidanza è un periodo di attesa e speranza, costellato da una serie di controlli medici volti ad assicurare il benessere del nascituro. Tra gli indicatori fondamentali dello stato di salute fetale vi è la frequenza cardiaca, la cui alterazione può essere un segnale di allarme significativo. Il termine medico indicante una frequenza cardiaca bassa è “bradicardia”, una condizione che, quando rilevata nel feto, merita attenzione immediata. Esistono intervalli di frequenza cardiaca specifici che sono indicatori dello stato di salute di un nascituro. Il monitoraggio fetale assicura che il bambino riceva abbastanza ossigeno e riduce le possibilità che ci siano complicazioni neonatali dovute all'ossigeno insufficiente.
Nel percorso della diagnostica prenatale, tecniche come la villocentesi svolgono un ruolo cruciale nell'identificazione di anomalie cromosomiche o genetiche. Tuttavia, essendo una procedura invasiva, essa comporta anche dei rischi, tra cui la potenziale insorgenza di bradicardia fetale. Comprendere le cause, i meccanismi e le strategie di gestione di questa complicanza specifica è di fondamentale importanza per i professionisti della salute e per le famiglie in attesa. Ai fini di questo articolo, daremo un'occhiata alle basse frequenze cardiache fetali, approfondendo il contesto della villocentesi.
La Villocentesi: Una Tecnica di Diagnosi Prenatale Invasiva e le Sue Implicazioni
La villocentesi è una tecnica di diagnosi prenatale invasiva che consiste nel prelievo di piccoli frammenti di tessuto placentare, noti come villi coriali, per analizzare il corredo cromosomico o genetico del nascituro. Questa procedura è cruciale per la diagnosi di diverse condizioni genetiche e cromosomiche prima della nascita. Il codice ICD-11 KD39.1 si riferisce specificamente alle condizioni patologiche o alle complicazioni che colpiscono il feto o il neonato a seguito di una procedura di prelievo dei villi coriali. Quando un feto o un neonato viene classificato sotto questo codice, significa che ha subito un danno diretto o indiretto derivante dalla manovra bioptica. È importante distinguere tra gli effetti transitori sulla madre e le conseguenze dirette sul feto. Tali effetti possono variare da complicazioni immediate, come il rischio di aborto spontaneo, a esiti più rari e gravi che si manifestano alla nascita, come difetti strutturali o anomalie vascolari.
Per minimizzare i rischi, è essenziale che la villocentesi sia eseguita con un tempismo corretto. In particolare, la villocentesi non deve mai essere eseguita prima della 10ª settimana compiuta di gestazione. Inoltre, prima di procedere con la villocentesi, è opportuno eseguire test di screening non invasivi, come il NIPT (Test del DNA fetale nel sangue materno), per una valutazione preliminare del rischio. Dopo aver sottoposto a villocentesi, la paziente deve monitorare attentamente il proprio corpo, riportando qualsiasi sintomo anomalo al medico curante.
Cause Specifiche di Bradicardia Fetale in Seguito a Villocentesi
Le cause principali che possono portare un feto a essere affetto dalle conseguenze del prelievo dei villi coriali, inclusa la bradicardia, sono legate alla natura invasiva della procedura stessa. Una delle complicanze più dirette è il trauma meccanico e vascolare. L'inserimento dell'ago durante la villocentesi può causare la rottura di piccoli vasi sanguigni nella placenta, portando alla formazione di un ematoma sottocoriale o retroplacentare. Questi ematomi possono compromettere il flusso sanguigno tra la madre e il feto, riducendo l'apporto di ossigeno e nutrienti essenziali. Una frequenza cardiaca fetale bassa indica una possibile diminuzione o mancanza di ossigeno nel cervello del feto, una condizione nota come ipossia fetale, che si manifesta spesso con la bradicardia.
Un'altra causa, sebbene oggi estremamente rara grazie al rispetto del limite delle 10 settimane per l'esecuzione della procedura, è la disruzione vascolare fetale, precedentemente associata a rari casi di difetti di riduzione degli arti quando la villocentesi veniva eseguita precocemente. Sebbene questa complicanza sia più legata a difetti strutturali, il principio di una compromissione vascolare che influisce sull'ossigenazione fetale è analogo.
Anche la risposta fetale allo stress della procedura può indurre una riduzione temporanea della frequenza cardiaca. Questo può essere dovuto a una stimolazione vagale o a una momentanea riduzione del flusso sanguigno placentare durante la manovra. La bradicardia può anche essere il segno di una sofferenza fetale più generale, innescata dall'evento invasivo. Nel contesto di procedure diagnostiche, il monitoraggio è cruciale per cogliere queste reazioni avverse. Un esempio meno specifico ma pertinente, che evidenzia la gravità della bradicardia come indicatore di una sofferenza intrinseca, si riscontra in situazioni in cui l'embrione è bradicardico per cause genetiche, con la dottoressa che mi ha detto che in questi casi l'esito è sempre negativo ed è dovuto a cause genetiche. In questo scenario, la bradicardia non è causata dalla villocentesi ma ne è un segnale preesistente che può essere aggravato o rilevato con maggiore urgenza in seguito a qualsiasi procedura invasiva.
TRANSLUCENZA NUCALE, VILLOCENTESI ed AMNIOCENTESI: cosa sono e quando farle durante la gravidanza
Comprendere la Sofferenza Fetale: Il Contesto della Bradicardia
La bradicardia, in particolare se persistente, è un indicatore primario di sofferenza fetale. Il feto è in sofferenza quando durante la gravidanza e il travaglio di parto non riceve abbastanza ossigeno. Questo deficit di ossigeno, o ipossia, può avere origini molteplici, e nel contesto post-villocentesi, come già menzionato, può essere scatenato da compromissioni vascolari o traumi.
I segni clinici della sofferenza fetale vengono riconosciuti dalla presenza di alterazioni rilevabili attraverso l’auscultazione del battito cardiaco del feto con la cardiotocografia. In presenza di sofferenza fetale, il tracciato cardiotocografico registra delle alterazioni della frequenza cardiaca del feto come tachicardia o bradicardia. La riduzione dell’apporto di ossigeno al feto fa sì che il pH si riduca (minore di 7), e al di sotto di un certo grado di ossigenazione il feto non si muove più, una condizione conosciuta come acidosi metabolica.
Altre manifestazioni di sofferenza fetale includono la presenza di meconio, una sostanza bruno-verdastra che si trova nell'intestino del feto, nel liquido amniotico. Il liquido amniotico fisiologicamente è trasparente, ma nel caso in cui vi sia meconio quest'ultimo assume una colorazione verdastra e una consistenza melmosa. Nel caso di sofferenza fetale e quindi di una riduzione dell’apporto di ossigeno, aumentano i movimenti intestinali del feto (peristalsi) e, di conseguenza, il meconio viene riversato nel liquido amniotico. Anche la riduzione dei movimenti del feto può essere un segnale preoccupante.
Le conseguenze di una prolungata riduzione dell'ossigenazione possono essere gravi e permanenti. Quando la riduzione dell’ossigenazione del feto è prolungata, quest’ultimo può subire delle lesioni cerebrali permanenti, deficit neurologici a lungo termine ed encefalopatia ipossico-ischemica (lesioni cerebrali conseguenti ad ipossia) a causa della morte delle cellule del cervello del nascituro. Queste condizioni sottolineano l'urgenza di una diagnosi e di un intervento tempestivi in caso di bradicardia e sofferenza fetale.
Monitoraggio della Frequenza Cardiaca Fetale: Dalla Diagnosi alla Gestione
Un monitoraggio attento e continuo della frequenza cardiaca fetale è il pilastro per rilevare e gestire la bradicardia, soprattutto in contesti a rischio come quello post-villocentesi. Subito dopo il prelievo dei villi coriali, l'ecografia post-procedura è il primo strumento diagnostico. Viene eseguita immediatamente dopo il prelievo per confermare la presenza del battito cardiaco fetale e per escludere la formazione di un ematoma massivo che potrebbe compromettere l'ossigenazione.
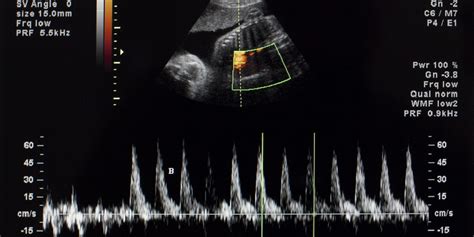
Nel corso della gravidanza e, in particolare, durante il travaglio e il parto, la cardiotocografia (CTG) è la tecnica ideale per il monitoraggio del benessere del feto. Il monitoraggio esterno della frequenza cardiaca fetale viene in genere utilizzato per gravidanze a basso rischio. Questo metodo utilizza due sonde poste sull’addome materno: una per rilevare il battito cardiaco fetale, posizionata in corrispondenza del dorso fetale, e una per la rilevazione dell’attività contrattile, posta in corrispondenza del fondo dell’utero. Il cardiotocografo rileva in maniera continua, per un tempo minimo di 30 minuti, il battito cardiaco fetale in concomitanza, durante il travaglio di parto, con le contrazioni uterine al fine di stabilire come il feto risponde a quest’ultime. Le contrazioni della muscolatura dell’utero, infatti, soprattutto se più intense e prolungate del normale, possono causare sofferenza fetale a causa della compressione dei vasi placentari da parte delle pareti dell’utero che si irrigidiscono. Nella maggior parte dei casi, durante la contrazione uterina, la frequenza cardiaca del feto tende a calare per poi tornare alla linea di base con la fine della contrazione.
La frequenza cardiaca del feto è nella norma quando è compresa fra i 110 e 160 battiti al minuto. Oltre alla frequenza cardiaca di base, deve anche essere valutata la variabilità di quest’ultima, ovvero le fisiologiche fluttuazioni della frequenza cardiaca. Il tracciato cardiotocografico è rassicurante quando la frequenza cardiaca di base e la variabilità sono normali, quando sono presenti delle accelerazioni della frequenza cardiaca, alternanza dei cicli sonno-veglia e presenza di movimenti fetali. Se il tracciato cardiotocografico è rassicurante, significa che il feto sta bene, riceve la quantità di ossigeno necessario e tollera bene le contrazioni uterine. Nel caso in cui non siano presenti questi segni o si abbiano delle anomalie del battito cardiaco, significa che il feto è in sofferenza.
Il monitoraggio del cuore fetale interno è molto diverso ed è in genere utilizzato per le gravidanze ad alto rischio o quando il monitoraggio esterno non fornisce letture corrette. Questo metodo utilizza un elettrodo a filo sottile che è attaccato al cuoio capelluto fetale attraverso la cervice della madre. In situazioni di sospetto, il monitoraggio attraverso la cardiotocografia può essere combinato con il monitoraggio elettrocardiografico, grazie al quale si può studiare la morfologia del segmento ST dell’elettrocardiogramma, per un'analisi più dettagliata.
Un'altra tecnica per valutare il benessere fetale, indicata se vi sono delle anormalità del tracciato cardiotocografico, è il prelievo del sangue dallo scalpo fetale. Questa tecnica prevede il prelievo di una goccia di sangue per la misura del pH e dei lattati. La stimolazione dello scalpo fetale è anche utile per distinguere le fasi di sonno profondo del feto dall’ipossia: se dopo aver stimolato lo scalpo il feto risponde con un’accelerazione della frequenza cardiaca, significa che sta bene.
Gestione della Bradicardia Fetale e della Sofferenza Post-Procedura
La gestione della bradicardia fetale, specialmente quando insorge dopo una procedura invasiva come la villocentesi, richiede tempestività e un approccio multidisciplinare. Quando viene rilevata bradicardia durante la gravidanza, ci sono alcuni trattamenti che possono essere somministrati per aiutare ad aumentare la frequenza cardiaca del bambino. Alla madre possono essere somministrati alcuni tipi di farmaci per aiutare a risolvere il problema. L'equipe medica deve agire e decidere rapidamente quale azione intraprendere per risolvere la bradicardia, poiché ritardi possono avere conseguenze gravi.
Di solito, la bradicardia che dura più di un minuto è motivo di preoccupazione. Tuttavia, quando dura dai cinque ai dieci minuti, è almeno una delle principali preoccupazioni o un'emergenza medica che richiede un intervento immediato. Nel caso di sofferenza fetale acuta, prima di eseguire il taglio cesareo, è possibile mettere in atto delle manovre conservative al fine di migliorare lo stato di ossigenazione fetale, come far cambiare la posizione della gravida in decubito laterale sinistro. Questa semplice manovra può migliorare il flusso sanguigno utero-placentare e quindi l'apporto di ossigeno al feto.
Se sono presenti segni di grave compromissione del benessere del feto e le manovre conservative non sono efficaci o la bradicardia persiste e si aggrava, il taglio cesareo d'urgenza diventa l'unica opzione. Se non viene eseguito il taglio cesareo il prima possibile, il feto può andare incontro a morte o a deficit neurologici a causa dell’inadeguato apporto di ossigeno.
L'assistenza materna per problemi fetali specifici, codificata anche come ICD-11 JA86.Y, rappresenta una categoria clinica fondamentale nella medicina materno-fetale. Questa assistenza viene solitamente erogata in centri di terzo livello, dove equipe multidisciplinari composte da ostetrici specializzati in gravidanze a rischio, neonatologi, chirurghi pediatrici e genetisti collaborano per monitorare l'evoluzione della patologia fetale e per implementare un approccio terapeutico personalizzato. Il decorso può prevedere lunghi periodi di ospedalizzazione materna o controlli ambulatoriali frequenti. Per esempio, se il feto presenta un'aritmia, alla madre possono essere somministrati farmaci antiaritmici, come la digossina o il flecainide, che attraversando la placenta, regolarizzano il battito fetale. In molti casi, il trattamento consiste nel programmare il parto in un momento ottimale, bilanciando i rischi della prematurità con i rischi della permanenza in utero in un ambiente compromesso.
TRANSLUCENZA NUCALE, VILLOCENTESI ed AMNIOCENTESI: cosa sono e quando farle durante la gravidanza
Rischi, Conseguenze a Lungo Termine e Prevenzione
La comparsa di bradicardia fetale, in particolare dopo una procedura invasiva come la villocentesi, solleva serie preoccupazioni per la salute a breve e lungo termine del nascituro. Come già accennato, una bradicardia prolungata, specialmente se indicativa di sofferenza fetale e ipossia, può portare a lesioni cerebrali permanenti, deficit neurologici a lungo termine ed encefalopatia ipossico-ischemica. Le lesioni alla nascita che derivano dalla bradicardia durante il travaglio e il parto possono essere devastanti per le famiglie. In casi più gravi, una mancanza di ossigeno sufficiente può avere conseguenze fatali.
La prognosi per le gravidanze che richiedono assistenza per problemi fetali specifici, come quelli che possono manifestarsi dopo una villocentesi complicata da bradicardia, è estremamente variabile e dipende da numerosi fattori, inclusa la tempestività e l'efficacia dell'intervento medico. Se l’equipe medica che assiste la gestante non riesce a riconoscere che la frequenza cardiaca fetale è troppo bassa, oppure, pur avendo rilevato il problema non agisce tempestivamente, il feto potrebbe soffrire di gravi problemi di salute. Queste sono condizioni gravi che potrebbero essere causate da negligenza medica, sottolineando l'importanza cruciale di un monitoraggio scrupoloso e di un'azione medica proattiva. Se l’equipe medica che assiste al parto omette di monitorare correttamente la frequenza cardiale fetale, potrebbero verificarsi gravi conseguenze.

La prevenzione e la mitigazione dei rischi associati alla villocentesi e alla bradicardia fetale richiedono un'attenta pianificazione e adesione alle migliori pratiche cliniche. È di vitale importanza rispettare il timing corretto per la villocentesi, evitando di eseguirla prima della 10ª settimana compiuta di gestazione, poiché in passato l'esecuzione precoce è stata associata a complicanze come i difetti di riduzione degli arti, sebbene oggi gli esiti neonatali di questo tipo siano estremamente rari grazie a tale precauzione. La valutazione del rischio pre-procedurale, mediante test di screening non invasivi (NIPT), può aiutare a identificare le gravidanze in cui i benefici della villocentesi superano i rischi.
Dopo aver subito la villocentesi, la paziente deve monitorare attentamente il proprio corpo e segnalare immediatamente al medico qualsiasi sintomo anomalo, come perdite ematiche, crampi o una sensazione generale di malessere. I ginecologi e gli ostetrici devono attentamente monitorare il benessere del feto, soprattutto se sono presenti delle condizioni per le quali il rischio di mortalità e morbilità del nascituro è aumentato. È importante anche sapere interpretare il tracciato cardiotocografico allo scopo di agire tempestivamente in presenza di sofferenza fetale. Un esempio concreto di come la bradicardia possa essere un segnale critico si riflette nel caso di una gravidanza dove l'embrione, alla prima ecografia con battito nella norma, ha poi iniziato a rallentare fino a fermarsi. La dottoressa in quel caso ha identificato la bradicardia come un segnale di anomalia genetica, suggerendo un esito negativo. Sebbene non direttamente correlato alla villocentesi, questo esempio evidenzia l'importanza del riconoscimento precoce della bradicardia come segnale di allarme. La prognosi per tali condizioni è molto più favorevole quando la bradicardia viene rilevata e gestita tempestivamente.
tags: #bradicardia #fetale #dopo #villocentesi