La gravidanza è un percorso di attesa e speranza, ma talvolta può incontrare ostacoli imprevisti e dolorosi. La scoperta di una patologia fetale grave o l'interruzione spontanea di una gravidanza sono eventi che segnano profondamente la vita delle persone coinvolte, ponendo sfide non solo mediche ed emotive, ma anche legali. Che si tratti di affrontare la decisione difficile di un aborto terapeutico a causa di gravi malformazioni, o di elaborare il lutto di un aborto spontaneo, il percorso è intriso di complessità e necessita di un approccio informato e sensibile. Questo articolo si propone di esplorare in profondità sia le realtà mediche che circondano l'interruzione di gravidanza, sia le delicate implicazioni emotive, sia il quadro legale che ne regola la gestione in Italia.
Il Diritto all'Informazione e la Responsabilità Medica nella Gestione delle Patologie Fetali
Quando la Diagnosi Rende Necessaria una Scelta: Aborto Terapeutico e Obblighi Medici
La notizia di una gravidanza è spesso accolta con gioia e trepidazione, ma talvolta un percorso che si prospettava sereno può incontrare ostacoli inaspettati, come la scoperta di una patologia grave nel feto. In questi momenti delicati, la donna e la coppia si trovano di fronte a decisioni complesse, che coinvolgono aspetti etici, morali, personali e legali. Nello specifico, l’art. 6, comma 1, lett. b) della Legge 22 maggio 1978 n. 194 introduce in Italia la possibilità per le donne di abortire volontariamente oltre i 90 giorni di gestazione in presenza di gravi ragioni mediche, qualora la gravidanza o il parto comportino un serio pericolo per la sua vita o qualora siano accertati processi patologici, tra cui quelli relativi a significative anomalie o malformazioni del nascituro, che determinino un grave pericolo per la salute fisica o psichica della donna.
Questo implica l’obbligo da parte del medico di informare la gestante circa i rischi correlati al processo patologico in atto e le sue eventuali potenzialità lesive del feto. Il medico ginecologo ha il dovere professionale e legale di fornire tutte le informazioni necessarie e comprensibili affinché la donna possa esercitare consapevolmente il proprio diritto di scelta. Sospettare che il medico ginecologo abbia ignorato, per errore, una patologia del feto negando così l’opportunità di esercitare il diritto all’aborto terapeutico, purtroppo, non è un fatto molto raro. Tale negligenza può avere ripercussioni significative sulla vita della donna e della sua famiglia, portando a conseguenze che si estendono ben oltre il periodo della gravidanza.

Nascita Indesiderata e Risarcimento del Danno: Le Implicazioni Legali
Quando l'obbligo informativo da parte del medico curante viene meno, e questa carenza è negligente, può configurarsi una responsabilità civile. L’impossibilità della scelta abortiva della madre, imputabile a tale negligenza, è fonte di responsabilità civile, ove ricorrano i presupposti di cui all’art. 6 della legge 22 maggio 1978, n. 194. In tema di danno da nascita indesiderata, chi agisce deve dare prova che la gestante, se adeguatamente informata, avrebbe deciso, ricorrendone i presupposti, l’interruzione della gravidanza e tale prova può essere ricavata anche mediante presunzioni.
L’ammontare del risarcimento parte dalla valutazione di tutti i danni patrimoniali e non patrimoniali patiti e patiendi. In altre parole, in caso di aborto sbagliato o di mancata possibilità di aborto terapeutico per errore medico, vanno pagati i danni a entrambi i coniugi che non volevano quel bambino. Secondo la giurisprudenza, il risarcimento dei danni, che costituiscono conseguenza immediata e diretta dell’inadempimento della struttura sanitaria all’obbligazione di natura contrattuale gravante sulla stessa, spetta non solo alla madre, ma anche al padre (Cassazione civile, sez. III, 05/02/2018, n. 28834). Un caso relativo alla nascita di un figlio affetto da sindrome di Down (Cassazione civile, sez. III, 25/11/2021, n. 36645 e Cassazione civile, sez. III, 19/07/2018, n. 19139) ha ribadito questi principi, riconoscendo il diritto al risarcimento ai genitori per la mancata possibilità di interrompere la gravidanza.
È importante sottolineare, tuttavia, che non è configurabile nel nostro ordinamento il diritto del nascituro a richiedere al medico il risarcimento del danno per la nascita malformata, poiché non sussiste un nesso eziologico tra la condotta omissiva del sanitario e le sofferenze psicofisiche cui il figlio è destinato nel corso della sua vita. Questo principio è stato affermato dalla Corte di Cassazione a Sezioni Unite, con la sentenza n. 25767/2015.
Diritto all'aborto in tempo di covid
Casistiche di Negligenza Medica e l'Importanza della Diagnosi Accurata
Errori Diagnostici e Manchevolezze Operative: Esempi Giurisprudenziali
Le aule di tribunale sono spesso chiamate a valutare situazioni complesse in cui la responsabilità medica viene messa in discussione a fronte di esiti avversi di una gravidanza. Tali casistiche evidenziano l'importanza cruciale di una diagnosi accurata e di una condotta medica irreprensibile.
Un esempio emblematico riguarda una coppia in un piccolo paese nell'Alessandrino, nel 2000. La donna, quarantenne, ricevette una diagnosi di fibroma e durante gli esami scoprì anche di essere rimasta incinta. Su consiglio dei medici e considerando una situazione economica dignitosa ma non ricca, la coppia, che aveva già un figlio e considerava la famiglia completa, decise di interrompere la gravidanza. La donna si sottopose a un raschiamento che, tuttavia, fallì. Se ne accorse solo alla 21esima settimana, quando era ormai troppo tardi per un intervento legale, e la bambina venne al mondo. Il padre, per mantenere la nuova famiglia, fu costretto a lasciare il lavoro, prendere il TFR e trasferirsi al Sud. Egli citò in giudizio un'azienda ospedaliera di Alessandria, chiedendo un "risarcimento dei danni da nascita indesiderata" per l'"erronea esecuzione di un intervento" di raschiamento dell'utero a cui la moglie era stata sottoposta per una "diagnosi errata di aborto interno." L'uomo lamentava come questa bambina avesse comportato "ripercussioni sulla vita di relazione" e sconvolto "l'esistenza privata e lavorativa come era stata programmata," citando la rinuncia a uscite serali, vacanze, cambi di lavoro e traslochi. Sebbene i giudici di merito (tribunale di Alessandria e Corte d'appello di Torino) avessero inizialmente rigettato i ricorsi dell'uomo, la Suprema Corte ha ritenuto carente di motivazione la sentenza nel punto in cui non aveva tenuto in considerazione la chiara e manifesta intenzione, da parte dei coniugi, di abortire. Questo caso dimostra come la nascita indesiderata di un figlio, a seguito di un errore medico, sia meritevole di un risarcimento pecuniario.
In giurisprudenza è stato ritenuto responsabile il ginecologo che, in presenza di una grave sofferenza fetale, non pratica un parto cesareo per velocizzare il parto ma rinvia il parto per ulteriori esami, con la morte nel mentre del nascituro (Cass. V, n. 2005/2015). Allo stesso modo, è stata condannata l’ostetrica che, incaricata di eseguire un tracciato che ha evidenziato un’anomalia cardiaca del feto, omette di informare di ciò il medico di turno, così contribuendo alla morte sopraggiunta del nascituro (Cass. V, n. 2005/2015). Questi esempi evidenziano come la negligenza, anche omissiva, possa avere conseguenze fatali e comportare responsabilità legali.
D'altra parte, non tutte le malformazioni sono considerate sufficientemente gravi da giustificare un risarcimento per "nascita indesiderata" dopo il termine dei 90 giorni. Ad esempio, la mancanza di una mano non è stata ritenuta una malformazione del nascituro così rilevante da mettere in serio pericolo la salute fisica e psichica della madre. Di conseguenza, non è stato possibile ottenere il risarcimento del danno da parte dei medici per non aver rilevato l’assenza dell’arto con l’ecografia morfologica, comunque effettuata dopo il novantesimo giorno (Cassazione civile, sez. III, 11/04/2017, n. 9410).
Infine, i medici possono rispondere del delitto previsto dall’art. 17, L. n. 194/1978 quando, con più azioni colpose indipendenti, cagionino l’interruzione di gravidanza per colpa, omettendo di diagnosticare una patologia dalla quale derivi la morte del feto (Tribunale, Bologna, 27/07/2016). È importante notare che, per azioni di risarcimento danni per responsabilità medico-sanitaria, alcuni enti e avvocati raccomandano di procedere solo se il caso riguarda decessi o grandi invalidità.
L'Aborto Spontaneo: Una Realtà Diffusa e le Sue Diverse Forme
Definizione, Frequenza e Falsi Miti
L’espressione aborto spontaneo indica un’interruzione spontanea della gravidanza entro la ventesima settimana di gestazione. In altri contesti, si parla di interruzione della gravidanza prima della 25esima settimana di gestazione. Oltre questo termine, quando lo sviluppo fetale si ferma, si parla di morte intrauterina. L’aborto spontaneo è un evento purtroppo piuttosto frequente. Si verifica nel 15% delle gravidanze entro le 20 settimane di gestazione, e un numero ben maggiore di aborti non viene riconosciuto, in quanto si verifica quando la donna non sa ancora di essere in stato interessante. Circa l’85% degli aborti spontanei si verifica nelle prime 12 settimane di gestazione, ovvero nel primo trimestre, il periodo con il più alto rischio. Il rimanente 15% avviene fra le 13 e le 20 settimane di gestazione. La maggior parte degli aborti (80%) avviene nei primi 3 mesi di gravidanza.
Molte persone pensano che l’aborto spontaneo sia un evento raro e che possano bastare singoli comportamenti a provocarlo. Non è così. E maturano convinzioni ed idee sbagliate sulle sue possibili cause. Per il 55% del campione di una ricerca, più di una persona su due, l’aborto spontaneo sarebbe un evento piuttosto raro e interesserebbe meno del 5% delle gravidanze. Del resto, di aborto non si parla mai. Anzi, c’è la tendenza a tenere nascosta la gravidanza nel primo trimestre, proprio perché si teme che le cose possano andare male. Secondo Williams e colleghi, queste false credenze possono avere un ruolo in alcune delle emozioni negative che accompagnano l’interruzione spontanea di gravidanza, come il senso di colpa e quello di isolamento. È fondamentale sapere che, in caso di aborto spontaneo, la donna non ha nessuna responsabilità e nessuna colpa. Non è possibile fermarne il decorso, soprattutto se è precoce, perché non ci sono segni premonitori e si scopre di aver abortito quando la gravidanza si è già interrotta. A nulla valgono le terapie, il riposo a letto o altro per evitarlo.
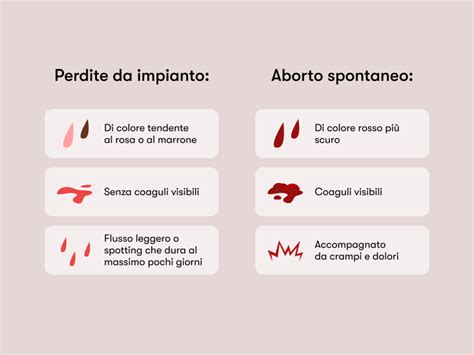
Minaccia di Aborto: Sintomi e Prognosi
Partiamo immediatamente con una buona notizia: non sempre una minaccia di aborto spontaneo si trasforma in un’interruzione della gravidanza. Non possiamo certo negare che può succedere, ma in moltissimi casi tutto si risolve positivamente, lasciando solo il ricordo di un grande spavento. La minaccia d’aborto è una condizione in cui i sintomi (dolore pelvico e lombare, perdita di sangue dall’utero) si presentano, pur essendo il collo uterino chiuso e il feto vitale. I sintomi più frequenti sono le perdite vaginali di sangue e i dolori addominali (simili a quelli mestruali), che spesso si irradiano anche alla zona renale e causano indurimenti della pancia. Le perdite possono essere di vario colore (dal rosa al marrone, fino al rosso intenso). Anche la quantità è variabile da piccole macchioline sul salvaslip a vere e proprie emorragie.
Se il ginecologo fa una diagnosi di questo tipo, si consiglia di essere fiduciose: tutto potrebbe andare per il meglio. La prima cosa da fare è rivolgersi al proprio ginecologo oppure, se non dovesse essere reperibile, al pronto soccorso ostetrico per un controllo. L’ecografia è un esame importantissimo per verificare la causa della minaccia di aborto. Consente per esempio di vedere se in atto c’è un distacco amniocoriale, cioè lo scollamento dei due tessuti che formano la placenta, il sacco amniotico e il sacco coriale, distinguendolo dal distacco della placenta, che è un problema molto più serio del secondo trimestre. Molto spesso per trattare una minaccia d’aborto nel primo trimestre viene prescritto il progesterone (per via orale, vaginale o con iniezioni), l’ormone che ha il compito di proteggere la gravidanza. In genere si consiglia il riposo, anche se non sempre assoluto: bisogna prendersi molta cura di sé, evitare sforzi o lavori particolarmente pesanti. In caso di minaccia d’aborto, potrebbero essere vietati i rapporti sessuali. Nel secondo trimestre si usano invece farmaci tocolitici per bloccare le contrazioni. A volte può essere necessario il cerchiaggio cervicale, utilizzato per “contenere” la gravidanza ed evitare il parto pretermine.
Le Forme Specifiche dell'Aborto Spontaneo
L’aborto spontaneo, inoltre, viene distinto anche sulla base dell’avanzamento della gravidanza e della relativa crescita dell’embrione, manifestandosi in diverse forme specifiche.
- Aborto Interno (Missed Abortion): Questa condizione si verifica quando la gravidanza si è interrotta, l’embrione o il feto è presente ma non ha attività cardiaca, e tuttavia la donna non manifesta i classici sintomi di aborto come sanguinamento o dolore. Molto spesso infatti la gravidanza si è interrotta ma possono passare anche settimane prima che compaiano i sintomi. Il medico può sospettare un aborto mancato se l’utero non si espande progressivamente o viene rilevato durante un’ecografia prenatale di routine.
- Gravidanza Biochimica: Due piccole parole che però vanno dritte al cuore e fanno male. Il ritardo, un test di gravidanza positivo, la gioia che sprizza da tutti i pori. E poi, dopo pochissimo tempo, l’amara sorpresa: arrivano le mestruazioni. Si tratta di un aborto spontaneo molto precoce, che spesso si verifica entro la quinta settimana di gestazione, praticamente subito. Qualche volta la donna non fa neanche a tempo a fare un test di gravidanza e semplicemente pensa che le mestruazioni siano arrivate qualche giorno dopo. Le cause non sono diverse da quelle di un aborto spontaneo più tardivo. La sintomatologia è simile a quella della fase mestruale: malessere, mal di pancia e di testa, crampi, e un flusso che potrebbe essere un po’ più abbondante, a volte con coaguli. Se si era già effettuato un test, l’unica cosa che si può fare è il controllo dell’andamento delle beta HCG, che in una gravidanza interrotta scendono progressivamente.
- Gravidanza Extrauterina (Ectopica): Un inizio del tutto fisiologico, con test e beta HCG positivi. I primi sintomi di gravidanza che si fanno sentire, come la stanchezza e la nausea. Poi, tutto cambia, c’è qualche perdita di sangue o l’ecografia mostra qualcosa che non va: il piccolino non si sta sviluppando là dove dovrebbe. Si sta verificando una gravidanza extrauterina, ovvero quando l’embrione inizia a svilupparsi fuori dall’utero, in una sede diversa dalla cavità uterina (nelle tube, nelle ovaie, nell'addome o nel collo dell’utero). Le cause non sono del tutto note, ma tra i fattori di rischio conosciuti troviamo precedenti gravidanze extrauterine, fumo, età materna superiore a 35-40 anni, trattamenti per la fertilità. Non sempre ci sono sintomi, ma spesso si manifestano perdite di sangue e dolori addominali. A volte la crescita dell’embrione all’interno della tuba provoca la sua rottura, con sintomi molto evidenti come sanguinamento importante, dolore addominale particolarmente forte e stato di shock. La maggioranza delle gravidanze ectopiche termina con un aborto spontaneo.
- Uovo Cieco (Gravidanza Anembrionica): Questa condizione prende vari nomi: uovo cieco, chiaro, vuoto oppure gravidanza anembrionica. È un evento piuttosto frequente, che provoca quasi la metà degli aborti spontanei del primo trimestre. Quando si verifica un uovo cieco, il concepimento avviene normalmente, la cellula uovo si annida nell’endometrio, ma l’embrione non si sviluppa. Generalmente, le cause sono anomalie genetiche e cromosomiche. Il test di gravidanza risulta positivo perché l’organismo comincia a produrre l’ormone beta HCG, e potresti avere alcuni dei sintomi della gravidanza anche senza embrione. L’ecografia consente di chiarire la situazione, mostrando solo la camera gestazionale senza embrione intorno alla settima settimana.
- Gravidanza Molare (Iadatiforme o Vescicolare): Una piccola precisazione qui è d’obbligo: una gravidanza molare non è un aborto spontaneo in senso stretto, ma di fatto si tratta di una interruzione della gravidanza. Per fortuna è una circostanza piuttosto rara che si verifica per un errore genetico nel momento del concepimento, quando l’ovulo non viene fecondato in modo corretto. La gravidanza inizia, ma è destinata ad interrompersi. La mola idatiforme è una massa di cellule anomale prodotte dalle cellule trofoblastiche, ovvero una crescita esagerata del tessuto che dovrebbe formare la placenta. Esistono due forme: parziale (si sviluppa un embrione con un numero eccessivo di cromosomi, non c'è possibilità di sopravvivenza) e completa (l’embrione non si sviluppa, mentre il tessuto della placenta cresce in maniera abnorme). Le cause non sono ancora chiare, ma sembra succeda più frequentemente a ragazze con meno di 20 anni e donne con più di 40. I disturbi includono sanguinamento vaginale, crescita esagerata dell’utero, forti nausee e vomito, pressione alta, ingrossamento delle ovaie, livelli di beta HCG più alti rispetto all’epoca gestazionale.
Le Cause e i Fattori di Rischio dell'Aborto Spontaneo
Ragioni Biologiche: Anomalie Cromosomiche e Strutturali
Nella maggior parte dei casi, la causa dell’aborto spontaneo è sconosciuta, ma può verificarsi perché il feto non si sviluppa normalmente. Tuttavia, nella maggioranza di casi si tratta di anomalie che non permettono all’embrione o al feto di svilupparsi adeguatamente e crescere. Gli aborti spontanei che si verificano nelle prime 10-11 settimane di gestazione sono spesso causati da una malattia cromosomica. Ciò avviene più spesso nelle donne di età inferiore ai 20 anni o dai 35 anni in poi. Anche le anomalie anatomiche dell’apparato riproduttivo della donna possono causare la perdita della gravidanza nel periodo fino a 20 settimane di gestazione. Queste possono includere un utero con fibromi, o, raramente, due camere (utero bicorne) o cicatrizzazione interna, condizioni che complicano i processi di impianto e sviluppo embrionale.
L'Impatto dell'Età Materna e Paterna, Infezioni e Patologie Concomitanti
L'età è un fattore significativo: la prima responsabile è l’età delle donne. Una gravidanza iniziata tra i 25 e i 29 anni di età ha il 10 per cento di possibilità di finire con un aborto spontaneo. Il rischio aumenta dopo i 30 anni, arrivando al 53 per cento dopo i 45 anni. Ma anche restare incinta troppo presto aumenta le probabilità di non portare a termine la gravidanza. Alcuni fattori inoltre possono incidere negativamente, come l’età della donna (a maggior ragione se over 40), ma anche quella dell’uomo.
Un aborto spontaneo può essere causato da certe infezioni virali, come un’infezione da citomegalovirus o la rosolia. Altre cause includono patologie della madre, come il diabete o le malattie autoimmuni. Se una donna presenta un disturbo che facilita la coagulazione (come la sindrome da anticorpi antifosfolipidi) può subire aborti spontanei ripetuti consecutivi (chiamati perdita ricorrente della gravidanza) che si verificano nelle prime 10 settimane di gestazione. Anche l’ipertensione arteriosa o gravi disturbi della tiroide, se non vengono adeguatamente trattati e controllati durante la gravidanza, aumentano il rischio. I ricercatori hanno osservato, dati alla mano, quel che tanti ginecologi sanno per esperienza: le complicanze delle gravidanze precedenti hanno un effetto negativo sulle future. Non accade lo stesso per la pre-eclampsia, condizione caratterizzata da pressione alta in gravidanza. Chi ne ha sofferto nel corso dei nove mesi di gestazione non deve preoccuparsi per gli esiti di una nuova gravidanza. Occorre sottolineare che l’indagine menzionata ha la valenza di uno studio osservazionale e, come tale, non può stabilire un legame di causa ed effetto.
Stile di Vita e Fattori Esterni
Anche lo stile di vita gioca un ruolo. L’uso di sostanze come cocaina e alcol, così come il fumo di sigaretta, sono noti fattori di rischio. Per questo, un medico non può che consigliare di condurre una vita sana già da prima del concepimento. Un trauma fisico importante può causare un aborto spontaneo, mentre è improbabile che l’aborto sia causato da uno sforzo o da una lesione minima (come scivolare e cadere o fare attività fisica). È importante sfatare un altro mito: uno shock emotivo improvviso (ad esempio ricevere cattive notizie) non è collegato all’aborto spontaneo.
Diritto all'aborto in tempo di covid
Riconoscere, Diagnosticare e Gestire un Aborto Spontaneo
Sintomi: I Segnali Che Non Vanno Ignorati
L’aborto spontaneo può essere preceduto e annunciato da diversi sintomi. Qualora uno di questi segnali si verifichi è sempre opportuno rivolgersi al proprio ginecologo, per valutare lo stato di salute complessivo proprio e del feto. Il sintomo più caratteristico, da questo punto di vista, è rappresentato dal sanguinamento vaginale che può manifestarsi in maniera variabile, da spotting con sangue rosso brillante o rosso scuro, a sanguinamento più intenso, fino a un’emorragia profusa contenente muco o coaguli, specialmente nelle fasi tardive della gravidanza. La presenza di tracce ematiche è uno dei principali sintomi di un’interruzione di gravidanza. Il sanguinamento, nell’ipotesi di interruzione di gravidanza, è il segnale dello svuotamento dell’utero.
L’utero è un muscolo e si contrae durante l’aborto spontaneo provocando crampi, che possono causare l’apertura (dilatazione) della cervice. Questi crampi possono diventare più intensi fino a che l’utero si contrae a sufficienza per espellere il feto e la placenta. L’aborto spontaneo può anche manifestarsi attraverso la perdita di liquidi e tessuti dalla vagina. Tuttavia, è fondamentale ricordare che il sanguinamento vaginale è comune nelle prime fasi della gravidanza, spesso in assenza di problemi della stessa. Circa il 25% delle gestanti presenta un po’ di sanguinamento almeno una volta durante le prime 12 settimane di gestazione, ma solo approssimativamente il 12% di esse subisce un aborto spontaneo. Talvolta, il feto smette di svilupparsi senza che ci sia alcun sintomo di aborto; questo viene definito aborto mancato. Se il dolore addominale o il sanguinamento vaginale persistono o peggiorano alcuni giorni dopo un aborto spontaneo oppure se insorge febbre, la donna deve consultare un medico, in quanto potrebbe svilupparsi un’infezione, detta aborto settico, che può essere molto grave e persino potenzialmente letale.
Il Percorso Diagnostico: Ecografia e Test Ematici Approfonditi
Se una donna in stato di gravidanza presenta sanguinamento e crampi nel corso delle prime 20 settimane di gravidanza, il medico la deve visitare per verificare se ci siano minacce di aborto. La diagnosi può essere semplice nei casi evidenti, ma a volte è complicata e richiede l’esecuzione di più controlli ravvicinati per chiarire se la gravidanza si sia realmente interrotta.
Durante un esame pelvico il medico esamina la cervice per stabilire se si stia dilatando. Se ciò non avviene, la gravidanza può proseguire. In caso di dilatazione prima di 20 settimane di gestazione, un aborto è molto probabile. Il medico può utilizzare un dispositivo per auscultare il battito cardiaco fetale. La tua ginecologa ti farà fare il test delle BHCG sul sangue, una visita ginecologica accurata e l’ecografia endovaginale. La BHCG si esegue mediante un prelievo di sangue che valuta l’ormone prodotto dal trofoblasto, la piccola placenta che si forma inizialmente. Questi esami del sangue per misurare i livelli di gonadotropina corionica umana (hCG) sono cruciali per monitorare l'andamento della gravidanza. Di solito, l’esame viene ripetuto ogni qualche giorno o una volta alla settimana per stabilire se la donna abbia una gravidanza in sede anomala (ectopica) e per assicurarsi che il processo dell’aborto spontaneo sia completo. All’inizio della gravidanza, se tutto procede bene, le beta HCG raddoppiano ogni due giorni, mentre se c’è qualcosa che non va la crescita è molto lenta o addirittura si arresta.
L’ecografia è fondamentale per capire cosa sta succedendo nell’utero. Ci fa vedere se c’è il sacco gestazionale, se è grande a sufficienza o è piccolo, se si vede l’embrione e se ha il battito cardiaco. Permette anche di evidenziare raccolte di sangue nell’utero. L’ecografia viene eseguita anche mediante l’inserimento in vagina di una sonda ecografica (la cosiddetta ecografia transvaginale) per stabilire se l’aborto spontaneo si sia già verificato o, in caso contrario, se il feto sia ancora vivo. Se la donna ha subito un aborto, l’ecografia può mostrare se il feto e la placenta sono stati espulsi completamente. Se l’utero non si espande progressivamente, si sospetta un aborto mancato, cioè che il feto è deceduto ma non è stato espulso dall’utero.
È opportuno che le donne che hanno avuto due o più aborti spontanei consultino un medico prima di tentare una nuova gravidanza. Il medico può eseguire controlli per eventuali anomalie genetiche o strutturali o altri disturbi che aumentano il rischio di aborto. Ad esempio, può effettuare un esame di diagnostica per immagini (come ecografia, isteroscopia o isterosalpingografia) per valutare la presenza di anomalie strutturali dell’apparato riproduttivo femminile. Ulteriori esami del sangue possono controllare la presenza di alcune malattie, come la sindrome da anticorpi antifosfolipidi, il diabete, anomalie negli ormoni riproduttivi e disturbi della tiroide. Possono essere consigliati anche test genetici per controllare la presenza di anomalie cromosomiche. Se identificate, alcune cause di aborto spontaneo ricorrente possono essere trattate, rendendo possibile portare a termine una gravidanza in futuro.
Gestione e Trattamento: Dalle Opzioni Conservativa all'Intervento Medico
Il trattamento dell’aborto spontaneo dipende dalla completezza dell’espulsione del tessuto gravidico e dalla fase della gestazione.
Nessun trattamento, se il tessuto della gravidanza è stato eliminato completamente: Se l’aborto è completo, il materiale abortivo è stato completamente espulso. Spesso c’è un sanguinamento e un dolore pelvico che ricordano la mestruazione. L’ecografia documenta l’assenza di materiale nella cavità uterina e i sintomi regrediscono nel giro di pochi giorni. In questo caso, non è necessario alcun ulteriore trattamento.
Osservazione dei sintomi e attesa che il tessuto della gravidanza venga eliminato spontaneamente: Se l’aborto spontaneo è confermato, ma il tessuto del feto o della placenta rimane interamente o in parte nell’utero, e se la donna non presenta sanguinamento abbondante o segni di infezione (specialmente in caso di aborto spontaneo precoce, prima di 12 settimane), i medici spiegano le diverse opzioni e la donna può scegliere di monitorare attentamente i sintomi e attendere che l’utero espella il tessuto spontaneamente. La donna deve ricevere istruzioni su cosa aspettarsi, come gestire il dolore, come riconoscere se il tessuto della gravidanza è stato espulso e quando chiamare un medico.
Farmaci per favorire la rimozione del tessuto della gravidanza: Si possono assumere farmaci (solitamente misoprostolo, talvolta con mifepristone) per aiutare l’utero a espellere la gravidanza. Se la gravidanza ha superato le 9-10 settimane, si somministrano per via vaginale dei farmaci chiamati prostaglandine che dilatano il canale cervicale e stimolano le contrazioni uterine.
Intervento chirurgico per rimuovere il tessuto della gravidanza dall’utero: Questa opzione è spesso necessaria in caso di aborto incompleto, quando nella cavità uterina rimangono residui di materiale abortivo. La rottura del sacchetto gestazionale e le contrazioni uterine possono espellere parzialmente i residui, ma spesso parte del materiale placentare rimane adeso alle pareti dell’utero. Anche nel caso di aborto interno è necessario, dopo aver dilatato il collo dell’utero, effettuare l’estrazione del materiale abortivo. Se l’epoca gestazionale non è molto avanzata, il materiale viene rimosso con una cannula aspiratrice e poi si esegue un controllo dell’utero con l’ecografia. Se la gravidanza invece ha superato le 9-10 settimane, dopo la somministrazione di prostaglandine, si fa la revisione chirurgica. Questo intervento è chiamato dilatazione e raschiamento (D e R) o dilatazione ed evacuazione (D e E) ed è eseguito con strumenti chirurgici per l’aspirazione e/o di altro tipo inseriti nell’utero attraverso la vagina.
Antidolorifici e supporto emotivo: Si somministrano analgesici al bisogno. Tutte le donne con sangue Rh negativo che subiscono un aborto spontaneo ricevono immunoglobuline Rho(D) per prevenire la malattia emolitica del feto (eritroblastosi fetale), un disturbo chiamato incompatibilità Rh. Per quanto riguarda la minaccia di aborto spontaneo, alcuni medici consigliano di evitare attività faticose e, se possibile, di non stare in piedi ed evitare l’attività sessuale, sebbene non vi siano prove chiare che tali limitazioni siano efficaci.
Il "Lutto Silenzioso" e il Percorso Emotivo Dopo la Perdita
Il Peso Psicologico e il Bisogno di Riconoscimento
Il momento successivo ad un aborto spontaneo può essere devastante, sia dal punto di vista fisico che psicologico. Purtroppo, ancora troppo spesso l’aborto spontaneo non è vissuto come un vero e proprio lutto ma è considerato alla stregua di un tabù. Il dolore di un aborto spontaneo è un dolore che la società tende a minimizzare, ignorare, banalizzare. Le frasi, che alcuni chiamano di “non consolazione”, sono sempre le solite: «Per fortuna eri incinta solo di tre mesi», «Vedrai che ne avrai altri» o «Be’, hai già un bimbo», «Sono cose che capitano». Tutte frasi pronunciate con le migliori intenzioni, per carità, ma che, anziché accogliere e riconoscere il dolore, sembrano sminuirlo, dando alla donna l’impressione di non essere compresa, di essere sola.
Beh, per cominciare, si potrebbe evitare di far finta di niente. Altra tentazione assai comune in questi casi. Forse perché si tende a pensare che, chiedendo alla donna come sta, accennando all’argomento, le si farà tornare in mente quanto accaduto. In realtà, lei ha già ben vivo in mente ciò che è accaduto e poterne parlare, poter “tirare fuori” le emozioni le sarebbe di grande aiuto. Accogliere il dolore degli altri non è mai facile, soprattutto per chi è cresciuto in una società spaventata, impreparata di fronte a certi argomenti, tanto da renderli dei tabù. Si ha l’impressione di non avere le parole, di non sapere cosa dire. Ma in casi come questi non è necessario trovare le parole, è sufficiente saper ascoltare, con una stretta di mano, un cenno del capo.
A volte, invece, è la donna stessa che si sente a disagio o inadeguata di fronte alle sue sensazioni e si trattiene dal parlarne per timore di sembrare esagerata o lamentosa. In realtà, la tristezza, l’agitazione, la collera, la frustrazione di fronte a qualcosa che non si può cambiare, sono tutte reazioni fisiologiche, assolutamente normali quando ci si trova ad affrontare un evento luttuoso. Sì perché, quando una donna perde un bimbo, in qualunque epoca dell’attesa, deve affrontare un percorso che, con i suoi tempi e i suoi modi, la porterà a elaborare la perdita. L’aborto è spesso emotivamente difficile per la donna e il partner, che potrebbero aver bisogno di sostegno da parte delle persone care e di professionisti sanitari. I medici offrono il proprio supporto e, nel caso, rassicurano le pazienti di non avere alcuna colpa nell’aborto. Una consulenza formale è raramente necessaria, ma è disponibile per le donne che la desiderano.
Diritto all'aborto in tempo di covid
La Guarigione e la Pianificazione di una Nuova Gravidanza
Quantificare il tempo necessario per elaborare la perdita, naturalmente non è possibile. Ogni donna è diversa. Ma in una società che va di corsa come la nostra, sembra quasi che questo tempo non ci sia. Bisogna riprendersi, mostrarsi forti, in gamba, efficienti, al più presto. La perdita? Un incidente di percorso. Si riproverà. Ci saranno altri figli. Inutile rimuginare. Ma non è così che funzionano la mente e il cuore. C’è un momento per soffrire e un momento per stare meglio. Cercare di accelerare le cose, spingere la donna a saltare le tappe, non risolve il problema più rapidamente. Anzi, le emozioni ignorate o negate restano lì, in sospeso, a pesare sul cuore che non ha avuto modo di sfogarle e rielaborarle. Dar voce al dolore, quando ci si sente pronte per farlo, permette di alleggerirne il carico.
Può accadere che, con il passare dei giorni, mentre la donna pian piano si accorge di star meglio, possa temere di dimenticare. Questo timore è in genere causa di un intenso disagio: piuttosto che dimenticare, meglio continuare a soffrire. Ma il rischio di dimenticare, in realtà, non esiste. Un bambino perso non è perso per la sua mamma. Lei lo custodisce per sempre, al sicuro, nel suo cuore. Questo lo si scopre parlando con tante, tante donne, oggi madri felici, che hanno vissuto questa esperienza cinque, dieci, vent’anni fa. Donne a cui il trascorrere del tempo non ha rubato alcun ricordo, che sanno dire quanti anni avrebbe oggi quel figlio perso e il periodo in cui sarebbe dovuto nascere.
Dopo l’aborto spontaneo, la rassicurazione sta nel fatto che il rischio che si verifichi di nuovo non è maggiore rispetto a quello che hanno le altre donne (potrebbe essere un caso isolato). Tuttavia, occorre precisare che dopo un aborto, il rischio di subirne un secondo aumenta della metà e dopo due raddoppia. Le donne che hanno avuto un aborto possono desiderare di confrontarsi con il proprio medico circa l’eventualità di altri aborti nelle gravidanze successive e di sottoporsi a esami se necessario. Sebbene l’aver avuto un aborto aumenti il rischio di averne altri, la maggior parte delle donne può avere una nuova gravidanza e portarla a termine senza problemi. Di solito non sono necessari ulteriori esami, a meno che la donna non abbia subito due o più aborti spontanei.
Molte donne desiderano tentare un nuovo concepimento immediatamente. Dal punto di vista medico, non ci sono opinioni univoche sul rimanere incinta dopo un aborto spontaneo. L’Organizzazione Mondiale della Sanità ha rilevato come, sia che si tratti di una nuova gravidanza dopo aborto che di una gravidanza dopo raschiamento, sia opportuno per la coppia far trascorrere un periodo di almeno sei mesi, per permettere un recupero fisico e psicologico. Si tratta di situazioni molto soggettive per le quali occorre tenere conto anche dello stato psicologico della donna interessata. Perché sia più facile portare a termine una gravidanza subito dopo un aborto spontaneo non è ancora chiaro, e lo ammettono i ricercatori.
Per chi riesce a elaborare la perdita, nasce il bisogno di sapere quando tentare di nuovo e quali indagini diagnostiche fare. Fra i test consigliati, innanzitutto, è opportuno eseguire un’analisi del sangue che possa permettere di valutare la presenza di eventuali disturbi ormonali o di deficit del sistema immunitario. Una volta iniziato il secondo trimestre, le probabilità di interruzione della gravidanza, così come quelle di complicanze fetali, si abbassano drasticamente. La buona notizia è che avere avuto un aborto non significa avere problemi di fertilità. In casi di aborti ricorrenti o difficoltà, alcune tecniche di riproduzione assistita, come la diagnosi genetica preimpianto, permettono di studiare il patrimonio genetico degli embrioni prima dell’impianto e di selezionare quelli più sani. Un altro modo per rimanere incinta è il ricorso all’ovodonazione, che utilizza ovuli provenienti da una donatrice anonima per creare embrioni di qualità ottimale.