L'ittero, una colorazione gialla della pelle, degli occhi e delle gengive, è una condizione comune nei neonati, manifestandosi in una percentuale leggermente superiore al 50% di tutti i neonati durante la prima settimana di vita. Questa colorazione è causata dal deposito di una sostanza chiamata bilirubina, un sottoprodotto del normale ricambio dei globuli rossi. L'iperbilirubinemia, definita come un'elevata concentrazione sierica di bilirubina, è la condizione sottostante che porta all'ittero. La gravità e la visibilità dell'ittero possono variare a seconda del colore della pelle e della regione del corpo interessata, con una progressione tipica in direzione cranio-caudale all'aumentare dei livelli di bilirubina.
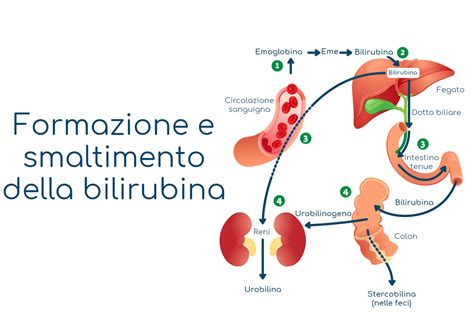
Normalmente, la bilirubina viene prodotta dalla degradazione dell'emoglobina (Hb) in bilirubina non coniugata (detta anche indiretta). Questa bilirubina non coniugata si lega all'albumina nel sangue per essere trasportata al fegato. Nel fegato, gli epatociti captano la bilirubina non coniugata e la coniugano con acido glucuronico tramite l'enzima uridindifosfoglucuroniltransferasi (UGT), rendendola idrosolubile. La bilirubina coniugata viene quindi secreta con la bile nel duodeno. Negli adulti, la flora batterica intestinale riduce la bilirubina coniugata a urobilina, che viene escreta con le feci.
Tuttavia, i neonati presentano peculiarità fisiologiche che influenzano il metabolismo della bilirubina. Hanno meno batteri nel loro apparato digerente, il che porta a una minore riduzione della bilirubina a urobilina e, di conseguenza, a una minore escrezione fecale. Inoltre, i neonati possiedono l'enzima beta-glucuronidasi, che può deconiugare la bilirubina coniugata già presente nell'intestino. La bilirubina non coniugata così riformata può essere riassorbita e riciclata nella circolazione, un processo noto come circolo enteroepatico della bilirubina. Questo meccanismo contribuisce all'incremento dei livelli di bilirubina nel neonato.
Meccanismi e Classificazione dell'Iperbilirubinemia Neonatale
L'iperbilirubinemia può insorgere a causa di uno o più meccanismi patofisiologici:
- Aumentata produzione: Un maggior numero di globuli rossi e una loro vita più breve (tipica dei neonati) portano a una maggiore demolizione e, quindi, a una maggiore produzione di bilirubina.
- Ridotta captazione epatica: Il fegato può avere una capacità ridotta di captare la bilirubina dal sangue.
- Ridotta coniugazione: L'attività dell'enzima uridindifosfoglucuroniltransferasi (UGT) può essere immatura o insufficiente nei neonati, limitando la capacità di coniugare la bilirubina.
- Alterata escrezione: La secrezione della bilirubina coniugata nella bile può essere compromessa.
- Alterazione del flusso biliare (colestasi): Un blocco o un'anomalia nel flusso della bile può causare un ristagno e un accumulo di bilirubina.
- Aumento del circolo enteroepatico: Come già descritto, questo meccanismo è particolarmente rilevante nei neonati a causa della flora batterica intestinale ridotta e dell'attività della beta-glucuronidasi.
Ai fini clinici, l'iperbilirubinemia neonatale può essere classificata in diversi modi. Dato che l'ittero transitorio è frequente tra i neonati sani (a differenza degli adulti, nei quali l'ittero è quasi sempre legato a un disturbo), l'iperbilirubinemia viene comunemente distinta in fisiologica o patologica. Può essere ulteriormente classificata in base al tipo di bilirubina predominante: iperbilirubinemia non coniugata, coniugata, o mista. Infine, può essere categorizzata in base al meccanismo sottostante.
Cause Fisiologiche e Patologiche
L'iperbilirubinemia fisiologica si riscontra nella maggior parte dei neonati. I fattori che contribuiscono includono la già citata maggiore produzione di bilirubina dovuta alla più breve vita dei globuli rossi neonatali, una coniugazione deficitaria dovuta a immaturità dell'UGT, bassi livelli batterici nell'intestino e un aumento del circolo enteroepatico. I livelli di bilirubina tipicamente aumentano nei primi 3-4 giorni di vita, raggiungendo un picco e successivamente diminuendo. Nei neonati dell'Asia orientale, i livelli di bilirubina possono essere più alti alla nascita e raggiungere il picco intorno ai 7 giorni di vita.
Tra le cause più frequenti di ittero neonatale, che rientrano nella categoria fisiologica o sono lievi e autolimitanti, troviamo:
- Ittero da allattamento al seno: Si sviluppa in una percentuale di neonati allattati al seno durante la prima settimana di vita. Può essere associato a una ridotta assunzione di latte, disidratazione o basso apporto calorico, che incrementano il circolo enteroepatico. Una ridotta presenza di batteri intestinali che convertono la bilirubina a metaboliti non riassorbibili può ulteriormente contribuire.
- Ittero da latte materno: Differisce dall'ittero da allattamento al seno. Inizia solitamente dopo i primi 5-7 giorni di vita, raggiunge il picco a circa 2 settimane e può persistere per diversi mesi. Si ritiene sia causato da un'elevata concentrazione di beta-glucuronidasi nel latte materno, che aumenta la deconiugazione e il riassorbimento della bilirubina. Sebbene il meccanismo esatto sia oggetto di studio, si ipotizza che nel latte materno sia presente una sostanza che influenza il modo in cui l'organismo elimina la bilirubina. L'allattamento al seno in sé non è la causa, ma l'alimentazione inefficace o carente nei primi giorni di vita può contribuire.

L'iperbilirubinemia patologica è diagnosticata quando l'ittero non rispetta i criteri dell'ittero fisiologico. I segni di allarme che suggeriscono una causa patologica includono:
- Ittero che compare nelle prime 24 ore di vita.
- Ittero che compare dopo la prima settimana di vita o che dura più di 2 settimane (ittero protratto).
- Aumento rapido della bilirubina sierica totale, con un incremento superiore a 5 mg/dL/die (> 86 micromol/L/die).
- Il neonato mostra sintomi o segni di una malattia grave.
Alcune delle cause patologiche più frequenti includono:
- Anemia emolitica immune e non immune: Causata da incompatibilità materno-fetale (es. gruppo sanguigno o Rh), difetti enzimatici nei globuli rossi (es. carenza di G6PD), o anomalie strutturali dei globuli rossi (es. sferocitosi, ellittocitosi). L'emolisi esagerata porta a una produzione massiccia di bilirubina.
- Riassorbimento di ematoma: Ematomi estesi, come un cefaloematoma, possono portare a una maggiore demolizione di globuli rossi locali e conseguente aumento della bilirubina.
- Sepsi neonatale: Le infezioni sistemiche possono compromettere la funzionalità epatica e aumentare la distruzione dei globuli rossi.
- Ipotiroidismo: Una ridotta funzione tiroidea può rallentare il metabolismo e la clearance della bilirubina.
- Disfunzione epatica: Condizioni come la colestasi indotta da nutrizione parenterale, epatite neonatale o altre malattie epatiche possono portare a un'iperbilirubinemia coniugata o mista.
- Ostruzione intestinale: Un blocco nel tratto gastrointestinale può impedire l'eliminazione della bilirubina.
- Malattie metaboliche congenite: Alcuni disturbi genetici possono interferire con il metabolismo della bilirubina.
- Atresia delle vie biliari: Una condizione rara ma grave in cui le vie biliari sono bloccate, causando un accumulo di bilirubina diretta (coniugata). I neonati colpiti possono presentare ittero protratto, feci chiare, urine scure e ingrossamento di fegato e milza.
Conseguenze dell'Iperbilirubinemia: Il Rischio di Neurotossicità
L'iperbilirubinemia può essere innocua o nociva a seconda della causa e del grado di aumento dei suoi valori. Alcune cause di ittero sono intrinsecamente dannose indipendentemente dal livello di bilirubina. Tuttavia, quando l'iperbilirubinemia, indipendentemente dall'eziologia, raggiunge una soglia specifica, diventa pericolosa.
La conseguenza negativa più grave dell'iperbilirubinemia neonatale è la neurotossicità. La bilirubina non coniugata può attraversare la barriera emato-encefalica, specialmente quando la sua concentrazione sierica è elevata, l'albuminemia plasmatica è ridotta (comune nei neonati prematuri), o quando la bilirubina è spiazzata dal suo legame con l'albumina da ligandi competitivi. Questi ligandi competitivi includono alcuni farmaci (come sulfisossazolo, ceftriaxone, aspirina), acidi grassi liberi e ioni idrogeno (presenti in neonati settici o in acidosi).
L'encefalopatia acuta da bilirubina si manifesta con sintomi come letargia, ipotonia, scarsa alimentazione, che possono evolvere verso stupore, convulsioni e ipertonia. A lungo termine, può seguire una varietà di compromissioni neurologiche, compresi paralisi cerebrale e deficit motorio-sensitivi; la cognizione viene di solito risparmiata.
L'encefalopatia bilirubinica cronica, precedentemente nota come kernicterus, è la forma più grave di neurotossicità. È il danno cerebrale causato dalla deposizione di bilirubina non coniugata nei gangli della base e nei nuclei del tronco encefalico. Sebbene oggi sia un evento raro, l'encefalopatia cronica da bilirubina può ancora verificarsi ed è quasi sempre prevenibile. Il danno cerebrale colpisce in particolare le aree cerebrali responsabili del controllo motorio e dell'udito.
Come comunica il cervello: il viaggio dentro la rete dei neuroni
Valutazione Clinica e Diagnostica
La valutazione dell'iperbilirubinemia neonatale inizia con un'accurata anamnesi e un esame obiettivo completo.
Anamnesi Dettagliata
L'anamnesi della malattia attuale deve indagare l'età d'esordio (in ore) e la durata dell'ittero. Sintomi associati come letargia e scarsa alimentazione sono campanelli d'allarme per una possibile encefalopatia, che può progredire a stupore, ipotonia e convulsioni. Le modalità di alimentazione sono cruciali: il tipo, la quantità e la frequenza dell'alimentazione, la produzione di urine e feci, e la capacità del neonato di attaccarsi al seno o al biberon forniscono indizi sull'apporto calorico e l'idratazione. La rassegna dei sistemi deve ricercare sintomi di patologie sottostanti come distress respiratorio, febbre, irritabilità o letargia (sepsi); ipotonia e scarsa alimentazione (ipotiroidismo, malattia metabolica); o vomito ripetuto (ostruzione intestinale).
L'anamnesi patologica remota deve esplorare la presenza di infezioni materne (TORCH), disturbi materni che causano iperbilirubinemia precoce (diabete materno), incompatibilità materno-fetale (gruppo sanguigno, fattore Rh) e una storia di parto difficile (ematoma, trauma da forcipe). L'anamnesi familiare è importante per identificare malattie ereditarie come carenza di G6PD, deficit enzimatici dei globuli rossi, talassemie, sferocitosi, e una storia di ittero in fratelli. L'anamnesi farmacologica deve specificamente rilevare l'uso di farmaci che possono indurre o peggiorare l'ittero (es. ceftriaxone, sulfamidici).
Esame Obiettivo Mirato
L'esame obiettivo generale valuta l'aspetto clinico e i parametri vitali. L'ispezione cutanea è fondamentale per valutare l'estensione dell'ittero, che può essere meglio apprezzata con una lieve pressione sulla cute. L'esame si focalizza sui segni delle patologie causali: pletora (trasfusione feto-materna), macrosomia (diabete materno), letargia o irritabilità estrema (sepsi), dismorfismi (macroglossia nell'ipotiroidismo, ponte nasale piatto o epicanto bilaterale nella sindrome di Down). Si ricercano ecchimosi o tumefazioni del cuoio capelluto (cefaloematoma), crepitii polmonari (polmonite), distensione addominale, epatosplenomegalia (malattia epatica) o dolore (ostruzione intestinale). L'esame neurologico valuta la presenza di ipotonia o ipertonia.
Segni di Allarme e Interpretazione dei Reperti
Alcuni reperti destano particolare preoccupazione e richiedono un'indagine tempestiva:
- Ittero nel primo giorno di vita.
- Bilirubina sierica totale vicina ai livelli di esanguinotrasfusione specifici per l'ora postnatale.
- Velocità di ascesa della bilirubina sierica totale > 0,2 mg/dL/h (> 3,4 micromol/L/h) o > 5 mg/dL/die (> 86 micromol/L/die).
- Concentrazione di bilirubina coniugata > 1 mg/dL (> 17 micromol/L) se la bilirubina sierica totale è < 5 mg/dL (< 86 micromol/L), o > 20% della bilirubina sierica totale (suggerisce colestasi).
- Ittero dopo 2 settimane di vita.
- Presenza di letargia, irritabilità, distress respiratorio, febbre.
La valutazione si concentra sulla distinzione tra ittero fisiologico e patologico. L'anamnesi, l'esame obiettivo e la tempistica degli eventi sono d'aiuto, ma la misurazione dei livelli di bilirubina sierica totale e coniugata è essenziale. L'ittero che si sviluppa nelle prime 24-48 ore o che persiste per oltre 2 settimane è molto probabilmente patologico. L'ittero che diventa evidente solo tra il secondo e il terzo giorno di vita è più compatibile con ittero fisiologico, da allattamento al seno o da latte materno. Tuttavia, l'iposecrezione di bilirubina dovuta a fattori metabolici può richiedere 2-3 giorni per diventare evidente, con livelli massimi nella prima settimana che si accumulano a una velocità inferiore a 5 mg/dL/die e possono persistere a lungo.
Esami Diagnostici
La diagnosi di iperbilirubinemia è inizialmente sospettata dall'aspetto clinico ed è confermata dalla misurazione della bilirubinemia. Le tecniche non invasive, come quelle transcutanee e basate sulla fotografia digitale, sono sempre più utilizzate e ben correlate alle misurazioni sieriche. Il rischio di iperbilirubinemia si basa sui livelli di bilirubina sierica totale specifici per età (in ore).
Una concentrazione di bilirubinemia > 10 mg/dL (> 171 micromol/L) nel neonato pretermine o > 18 mg/dL (> 308 micromol/L) nel neonato a termine richiede ulteriori indagini. Queste includono ematocrito, striscio ematico, conta dei reticolociti, test di Coombs diretto (per la presenza di anticorpi sui globuli rossi), dosaggio della bilirubina sierica totale e della concentrazione plasmatica di bilirubina diretta, e tipizzazione del gruppo sanguigno e Rh di neonato e madre.
Altri esami, come colture di sangue, urine e liquido cerebrospinale per escludere sepsi e altre infezioni gravi, e misurazione dei livelli enzimatici dei globuli rossi per identificare cause rare di emolisi, possono essere indicati in base all'anamnesi ed esame obiettivo. Questi esami sono particolarmente importanti per ogni neonato con un livello di bilirubina iniziale superiore a 25 mg/dL (> 428 micromol/L).
Gestione e Trattamento dell'Iperbilirubinemia
Il trattamento dell'iperbilirubinemia è mirato alla patologia sottostante e, quando necessario, alla riduzione dei livelli di bilirubina.
Misure Generali e Terapie Non Invasive
L'ittero fisiologico solitamente non è clinicamente significativo e si risolve entro una settimana. Pasti frequenti con latte materno ben gestito o formule commerciali possono ridurre l'incidenza e la gravità dell'iperbilirubinemia, aumentando la motilità gastrointestinale e la frequenza delle emissioni fecali, minimizzando così il circolo enteroepatico della bilirubina. L'allattamento al seno, se ben gestito, favorisce l'eliminazione della bilirubina attraverso le feci. I neonati che si alimentano ogni ora o due hanno evacuazioni frequenti, che eliminano la bilirubina dall'intestino in modo più efficiente. Pertanto, i neonati con ittero dovrebbero essere incoraggiati ad allattare più spesso (almeno 10-12 volte nelle 24 ore) e in modo più efficace.
Se l'ittero viene inquadrato come fisiologico o in caso di ittero da latte materno, è sufficiente una sorveglianza clinica del neonato fino alla normalizzazione del colorito cutaneo. È importante notare che dare al bambino biberon d'acqua o acqua zuccherata non aiuta a eliminare l'ittero, poiché la bilirubina viene eliminata principalmente con le feci.
Fototerapia
Quando i livelli di bilirubina superano determinate soglie considerate pericolose, la fototerapia è il trattamento di prima linea. Durante la fototerapia, il neonato viene posto sotto luci speciali (tipicamente con una lunghezza d'onda di circa 450 nm, luce blu) che scompongono la bilirubina immagazzinata nella pelle in prodotti più facilmente eliminabili. Il neonato indossa occhiali protettivi per salvaguardare gli occhi. La fototerapia viene somministrata finché i livelli di bilirubina non si riducono a valori non pericolosi. Esistono diverse configurazioni di fototerapia, incluse unità portatili come coperte in fibra ottica che avvolgono il tronco del bambino, permettendo un trattamento continuo pur facilitando l'interazione madre-neonato. È fondamentale mantenere un'adeguata idratazione del bambino durante la terapia.

Trasfusione di Scambio
Se la fototerapia non si rivela efficace o in casi di iperbilirubinemia molto grave e rapida progressione, può essere necessaria la trasfusione di scambio. Questo è un trattamento invasivo in cui il sangue del bambino viene gradualmente sostituito con sangue donato per rimuovere rapidamente la bilirubina in eccesso e gli anticorpi che causano emolisi. È una procedura riservata a casi selezionati e gravi, con soglie operative per iniziare la fototerapia o la trasfusione basate sull'età gestazionale e sui fattori di rischio per la neurotossicità.
I bambini prematuri, piccoli per l'età gestazionale, o malati (con sepsi, ipotermia, ipossia) sono considerati a rischio maggiore e possono richiedere un intervento a livelli di bilirubina più bassi. In questi neonati, il trattamento viene somministrato in base all'età e ai fattori clinici, poiché non esiste un livello di iperbilirubinemia considerato assolutamente sicuro.
Le linee guida cliniche, come quelle sviluppate dall'Accademia Americana di Pediatria (AAP), forniscono indicazioni operative per guidare il trattamento dell'iperbilirubinemia neonatale, tenendo conto dell'età postnatale in ore, del grado di prematurità e dello stato di salute del neonato. La sorveglianza post-dimissione è altrettanto importante, poiché molti casi di iperbilirubinemia vengono rilevati solo dopo il rientro a casa. Le visite di controllo periodiche permettono di monitorare l'aspetto del bambino e i livelli di bilirubina per identificare precocemente la necessità di ulteriori interventi.
È fondamentale che i genitori discutano con il proprio pediatra le opzioni terapeutiche e le raccomandazioni, comprendendo che, nella maggior parte dei casi, l'ittero neonatale è di breve durata e innocuo, ma che una gestione attenta è essenziale per prevenire le potenziali complicanze a lungo termine.
tags: #bilirubina #nel #lattante