La sterilità è considerata una malattia che colpisce una parte significativa delle coppie in età riproduttiva, come indicato dalla Spanish Fertility Society (SEF), che stima che riguardi circa il 17% delle coppie spagnole. Di fronte a questa sfida, la fecondazione in vitro (FIV), sia che utilizzi gli ovociti della paziente o che si avvalga dell'ovodonazione, rappresenta spesso il trattamento più efficace per realizzare il desiderio di avere un bambino sano. Tuttavia, il percorso della riproduzione assistita può essere emotivamente intenso, specialmente quando si riceve la notizia di un "beta negativo" dopo un trasferimento embrionale, sia esso da ciclo fresco o da ovuli o embrioni scongelati. Questo risultato, che indica l'assenza di gravidanza, porta con sé interrogativi e la necessità di comprendere le tempistiche, le possibili cause e le strategie per affrontare questo momento delicato.
Il Test di Gravidanza: Quando e Come Ottenere un Risultato Affidabile
L'unico test diagnostico affidabile per stabilire il successo o il fallimento del trattamento di riproduzione assistita è il test di gravidanza. È fondamentale comprendere la tempistica e la modalità corrette per la sua esecuzione, al fine di ottenere un risultato accurato e attendibile.
Dopo il trasferimento embrionale, è necessario attendere un periodo specifico prima di effettuare il test. Se si esegue il test troppo presto, si aumenta la possibilità di ottenere un risultato anomalo, un "falso positivo" o un "falso negativo". Generalmente, gli specialisti raccomandano di attendere almeno 12-15 giorni dal trasferimento embrionale per eseguire il test. Nel caso specifico di un trasferimento di embrioni allo stadio di blastocisti (quinto giorno di sviluppo), il test di gravidanza, che comporta la misurazione dell'ormone b-HCG nel sangue, è programmato per 10-12 giorni dopo il trasferimento. Questo intervallo è conosciuto come la fase luteinica, che si estende dal trasferimento all'esecuzione del test.
Gli specialisti consigliano vivamente di non affidarsi ai test di gravidanza casalinghi, ma di attendere l'esame del sangue in clinica. I test di gravidanza del sangue sono infatti molto più affidabili, poiché misurano la quantità dell'ormone beta-hCG, prodotto dall'embrione stesso dopo l'impianto nell'utero materno. Se il test beta-hCG viene eseguito nel momento e nel modo giusto, le probabilità di un risultato errato sono molto basse. Pertanto, un risultato negativo in queste condizioni conferma che il trattamento non ha avuto successo e che non è stata raggiunta la gravidanza. Nonostante ciò, è comune che lo specialista indichi di ripetere il test di gravidanza dopo due o tre giorni per confermare con maggiore certezza il fallimento della FIVET.
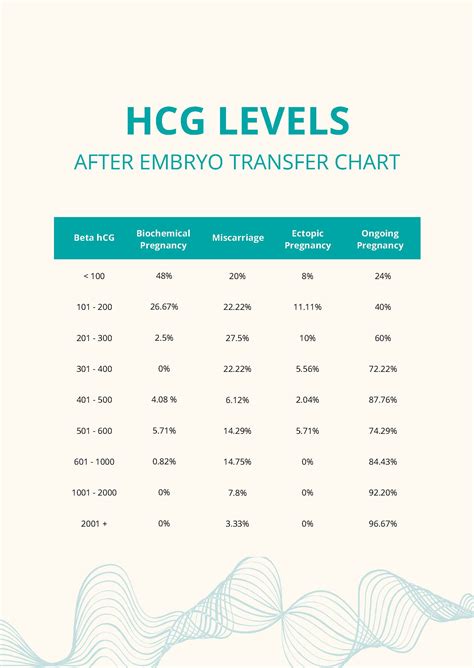
I livelli dell'ormone beta-hCG aumentano progressivamente dall'inizio della gravidanza fino al primo trimestre, per poi diminuire gradualmente. Come riferimento generale, se il test del sangue viene effettuato al giorno 14 post-transfer, un valore inferiore a 5 mIU/mL viene considerato negativo, mentre un valore superiore a 5 mIU/mL viene interpretato come positivo. Nel caso in cui si ottenga un risultato inferiore a 100 mIU/mL, potrebbe essere consigliabile ripetere il test tra 2-3 giorni per confermare la progressione della gravidanza. Se i livelli di beta-hCG raddoppiano durante questo periodo, ciò indica uno sviluppo favorevole della gravidanza; in caso contrario, potrebbe trattarsi di una gravidanza biochimica. È importante ricordare che i livelli di beta-hCG possono variare significativamente tra le donne, e anche se i livelli inizialmente sono bassi, la gravidanza può procedere normalmente, a condizione che vi sia un adeguato aumento di questi valori.
Sfatare i Miti: Sintomi Post-Transfer e il Loro Reale Significato
Durante il periodo di attesa beta, la mente è spesso alla ricerca di segnali, di conferme o smentite, nel corpo. Tuttavia, è cruciale comprendere che la presenza o l'assenza di sintomi specifici dopo il trasferimento embrionale non sono indicativi del successo o del fallimento del trattamento.
Molti dei sintomi che possono manifestarsi, come la sensazione di disagio addominale, nausea, stanchezza o sonnolenza, sono in realtà correlati all'effetto dei farmaci ormonali utilizzati durante il ciclo di FIVET, in particolare il progesterone, e possono comparire anche in assenza di gravidanza. Allo stesso modo, piccole perdite ematiche vaginali, che potrebbero indurre a pensare a un esito negativo, non sono necessariamente indicative di un fallimento dell'impianto. In alcuni casi, infatti, queste perdite possono essere collegate all'impianto embrionale stesso.
La sintomatologia post-transfer può essere estremamente varia: ci sono pazienti che non percepiscono alcuna differenza rispetto a prima del trasferimento, mentre altre possono sperimentare tensione al basso ventre, piccole contrazioni di tipo premestruale, tensione al seno, difficoltà a piegarsi in avanti, fastidi durante la notte, piccole striature ematiche sul muco vaginale, dolenzia lombare o pancia gonfia. Nulla di tutto ciò è significativo per prevedere l'esito. Gli studi hanno ampiamente dimostrato che nessun sintomo è in grado di prevedere se la gravidanza si instaurerà o meno. La ricerca di segni premonitori, per quanto psicologicamente comprensibile, è vana. L'unico indicatore affidabile rimane l'esame del sangue, da eseguire nei tempi indicati dal centro di PMA. È importante anche considerare che questi sintomi potrebbero essere dovuti a cause non legate al transfer, come appendicite, cistite o altre infiammazioni. In caso di dubbi, è sempre consigliabile consultare il proprio centro medico di riferimento.
What happens after the embryo transfer and what are the signs of a successful implantation?
Comprendere il "Beta Negativo": Cause e Fattori Influenzanti
Quando un paziente o una coppia si trova di fronte a un beta negativo, è naturale interrogarsi sulle possibili ragioni. Le cause di una FIVET che non ha avuto successo possono essere molteplici e complesse, richiedendo una valutazione approfondita da parte degli specialisti della fertilità per individuare il motivo specifico del mancato raggiungimento della gravidanza.
Tra le ragioni mediche che possono contribuire a una FIVET negativa, si annoverano:
- Diagnosi insufficiente della causa dell'infertilità: A volte, nonostante gli studi iniziali, potrebbero esserci fattori non pienamente identificati che ostacolano l'impianto o lo sviluppo embrionale.
- Bassa qualità dei gameti: Sia gli ovociti che gli spermatozoi possono avere una qualità subottimale. Ad esempio, l'avanzare dell'età materna provoca un calo del numero e della qualità degli ovociti. Anche un fattore maschile alterato o l'obesità negli uomini, che influenza negativamente il sistema riproduttivo aumentando i livelli di estrogeni e abbassando quelli di testosterone, possono contribuire.
- Qualità embrionaria deficitaria: Gli embrioni che non raggiungono uno sviluppo ottimale o che presentano anomalie possono non impiantarsi o non progredire in una gravidanza. La qualità embrionaria è cruciale; embrioni che raggiungono lo stadio di blastocisti sono classificati in base al loro grado di espansione e alla qualità delle loro cellule. Un embrione di buona qualità ha un tasso di previsione della gravidanza più elevato.
- Presenza di alterazioni genetiche: Anomalie genetiche nei progenitori o nell'embrione stesso, incompatibili con lo sviluppo, possono essere una causa di fallimento.
- Alterazioni immunologiche: Problemi legati al sistema immunitario della donna possono ostacolare l'impianto dell'embrione.
- Malformazioni uterine: Anomalie nella cavità intrauterina, precedentemente non rilevate, possono impedire l'impianto o lo sviluppo della gravidanza.
- Fattore ovarico: La risposta ovarica in un ciclo precedente e i livelli ormonali, in particolare l'ormone antimulleriano (AMH) e il conteggio dei follicoli antrali (AFC), sono direttamente correlati all'età materna e alla qualità ovocitaria. Inoltre, i livelli di progesterone possono influenzare la recettività endometriale.
- Fattore endometriale: Anomalie nell'endometrio, come un endometrio scarsamente proliferato, endometrite, fattori immunologici o trombofilia, sono cause note di fallimento ripetuto dell'impianto.
- Fattori tossici: L'esposizione a determinate sostanze o condizioni può influire negativamente sulla fertilità e sull'esito della FIVET.
- Indice di massa corporea (IMC) alterato: Nelle donne, un IMC ideale è tra 19 e 30. Deviazioni, in particolare un IMC superiore a 30, possono portare a un basso tasso di fecondazione e gravidanza, oltre a problemi ovulatori e un aumentato rischio di aborto.
- Causa dell'infertilità: Se l'infertilità è unica o multipla può influenzare l'approccio e l'esito. Soffrire di endometriosi, ad esempio, può essere un fattore complicante.
- Controllo di qualità in laboratorio: Questa categoria include fattori ambientali come la qualità dell'aria, il pH, il tipo e le caratteristiche degli incubatori, l'uso di scarsa luminosità e il tipo di terreno in cui vengono coltivati gli embrioni.
Dopo un risultato negativo della FIVET, è essenziale condurre uno studio personalizzato per cercare di individuare le possibili cause e ottimizzare il trattamento successivo, con l'obiettivo di aumentare le possibilità di gravidanza.
Il Trasferimento di Embrioni Congelati: Specificità e Tempistiche
Il trasferimento di embrioni congelati, o criotrasfert, presenta alcune specificità importanti, soprattutto per quanto riguarda le tempistiche e le implicazioni per la paziente. Una delle domande più frequenti che emergono dopo una FIVET negativa è quanto tempo bisogna aspettare per trasferire gli embrioni congelati.
La buona notizia è che, in caso di criotrasfert dopo una fecondazione in vitro negativa, non è necessario attendere mesi. Questa possibilità rappresenta un'alternativa significativa alla necessità di una nuova stimolazione ovarica, per la quale invece si consiglia di attendere 2 o 3 mesi. La ragione di questa differenza risiede nel fatto che, nel criotrasfert, le ovaie della paziente non sono coinvolte nel processo di stimolazione. Con il normale arrivo delle mestruazioni, l'endometrio si sarà completamente rigenerato, preparandosi ad accogliere un nuovo impianto.
Per quanto riguarda le tempistiche del test beta-hCG dopo un criotrasfert, generalmente valgono le stesse indicazioni fornite per il trasferimento di embrioni freschi. Ciò significa che, anche se gli embrioni sono stati congelati, il trasferimento e le successive beta vengono effettuati rispettando i medesimi intervalli temporali del ciclo "fresco". Se si è avuto un transfer di embrioni in terza giornata, il test beta viene solitamente eseguito circa 14 giorni dopo il transfer. Alcuni centri potrebbero indicare tempi leggermente diversi, ad esempio 10-12 giorni per blastocisti o 11-12 giorni in generale per il beta, ma l'importante è seguire le istruzioni specifiche della clinica.
È importante sottolineare che non è corretto considerare il giorno dello scongelamento come una "giornata di vita in più" per l'embrione. Il conteggio dei giorni di sviluppo embrionale riparte dal momento del transfer, come se si trattasse di un embrione fresco. Pertanto, un embrione congelato in terza giornata e scongelato per il transfer, sarà trasferito come un embrione di terza giornata, e i tempi per il test beta saranno calcolati di conseguenza.
Anticipare il test beta, anche dopo un criotrasfert, è sconsigliato. Un test effettuato all'11° giorno post-transfer, per esempio, potrebbe dare un risultato falsamente negativo o un valore molto basso, che richiederebbe comunque una ripetizione per conferma, causando ulteriore ansia. La pazienza rimane un elemento chiave in questa fase, per garantire la massima accuratezza del risultato.
Aspetti Pratici Post-Transfer: Consigli e Cosa Evitare
La fase successiva al trasferimento embrionale, spesso definita "attesa beta", è un momento di grande ansia e speranza. Le pazienti si trovano "sole" per circa 10-14 giorni, in attesa della risposta del proprio corpo. È normale interrogarsi sui comportamenti che possono favorire o sfavorire l'impianto e cercare di interpretare ogni piccolo sintomo. Tuttavia, è fondamentale basarsi su informazioni accurate per vivere questo periodo con maggiore serenità.
Cosa fare per favorire il benessere e non ostacolare l'impianto:
- Attività fisica moderata: Contrariamente a vecchie credenze, il riposo eccessivo non ha alcun effetto favorevole sull'impianto dell'embrione. Anzi, alcuni studi suggeriscono che un'attività fisica moderata può aumentare l'impianto embrionale. Un organismo sano, che mantiene una vita fisica normale e una normale attività motoria, è più predisposto alla gravidanza.
- Mantenere la terapia medica: È cruciale seguire scrupolosamente la terapia ormonale post-transfer prescritta, poiché è fondamentale per il risultato.
- Vita sessuale: Non ci sono evidenze che i rapporti sessuali prima o subito dopo il transfer abbiano effetti negativi; al contrario, alcuni dati suggeriscono che potrebbero avere anche effetti positivi sull'impianto.
- Viaggi e attività quotidiane: Lunghi viaggi in macchina, docce e bagni (non immersivi in acqua molto calda come saune) non presentano problemi. L'obiettivo è mantenere una vita il più possibile normale.
- Gestione del dolore: In caso di mal di testa, è possibile assumere paracetamolo (Tachipirina 1 gr) senza preoccupazioni.
- Evitare febbre alta: È importante cercare di prevenire infezioni che possano portare a un rialzo della temperatura corporea sopra i 38°C.
Cosa evitare durante il periodo di attesa beta:
- Riposo eccessivo: A meno di specifiche indicazioni mediche legate a rischi individuali, non è necessario prendere un congedo lavorativo o rimanere a letto.
- Ossessionarsi con i sintomi: Come già menzionato, i sintomi non sono predittivi. Interpretare ogni piccolo segnale come un segno di gravidanza può aumentare l'ansia e lo stress.
- Diversificare le conversazioni: Parlare del periodo di attesa beta è importante, ma è utile non lasciare che diventi l'unico argomento di conversazione con amici, familiari o il partner.

Consigli per affrontare il periodo di attesa beta con maggiore efficacia:
Questa fase può essere emotivamente molto impegnativa. Ecco alcuni suggerimenti per viverla al meglio:
- Mantenere una vita normale: Continuare con le routine quotidiane, impegnandosi nel lavoro e nelle attività di svago, aiuta a tenere la mente occupata.
- Prepararsi a un possibile risultato negativo: Non tutti i tentativi hanno successo al primo ciclo. Mantenere un atteggiamento positivo, ma anche prepararsi mentalmente alla possibilità di futuri tentativi, può aiutare a gestire la delusione.
- Ridurre lo stress: Praticare tecniche di rilassamento e respirazione, come lo yoga o la mindfulness, può essere utile per calmare l'ansia.
- Supporto reciproco nella coppia: Comprendere e condividere le emozioni e i sentimenti con il partner è essenziale per affrontare insieme questo percorso.
- Supporto psicologico: Se l'angoscia e l'ansia diventano opprimenti, non esitare a cercare il supporto di professionisti specializzati in psicologia della riproduzione assistita.
La Gestione Emotiva del Beta Negativo: Un Percorso Difficile ma Necessario
Ricevere un risultato di beta negativo è sempre un colpo duro, specialmente quando si è investito tanto in termini di speranze, emozioni e, non da ultimo, risorse economiche. Questo momento così delicato è spesso vissuto con profonda frustrazione e può scatenare una gamma intensa di emozioni.
Molte donne e coppie descrivono una fase di shock, in cui la mente non è pronta a ricevere la notizia e entra in una modalità di "blocco" per far fronte alla situazione. È un momento in cui diventa difficile comprendere anche le spiegazioni che il medico sta fornendo. Segue spesso un vuoto interiore, vissuto come un piccolo lutto: si prova dolore per la perdita della possibilità di essere rimasti incinti con quel trattamento. La tristezza è una compagna comune, accompagnata dalla sensazione di non poter continuare, dal pensiero che sia ingiusto, e dalla ripetuta domanda "Perché a me?". Si può manifestare anche un senso di colpa, spingendo a guardare indietro, ad analizzare incessantemente cosa potrebbe aver causato il negativo, a chiedersi se si è fatto qualcosa di sbagliato, se non si è seguito bene il trattamento o se si sarebbe dovuto agire prima. Infine, la paura si proietta nel futuro, con il timore di non riuscire mai a realizzare il desiderio di genitorialità.
È fondamentale affrontare queste emozioni in modo costruttivo. Ecco alcuni passi e consigli per gestire il beta negativo e prepararsi per il futuro:
- Ascolta il tuo corpo e lascia che tutto fluisca: Concediti il tempo necessario per digerire la situazione, poiché ognuno ha bisogno di un ritmo diverso. Permetti alle emozioni di emergere man mano che arrivano, senza giudicarle o aspettarti di sentirle in un modo specifico. Lascia che fluiscano e che la tua energia si adegui gradualmente. Permetti a te stesso di essere coccolato, ascoltando ciò che il tuo corpo ti chiede.
- Focalizzati su te stessa: Osserva i tuoi sentimenti e le tue emozioni, e svolgi attività che ti generano tranquillità. Cerca di non ricreare pensieri negativi come "In cosa ho sbagliato?" o "Se non avessi fatto quella cosa…", poiché questi sono accompagnati da sensi di colpa e possono generare ulteriore disagio. Non bisogna torturarsi con domande senza risposta.
- Connettiti con il presente: Dopo un beta-hCG negativo, non è necessario prendere decisioni immediate o porsi domande future in termini assoluti, come "E se non riuscissi mai a diventare mamma?". Al contrario, è il momento di incanalare bene la tua energia prendendo giorno per giorno. Reindirizza il tuo pensiero a "oggi ho possibilità, ci proverò ancora…".
- Abbi fiducia: Confida in te stessa, nel tuo corpo, nei professionisti a cui ti sei affidata e nelle possibilità che la fecondazione in vitro ti offre.
- Preparati per un nuovo benvenuto: Una volta elaborata la delusione, analizza se sei pronta per il prossimo transfer. Controlla e, se necessario, migliora le tue abitudini alimentari, l'esercizio fisico, il sonno e l'igiene mentale. Questi aspetti ti aiuteranno a sentirti meglio e ad affrontare un nuovo tentativo con rinnovata energia.
- Prendi decisioni: Dopo alcuni giorni, e con una spiegazione medica chiara sulla tua diagnosi, è il momento di prendere decisioni informate riguardo ai passi futuri.

L'importanza del supporto psicologico in questo contesto non può essere sottovalutata. La stragrande maggioranza dei centri di riproduzione assistita dispone di un reparto di specialisti in psicologia, pronti ad aiutare non solo ad accettare i problemi di fertilità e la necessità della riproduzione assistita, ma anche a offrire supporto durante tutto il processo, inclusa l'attesa e il risultato del test di gravidanza. Quando questo test è negativo, molte sensazioni e illusioni vengono troncate, generando frustrazione. Avere il supporto psicologico di specialisti che comprendono la situazione e offrono un aiuto personalizzato può ridurre il disagio e preparare la paziente ad affrontare una nuova sfida riproduttiva con un atteggiamento positivo e tutto l'impegno necessario per il successo.
Quando Arrivano le Mestruazioni Dopo una FIVET Negativa?
Un altro aspetto che spesso genera preoccupazione dopo un beta negativo è la tempistica del ritorno delle mestruazioni. Molte donne si chiedono quanto tempo ci vuole perché le loro mestruazioni ricompaiano dopo l'insuccesso della FIVET, ovvero l'assenza di gravidanza. Questo dubbio è spesso motivato dal desiderio di tentare nuovamente di raggiungere la gestazione, poiché il ritorno delle mestruazioni segna l'inizio di un nuovo ciclo e, di conseguenza, la possibilità di effettuare un nuovo trattamento di FIVET.
In generale, si prevede che le mestruazioni dovrebbero arrivare circa due settimane dopo il trasferimento embrionale, cioè poco dopo aver eseguito il test di gravidanza. Tuttavia, un leggero ritardo è considerato normale. Questo ritardo è attribuibile agli squilibri ormonali causati dai farmaci somministrati durante il trattamento di FIVET, sia per la stimolazione ovarica che per la preparazione dell'endometrio. Il corpo ha bisogno di un certo tempo per tornare allo stato basale in relazione agli ormoni e al loro controllo sul ciclo mestruale. Pertanto, le mestruazioni dovrebbero scendere qualche giorno dopo aver smesso di prendere i farmaci.
Nel caso in cui, dopo due settimane dall'interruzione del farmaco, il ciclo non si presenti, è consigliabile consultare lo specialista per verificare lo stato del sistema ormonale e il suo effetto sul ciclo ovarico. È anche possibile che il primo periodo dopo il trattamento FIVET possa essere più doloroso o diverso dalle mestruazioni abituali, a causa degli effetti dei farmaci ormonali e del trattamento stesso.
Nel caso di fallimento dell'impianto, le mestruazioni possono arrivare tra i 9 e i 15 giorni dopo, a seconda del tipo di farmaco e del supporto ormonale utilizzato.
Domande Frequenti e Strategie per i Tentativi Futuri
Affrontare un beta negativo porta inevitabilmente a porsi molte domande sul percorso futuro. Di seguito, alcune delle domande più comuni e le risposte che possono orientare le decisioni successive:
1. Ho fatto una prima FIVET e il risultato è stato negativo, è il momento di fare l'ICSI o devo riprovare con la FIVET tradizionale?La decisione dipende principalmente dal tasso di fecondazione ottenuto nel primo tentativo. Se il tasso di fecondazione è stato corretto (≥65%), non sarebbe strettamente necessario passare all'ICSI. Tuttavia, oggi la tecnica ICSI (iniezione intracitoplasmatica dello spermatozoo) è indicata in quasi tutti i cicli per evitare il fallimento totale della fecondazione in vitro convenzionale, che si verifica nel 5-10% dei casi, secondo i dati della Società Spagnola del Registro della Fertilità (SEF). Il medico valuterà la situazione specifica.
2. Cosa devo fare per ottenere una gravidanza se sto già attraversando la terza FIVET negativa?Dopo tre tentativi negativi, è fortemente consigliato "interrompere" il ciclo di trattamenti immediato per condurre uno studio approfondito. È fondamentale studiare la possibile causa dei fallimenti ripetuti e valutare quale trattamento riproduttivo è più indicato in base ai risultati ottenuti da questa nuova indagine diagnostica.
3. Qual è il motivo di un risultato negativo del test di gravidanza dopo la FIVET?Le ragioni per cui la FIVET può non riuscire sono molteplici. Possono essere dovute alla qualità dei gameti (ovuli e sperma), alla qualità dell'embrione generato, ad alterazioni genetiche incompatibili con lo sviluppo embrionale, ad anomalie o malformazioni nell'utero, a problemi immunitari, e a molti altri fattori come quelli dettagliati precedentemente. Dopo una FIV negativa, è necessario effettuare uno studio personalizzato per cercare di individuare la o le possibili cause e ottimizzare il trattamento successivo, con l'obiettivo di ottenere una gravidanza nel nuovo tentativo.
4. È possibile una gravidanza naturale dopo una FIVET negativa?Anche se non è comune, ci sono stati diversi casi di coppie che, dopo vari tentativi di FIVET senza successo, decidono di abbandonare il trattamento a causa dell'esaurimento emotivo e, dopo qualche tempo, ottengono una gravidanza naturale. In questo senso, le emozioni e i loro effetti sulla fertilità giocano un ruolo molto importante. Lo stress può influire negativamente sulla fertilità, e il rilassamento dopo la sospensione dei trattamenti potrebbe, in rari casi, favorire un concepimento spontaneo.
5. Dopo una FIVET negativa, quando posso fare la prossima?La tempistica per il prossimo tentativo dipende da ogni caso specifico e dalle indicazioni del medico. Generalmente, però, la gravidanza può essere tentata di nuovo nel ciclo successivo, cioè quando le mestruazioni della donna ricominciano. Da un punto di vista emotivo, tuttavia, si raccomanda di aspettare che il risultato negativo sia stato adeguatamente affrontato prima di iniziare un nuovo trattamento di FIVET, in modo da poterlo affrontare con un atteggiamento positivo ed entusiasmo. La prontezza emotiva è cruciale per il benessere della paziente e per l'esito del trattamento.
6. Quali sono i sintomi della FIV negativa?Non esistono sintomi specifici che siano indicativi di un fallimento del trattamento di fertilità. Dopo il trasferimento dell'embrione e fino al momento del test di gravidanza, alcune donne possono avvertire un forte bisogno di urinare, sbalzi d'umore, mal di testa, ecc. Tuttavia, questi sintomi non sono specifici dell'impianto dell'embrione nell'utero e, di conseguenza, della gravidanza. Per questo motivo, la presenza o l'assenza di sintomi durante la "beta-attesa" non è indicativa del successo o del fallimento di un trattamento FIVET. È fondamentale ricordare che l'unico indicatore affidabile è il test beta-hCG.
Il percorso verso la genitorialità attraverso la riproduzione assistita è spesso lungo e costellato di sfide. Ogni tentativo negativo, pur essendo doloroso, offre l'opportunità di imparare, di adattare le strategie e di rafforzare il sostegno emotivo. La conoscenza e la consapevolezza sono strumenti preziosi per affrontare ogni fase con maggiore controllo e serenità.