La difficoltà a concepire un bambino in modo naturale rappresenta una sfida per numerose coppie, le quali trovano oggi risposte efficaci grazie alla Procreazione Medicalmente Assistita (PMA). Questa branca della medicina offre soluzioni sia attraverso il servizio sanitario nazionale, con la corresponsione di un ticket, sia presso centri accreditati all'avanguardia. Tra le diverse tecniche disponibili, l'Iniezione IntraCitoplasmatica dello Spermatozoo (ICSI) si distingue come una delle metodologie più avanzate e di maggiore precisione, in grado di offrire speranza a molti che affrontano specifici ostacoli alla fertilità.
Che Cos'è l'ICSI e Come Nasce
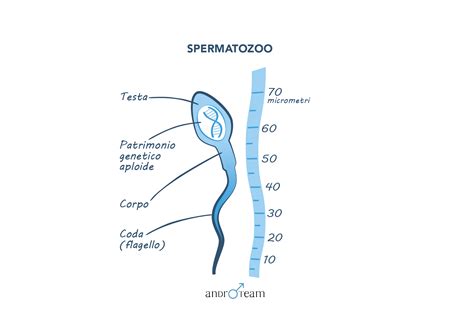
L'ICSI, acronimo di Iniezione Intracitoplasmatica di Sperma, è una tecnica sofisticata di riproduzione assistita (ART). Nata nel 1992, la tecnica ICSI è stata sviluppata per risolvere tutti quei casi di infertilità da fattore maschile severo, rendendo possibile la fecondazione degli ovociti anche da parte di spermatozoi con ridotta motilità. Questo metodo prevede l’iniezione diretta di un singolo spermatozoo sano all’interno di un ovulo per facilitarne la fecondazione. A differenza della fecondazione in vitro tradizionale (FIVET), in cui migliaia di spermatozoi vengono posizionati vicino all’ovulo e lasciati fecondare naturalmente, l’ICSI elimina la casualità iniettando manualmente gli spermatozoi nell’ovulo. Essa prevede che lo spermatozoo venga iniettato direttamente all’interno dell’ovocita, attraverso uno strumento chiamato micromanipolatore. Così come accade nella FIVET, gli embrioni ottenuti dopo un trattamento di ICSI vengono trasferiti in utero. L'ICSI ha rivoluzionato i trattamenti per la fertilità, offrendo speranza alle coppie che affrontano l'infertilità maschile.
Quando è Indicata la Procedura ICSI: Le Indicazioni Cliniche
Il ricorso all'ICSI è previsto solo dopo che il medico specialista del centro PMA ha escluso la possibilità di un concepimento naturale. Questa tecnica è indicata, in particolar modo, nei casi in cui è presente un'infertilità maschile severa; l'ICSI consente, infatti, di superare le difficoltà di fecondazione, in quanto un singolo spermatozoo viene inserito direttamente all'interno del citoplasma dell'ovocita. L’ICSI è principalmente raccomandata per individui o coppie che soffrono di infertilità maschile. Rappresentano una indicazione clinica all’esecuzione di un trattamento ICSI, in base all'esperienza di centri come A.G.I.:
- Fattore maschile di grado severo: Questa è l'indicazione principale. L'infertilità maschile di grado severo può risultare da varie condizioni che compromettono la produzione o la qualità del liquido seminale, come il varicocele (dilatazione varicosa delle vene dello scroto), il criptorchidismo (mancata o incompleta discesa dei testicoli nel sacco scrotale) e i deficit ormonali (es. ipogonadismo ipogonadotropo). In caso di azoospermia, infatti, la tecnica può essere eseguita utilizzando i gameti presenti nei testicoli o nell'epididimo, da dove vengono prelevati per aspirazione o con microchirurgia (simile ad una biopsia). Anche l'eiaculazione retrograda, in cui gli spermatozoi sono rinvenuti nell'urina, richiede l'ICSI. L'unica condizione necessaria per l'applicazione dell'ICSI è, infatti, che gli spermatozoi siano vitali.
- Precedenti trattamenti FIVET con mancata fertilizzazione: Se un ciclo di FIVET tradizionale non ha portato alla fecondazione, l'ICSI può essere la soluzione per garantire l'incontro tra gameti.
- Scarso recupero ovocitario o scarsa qualità ovocitaria: In situazioni dove il numero o la qualità degli ovociti recuperati è limitata, l'ICSI massimizza le probabilità di fecondazione per ciascun ovocita disponibile.
- Ricorso a tecniche di PGT (Preimplantation Genetic Testing): Quando è necessario eseguire un'analisi genetica sugli embrioni, l'ICSI è spesso preferita per evitare la contaminazione da spermatozoi estranei all'ovocita.
- Utilizzo di ovociti vitrificati: Gli ovociti crioconservati possono avere un guscio esterno (zona pellucida) più resistente, rendendo più efficace l'iniezione diretta dello spermatozoo.
- Sterilità inspiegata: Cioè, quando non si riesce ad attribuire una causa accertata all'infertilità, e i trattamenti di primo livello non hanno avuto successo.
- Fattori tubarici: Le tube di Falloppio (i due canali che collegano le ovaie all'utero) possono risultare ostruite o danneggiate per vari motivi; ciò ostacola il concepimento (cioè l'incontro del liquido seminale con la cellula uovo) o la discesa dell'ovocita fecondato nell'utero per l'impianto. Se le condizioni riscontrate non possono essere gestite con altri interventi farmacologici e/o chirurgici adeguati, quindi se la procreazione è impossibile o comunque la probabilità di iniziare una gravidanza è remota, i medici indicano il ricorso alla procreazione medicalmente assistita.
Il Quadro Normativo della PMA in Italia
La fecondazione medicalmente assistita in Italia è regolamentata dalla legge n° 40 del 2004, con tutte le sue successive modifiche. Prima di entrare nel merito della normativa e dei requisiti per accedere ai percorsi di PMA, è utile distinguere le tecniche e le procedure a cui si può ricorrere.
Le tecniche di PMA si dividono in diversi livelli di complessità:
- I livello (meno invasivo): Un esempio è la IUI (Inseminazione Intra Uterina). La fecondazione avviene nell’apparato riproduttivo femminile. Tra le metodiche di primo livello rientrano la stimolazione ormonale, il monitoraggio ecografico dell'ovulazione della donna e l'inseminazione intrauterina (IUI); quest'ultima è caratterizzata dal fatto che la fecondazione si realizza direttamente all'interno dell'apparato genitale femminile.
- II livello: La fecondazione avviene in provetta, in un laboratorio sterile. Contempla due tecniche principali (ma non solo), la FIVET (fecondazione in vitro con trasferimento dell’embrione) e la ICSI (iniezione intracitoplasmatica dello spermatozoo).
- III livello: È il più complesso. Esempio ne sono la IMSI e la GIFT (trasferimento intratubarico di gameti).
In tutti i casi di primo e secondo livello si procede preventivamente con il prelievo dei gameti e poi con il trasferimento in utero degli embrioni al 3°-5° giorno. I trattamenti complessi di secondo e terzo livello prevedono, invece, che la fecondazione avvenga dapprima in vitro.
Requisiti di Accesso e Aggiornamenti Normativi
L’accesso a tali procedure è concesso esclusivamente a coppie maggiorenni, eterosessuali, coniugate o conviventi, in età potenzialmente fertile, ma sempre e comunque con infertilità o sterilità accertata. Questa si stabilisce con un iter diagnostico che viene avviato in seguito a mancato concepimento dopo 6-12 mesi di tentativi senza successo. In base ai risultati, lo specialista potrà proporre la tecnica più adeguata.
I nuovi aggiornamenti nella normativa hanno comunque ampliato il ventaglio dei requisiti. Oggi possono accedere alla PMA anche:
- Coppie fertili portatrici di patologie genetiche trasmissibili, un'importante estensione per la prevenzione di malattie ereditarie.
- Coppie sierodiscordanti (ad esempio HIV+, HBV, HCV), offrendo nuove possibilità per la genitorialità in sicurezza.
- Persone che hanno effettuato crioconservazione preventiva di gameti o tessuti gonadici, a causa di trattamenti medici che potrebbero compromettere la fertilità futura.
La PMA - con queste modalità - è inclusa nei Livelli Essenziali di Assistenza (LEA). Questo significa che le regioni devono fornire i trattamenti gratuitamente o con ticket, con un tetto massimo di sei tentativi per coppia e un limite d’età femminile fino a 46 anni.
Il 20 Marzo 2024 sono state approvate con decreto ministeriale nuove linee guida al riguardo della fecondazione assistita. Questo atto di regolamentazione è stato necessario per accogliere e recepire le varie pronunce giudiziarie susseguitesi all’ultimo aggiornamento normativo del 2015. La pubblicazione del decreto in Gazzetta Ufficiale il 9 maggio 2024 (GU n. 107) le ha rese effettive, consolidando un quadro normativo più chiaro e aggiornato.
Dove Accedere alla PMA in Italia
In Italia per accedere alla fecondazione assistita è possibile rivolgersi a centri pubblici (con il ticket), convenzionati, o privati autorizzati. Un elenco pubblico a cui fare riferimento per tutte le strutture è presente nel Registro Nazionale PMA, gestito dall’Istituto Superiore di Sanità, e accessibile tramite un sito internet dedicato. Qui è possibile consultare l’elenco completo suddiviso per Regione, con la tipologia di livello autorizzato per ciascun centro. Tra i centri privati autorizzati, Raprui rappresenta un’eccellenza italiana, non solo perché è in grado di offrire alle coppie tutte le procedure mediche necessarie, anche le più complesse, ma soprattutto per i suoi tassi di successo. Raprui si distingue inoltre per l’approccio personalizzato, grazie ad un team multidisciplinare che comprende ginecologi, endocrinologi, biologi della riproduzione e psicologi, che lavorano insieme secondo gli standard previsti dalla normativa vigente, per accompagnare le coppie verso l’obiettivo della genitorialità. In pratica questa struttura garantisce: valutazione e diagnosi completa e personalizzata dell’infertilità della coppia, accesso a tutte le tecniche di PMA, anche di III livello, assistenza alla crioconservazione e PGT‑M ove necessario.
Il percorso della coppia nel centro Alma Res | Clinica fecondazione assistita
Il Percorso Dettagliato della Procedura ICSI
Il percorso che porta alla procedura ICSI è un iter complesso e strutturato, che richiede il massimo coordinamento tra il team medico, la paziente e il laboratorio di embriologia. La procedura adottata è scelta, di solito, in base alla causa di infertilità presentata dalla coppia.
1. Valutazione Iniziale e Percorso Diagnostico
Innanzitutto, il medico incontra i due pazienti e redige un'anamnesi sulla base della loro storia clinica, quindi stabilisce se sussistono fattori che influiscono sulla fertilità. Se le condizioni riscontrate non possono essere gestite con altri interventi farmacologici e/o chirurgici adeguati, i medici indicano il ricorso alla procreazione medicalmente assistita.
In base al profilo della coppia, lo specialista del centro PMA può consigliare esami specifici per escludere la presenza di disfunzioni ormonali, patologie a carico di utero e tube, anomalie del liquido seminale e così via. Questi esami possono includere:
- Spermiocoltura: Analisi dello sperma per valutare la presenza di agenti infettivi negli organi genitali.
- Dosaggio ormonale: Prelievi di sangue per valutare la secrezione degli ormoni associata alla crescita dei follicoli nell'ovaio, sia per la donna che per l'uomo.
- Ricerca di agenti infettivi: Test per HIV, HBV, HCV e altre infezioni che potrebbero influire sul trattamento.
- Ecografie e altri esami ginecologici: Per valutare la salute dell'utero e delle tube, e per monitorare l'ovulazione.
2. Stimolazione Ovarica Controllata
La partner femminile si sottopone a stimolazione ovarica per produrre più ovuli maturi. Le ovaie vengono stimolate a produrre ovociti attraverso la somministrazione di una terapia ormonale, solitamente a base di gonadotropine, per indurre la crescita follicolare e la produzione contemporanea di più gameti femminili. Il processo è attentamente monitorato tramite ecografie e dosaggi ormonali, con prelievi di sangue regolari per valutare la risposta ovarica.
3. Prelievo Ovocitario (Pick-Up)
Dopo aver stimolato l'ovaio a produrre più follicoli, si esegue il prelievo degli ovociti (pick-up). La procedura è mininvasiva e avviene in sala operatoria, in sedazione profonda o anestesia blanda, sotto costante controllo ecografico transvaginale. Sotto controllo ecografico, i follicoli sono “punti” con un ago e viene aspirato il liquido follicolare contenente gli ovuli in essi contenuti. Nella tecnica ICSI, la procedura di puntura e aspirazione dura in media dai 5 ai 15 minuti, a seconda del numero di follicoli presenti. In laboratorio si procede al recupero degli ovociti dal liquido follicolare.
4. Raccolta e Preparazione del Campione Seminale
Contemporaneamente al pick-up, il partner maschile fornisce il campione di liquido seminale. Lo sperma viene raccolto per masturbazione dopo 2-3 giorni di astinenza eiaculatoria, nello stesso giorno del prelievo degli ovociti. In caso di azoospermia o altre condizioni gravi, gli spermatozoi vengono recuperati chirurgicamente con procedure come TESA (Testicular Sperm Aspiration) o TESE (Testicular Sperm Extraction), o per via percutanea o biopsia testicolare. Al contempo, si effettua la preparazione del campione seminale, con selezione degli spermatozoi mobili e vitali.
5. Decumulazione degli Ovociti
Al momento del recupero dal follicolo, l’ovocita maturo è circondato da migliaia di cellule follicolari tenute insieme da una matrice extracellulare di consistenza visco-elastica. L’embriologo rimuove queste cellule che circondano l’ovocita (il cumulo ooforo) per valutarne con precisione la maturità. Per l'ICSI, è indispensabile rimuovere le cellule follicolari e introdurre un singolo spermatozoo nell'ovocita. Infatti, in tal caso le cellule follicolari e la matrice viscoelastica che le tiene insieme rappresentano più un ostacolo che un ausilio per la fecondazione.
In laboratorio, le cellule follicolari sono rimosse dall’ovocita in maniera semplice e veloce. L’intero cumulo ooforo, costituito dall’ovocita e dalle cellule follicolari ad esso associate, è posto in un mezzo di coltura contenente ialuronidasi, un enzima che digerisce la matrice viscoelastica. In tal modo, gran parte delle cellule sono rilasciate nel mezzo di coltura, mentre quelle più tenacemente legate all’ovocita sono eliminate meccanicamente facendo passare l’oocita stesso attraverso un capillare di adeguato calibro. Gli ovociti così liberati dalle cellule follicolari e rivestiti dalla sola zona pellucida (una sorta di guscio proteico) sono pronti per la microiniezione.
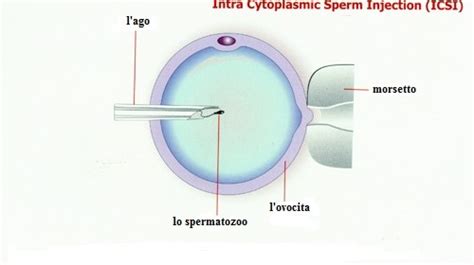
6. L'Iniezione Intracitoplasmatica (ICSI)
Questa è la fase distintiva dell'ICSI. L’esecuzione dell’ICSI richiede un apparato di micromanipolazione connesso a un microscopio, attraverso il quale l’operatore può far compiere ad appositi microstrumenti minimi movimenti aventi un’escursione di pochi micron o decine di micron e necessari per le operazioni di micromanipolazione. Il tutto avviene in microgocce di mezzo di coltura poste all’interno di una piastra Petri in cui sono posti ovociti e spermatozoi.
Per ciascun ovocita viene utilizzato un corrispondente spermatozoo che viene inizialmente selezionato come idoneo per caratteristiche di forma e mobilità che ne indicano la vitalità. Lo spermatozoo prescelto viene inizialmente manipolato in modo da rompere delicatamente la membrana cellulare e facilitare il rilascio del suo contenuto nell’ambiente ovocitario dopo la microiniezione. Successivamente, esso viene aspirato in un micro-ago che viene fatto passare attraverso la zona pellucida e inserito all’interno dell’ovocita, in modo che lo spermatozoo possa essere rilasciato nell’ovocita stesso. Ciò consente un’interazione tra contenuto dello spermatozoo e ambiente intracellulare dell’ovocita, che è essenziale per innescare la fecondazione, senza che lo spermatozoo debba superare le barriere (cellule follicolari e zona pellucida) che intervengono nel concepimento spontaneo o nella FIVET. In mani esperte, anche l’azione di microiniezione è rapida ed efficiente, richiedendo soltanto 1-2 minuti per ciascun ovocita.
7. Coltura e Sviluppo Embrionario
I gameti femminili prelevati vengono posti su piastre di coltura all'interno di incubatori. Il prodotto dell'unione dei gameti viene posto su delle piastre speciali con dei mezzi di coltura che danno il nutrimento alle cellule, all'interno di incubatori. Questa fase è molto delicata e avviene sotto lo stretto controllo di biologi ed embriologi, i quali monitorano tutti i processi di divisione cellulare che porteranno alla formazione dell'embrione. Spesso, viene utilizzata la tecnologia di incubazione time-lapse, disponibile in centri avanzati, per un monitoraggio continuo.
Come per la FIVET, 16-18 ore dopo l'inseminazione si verifica l'avvenuta fecondazione, cioè la formazione dello zigote, dove si possono osservare i due pronuclei (quello maschile e femminile). Gli embrioni vengono monitorati quotidianamente nel loro sviluppo.
8. Selezione e Trasferimento Embrionale
Dopo 48-72 ore, o fino al 5° giorno di sviluppo, viene selezionato l’embrione con la migliore evoluzione e morfologia, o da 1 a 3 embrioni, e si prosegue con il trasferimento degli stessi nell'utero. L’embrione viene delicatamente trasferito nell’utero materno attraverso un sottile catetere, sotto guida ecografica. Il giorno del transfer gli embrioni vengono caricati su un sottile catetere che viene inserito dal ginecologo in utero dove vengono rilasciati. Il campione viene introdotto in un catetere di plastica sottile e canalizzato dal ginecologo fino all'estremità dell'utero.
9. Crioconservazione degli Embrioni
Gli embrioni che non sono trasferiti in utero, nei limiti delle normative vigenti, vengono congelati in azoto liquido. Vengono immagazzinati nella banca dei campioni, pronti per essere utilizzati in futuri cicli di trattamento.
Efficacia e Aspetti da Considerare
Sebbene l’ICSI migliori significativamente i tassi di fecondazione, non garantisce la gravidanza. Tuttavia, la procedura vanta alti tassi di successo rispetto alla fecondazione in vitro tradizionale nei casi di infertilità maschile. La tecnica ICSI è associata a un'alta percentuale di fecondazione con formazione di embrioni (allo spermatozoo si risparmia l'attraversamento della membrana pellucida) e ha buon successo in presenza di infertilità maschile grave.
L'efficacia della procedura ICSI è strettamente legata all’esperienza del team di embriologi e alla tecnologia del laboratorio. La percentuale di successo della gravidanza è buona; in linea generale, si stima che sia del 20% circa per ciclo. L'esito del trattamento dipende dalla qualità degli embrioni trasferiti in vitro e dalla capacità dell'utero di accoglierli.
Occorre segnalare una maggiore probabilità di gravidanze multiple, in quanto ai fini di aumentare la possibilità di dar luogo a un concepimento, durante la procedura ICSI, possono essere trasferiti all'interno dell'utero più embrioni. Una gravidanza multipla comporta dei rischi per la salute della madre e dei bambini, che hanno più probabilità di nascere prematuramente e di essere sottopeso al termine della gestazione. La selezione del numero di embrioni da trasferire è quindi una decisione cruciale, presa in accordo tra la coppia e il team medico.
L'Importanza della Scelta di un Centro Specializzato
Scegliere un centro di PMA è un passo fondamentale. L’efficacia della procedura ICSI è strettamente legata all’esperienza del team di embriologi e alla tecnologia del laboratorio. Per molte coppie che si rivolgono a centri di eccellenza, l’ICSI non è solo un acronimo, ma la strada concreta verso la genitorialità, soprattutto quando l’infertilità maschile rappresenta l’ostacolo principale. Un centro all'avanguardia offre un team multidisciplinare che comprende ginecologi, endocrinologi, biologi della riproduzione e psicologi, che lavorano insieme secondo gli standard previsti dalla normativa vigente, per accompagnare le coppie verso l’obiettivo della genitorialità.
Questi centri garantiscono una valutazione e diagnosi completa e personalizzata dell’infertilità della coppia, l'accesso a tutte le tecniche di PMA, anche di III livello, e assistenza alla crioconservazione e PGT‑M ove necessario. Scegliere un centro significa affidarsi a un sistema che garantisce la massima tracciabilità dei gameti e degli embrioni e un ambiente medico-legale estremamente sicuro e controllato. Se tu e il tuo partner avete difficoltà a concepire, consultare un endocrinologo riproduttivo potrebbe aprire le porte a nuove possibilità. Per esempio, è possibile compilare un form indicando i propri dati di contatto e lo staff di un centro specializzato sarà lieto di organizzare un primo incontro gratuito con lo staff medico per una consulenza sul percorso di PMA.

tags: #autorizzazione #procedura #icsi