L'aborto spontaneo rappresenta una delle complicanze più comuni della gravidanza, un evento che, sebbene spesso isolato, può lasciare un'impronta significativa sulle coppie che lo vivono. Si stima che si verifichi in circa il 10-20% delle gravidanze clinicamente riconosciute, ma questa percentuale sale addirittura al 50% includendo quelle non riconosciute clinicamente. Nella maggior parte dei casi, un singolo aborto spontaneo non è causato da nulla che la donna o il proprio partner possano aver fatto, ed è considerato un evento isolato dai medici, che di solito non gli danno maggiore importanza, poiché l'embrione non si sviluppa correttamente o non è vitale, portando la gravidanza a interrompersi naturalmente.
Tuttavia, quando questo evento si ripete più di una volta, si entra in un ambito medico più complesso e delicato: quello dell'aborto ricorrente o poliabortività. La tendenza delle donne a posticipare l'età della prima gravidanza rappresenta una delle principali cause dell'aumento degli aborti spontanei ricorrenti, rendendo cruciale comprendere le molteplici e interconnesse cause e conseguenze di questa condizione. La poliabortività è un tema che necessita di un approccio diagnostico personalizzato e di una gestione terapeutica mirata, data la sua incidenza e il profondo impatto psicologico che comporta.
L'Incidenza e la Definizioni di Aborto Ricorrente
Per comprendere appieno la problematica, è fondamentale distinguere tra le varie tipologie di aborto. L'aborto si definisce come l'interruzione spontanea della gravidanza entro le 24 settimane di gestazione. In questo contesto, si distinguono tre tipi principali: occasionale, ripetuto e ricorrente.
Si parla di aborto ripetuto quando, nella storia ostetrica di una donna, si verificano due episodi consecutivi di aborto entro la 20ª settimana di gravidanza. Questa condizione si riscontra in circa l'1% delle coppie in età fertile.L'aborto ricorrente, o aborto abituale, è invece definito come la presenza di tre o più episodi consecutivi di aborto spontaneo. L'incidenza dell'aborto abituale è aumentata negli ultimi decenni, attestandosi attualmente intorno al 2-3%.Attualmente, si parla genericamente di poliabortività e si attua uno screening in tal senso a partire dal secondo episodio consecutivo di aborto. Se la si considera a partire da due aborti, l'incidenza arriva fino al 10%, mentre colpisce tra il 2% e il 5% delle coppie in età riproduttiva se si riferisce a 3 o più aborti ripetuti.
La probabilità di una nuova interruzione dopo un solo aborto è simile a quella della popolazione generale, ovvero dell'11-14%. Tuttavia, dopo il secondo aborto, il rischio sale al 17-30%, e dopo il terzo può raggiungere il 46%. Più alto è il numero di aborti spontanei, maggiore è il rischio di averne altri. Il rischio di averne un altro dipende anche dalla causa, ma in generale, le donne che hanno avuto parecchi aborti spontanei presentano all'incirca 1 probabilità su 4 di avere un aborto spontaneo in una successiva gravidanza. Alcune indagini epidemiologiche hanno evidenziato come nel caso di due aborti spontanei consecutivi la probabilità di avere una gravidanza regolare a termine sia dell'80%, in caso di tre aborti è circa del 70%, in caso di quattro aborti è del 55% e in caso di cinque aborti è del 20%. Sempre da studi epidemiologici, si evidenzia che la casualità di due aborti consecutivi riguarda l'80% di queste donne, mentre quando si verificano tre aborti quelli dovuti al caso sono circa il 50%. La casualità riguarda il 20% in caso di quattro aborti e meno del 5% in caso di cinque o più aborti. Di conseguenza, sussiste una reale patologia solo nel caso di pazienti con quattro o cinque aborti consecutivi.
L'Età Materna: Un Fattore Cruciale nell'Aumento del Rischio
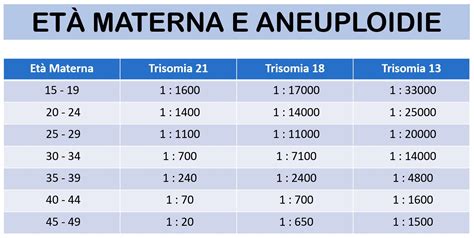
Uno dei fattori di rischio più significativi e indipendenti per l'aborto spontaneo, e in particolare per l'aborto ricorrente, è l'età materna al momento del concepimento. Questo è dovuto principalmente a un'aumentata incidenza di anomalie cromosomiche con l'avanzare dell'età.
Con l'aumentare dell'età della donna, il passare del tempo provoca alterazioni nel processo di separazione dei cromosomi nel nucleo dell'ovulo. Nelle donne giovani, i filamenti che li uniscono e separano i 46 cromosomi sono resistenti, ma con l'età diventano più deboli e possono rompersi. Di conseguenza, più l'età avanza, più la qualità degli ovociti diminuisce, il che comporta una maggiore incidenza di alterazioni cromosomiche negli embrioni, una delle cause più frequenti di aborto.Il rischio di aborto per una donna di 35 anni è del 20%, a 40 anni è del 40% e a 45 anni è dell'80%. L'aborto incrementa progressivamente dall'età di 35 anni, aumentando dal 9% a 20-24 anni al 75% a 45 anni ed oltre. Questo rende l'età il fattore più importante legato alla diminuzione della fertilità e all'aumento del tasso di aborto di origine embrionale.Per conoscere il rischio di un altro aborto, è consigliato studiare la riserva ovarica della paziente effettuando un'analisi dell'ormone antimulleriano, che permette di calcolare l'età ovarica.
Le Anomalie Cromosomiche: La Causa Biologica Prevalente
Le anomalie cromosomiche dell’embrione sono la causa più comune degli aborti ricorrenti, provocando il 50-60% dei casi. Questa percentuale aumenta con l’età della donna. La causa più frequente di aborto sono proprio le alterazioni cromosomiche dell’embrione. Si tratta di un grande progresso perché quando questo studio viene effettuato su resti abortiti, attraverso il curettage o una biopsia del corio, ci sono molti fallimenti nell’ottenimento del risultato e, inoltre, il campione potrebbe essere stato contaminato dal DNA della madre. La stragrande maggioranza degli aborti è dovuta ad alterazioni del numero di cromosomi nell’embrione perché lo sperma e/o l’ovulo non hanno il corredo cromosomico appropriato.
Secondo studi realizzati presso l'Institut Marquès, nella migliore delle situazioni, cioè negli embrioni di donatori di ovociti e di donatori di sperma, quasi la metà presenta anomalie cromosomiche. Queste anomalie rappresentano la causa più frequente di aborto spontaneo sporadico e si ritrovano nel 50-70% degli aborti spontanei del primo trimestre e nel 5-10% di tutte le gravidanze.Le anomalie cromosomiche del feto possono causare il 50% degli aborti spontanei. Gli aborti spontanei dovuti ad anomalie cromosomiche sono più comuni all’inizio della gravidanza. Le anomalie cromosomiche del prodotto dell'aborto sono meno frequenti quando gli aborti si ripetono, ma la distribuzione dei differenti tipi di anomalie è la stessa tra gli aborti sporadici e gli aborti ripetuti.
Aneuploidie ed anomalie cromosomiche
Alterazioni Genetiche e Cromosomiche: Dalla Diagnosi alla Terapia
La diagnosi delle anomalie genetiche è un pilastro fondamentale nella gestione degli aborti ricorrenti. Il cariotipo viene analizzato mediante un esame del sangue ed è la rappresentazione dei cromosomi di una persona disposti secondo la loro morfologia e dimensione. Le anomalie cromosomiche di solito influenzano la struttura del cariotipo: manca un pezzo o ce n’è uno in più.Circa il 4% delle coppie con aborti di ripetizione presenta un'anomalia cromosomica nel cariotipo di uno dei progenitori. In caso di aborto ricorrente, nel 3-6% dei casi è evidenziabile un'anomalia cromosomica in uno dei due genitori. Anomalie del cariotipo parentale si ritrovano nel 4,2-6% delle coppie con almeno una storia di due aborti spontanei. Esse sono più frequenti nelle donne rispetto agli uomini.L'anomalia di più frequente riscontro nelle coppie con aborti ripetuti è la traslocazione reciproca (scambio di materiale tra due cromosomi), con una frequenza del 4-6%, più di 50 volte superiore rispetto alla popolazione generale (1/1000). Si possono, altresì, individuare traslocazioni robertsoniane o fusioni centriche.Per escludere che l'aborto sia dovuto ad anomalie nella composizione cromosomica degli spermatozoi, può essere raccomandato anche uno studio del seme chiamato FISH (Fluorescence In Situ Hybridization), una tecnica che permette di analizzare il contenuto cromosomico degli spermatozoi, e test di frammentazione del DNA.
Il trattamento indicato in caso di aborti ricorrenti causati da alterazioni genetiche è la Fecondazione In Vitro con Analisi Genetica degli Embrioni (PGT). Questa tecnica permette di effettuare uno studio dell’embrione per individuare eventuali anomalie o alterazioni cromosomiche prima dell'impianto, migliorando le possibilità di successo della gravidanza. La Diagnosi Genetica Preimpianto (DGP) è consigliata nel caso di ricorrere a un trattamento riproduttivo.
Le Cause Anatomiche dell'Utero
Le anomalie anatomiche dell'utero possono giocare un ruolo significativo negli aborti ricorrenti. Si stima che circa il 10-15% delle donne con aborto ricorrente presentino diverse alterazioni, mentre in una categoria diversa di donne, alle quali si può ricondurre questo tipo di patologia, provengono dai ripetuti trattamenti di fecondazione assistita con esito negativo.
Malformazioni Uterine Congenite
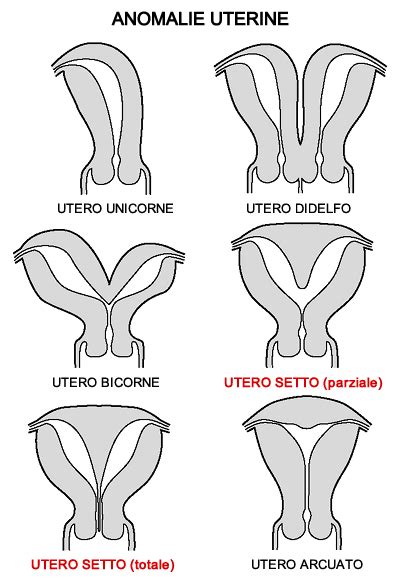
Le malformazioni uterine congenite sono quelle in cui l’utero è molto piccolo o deformato, oppure quelle in cui è presente un setto fibroso che divide in due la cavità uterina (setto uterino). L'utero setto è la malformazione più frequente e con peggior prognosi. Tutti gli studi pubblicati riscontrano un aumento della frequenza di utero setto nella popolazione di donne con aborto ripetuto rispetto alla popolazione generale, nella quale la frequenza di tale anomalia è dello 0,1%.Le teorie fisiopatologiche alla base dell’aborto ripetuto in caso di utero setto non sono tutte concordi. Si ritiene, classicamente, che la povertà della vascolarizzazione del tessuto fibroso del setto sarebbe responsabile di un difetto di perfusione del trofoblasto. Contrariamente a questa teoria, l’osservazione di un aumento del numero di vasi nel setto, suggerisce piuttosto un difetto di interazione tra endometrio e trofoblasto. Quale che sia il reale meccanismo patogenetico, la percentuale di aborti ripetuti è aumentato e varia dal 25 al 100% negli studi di pazienti con utero setto, a seconda dei criteri di reclutamento.La diagnosi di queste anomalie avviene tramite ecografia transvaginale 3D, isterosalpingografia (HSG), sonoisterosalpingografia o risonanza magnetica. L'isteroscopia diagnostica associata alla laparoscopia rimangono gli esami di riferimento nello studio delle anomalie anatomiche della cavità uterina.La correzione chirurgica di una malformazione uterina non ha dimostrato di ridurre il tasso di aborto, e tali interventi possono lasciare conseguenze dovute alla formazione di aderenze cicatriziali, peggiorando la situazione. È consigliato solo nei casi di setto uterino molto marcato in pazienti con una storia ostetrica negativa. La rimozione per via isteroscopica di eventuali setti endouterini o, alternativamente, interventi chirurgici di metroplastica, rappresentano una valida terapia al fine di migliorare l'impianto della blastocisti e la successiva formazione della placenta.
Sinechie Uterine e Fibromi
Le sinechie uterine sono aderenze tra le pareti dell’utero. Si tratta di cicatrici patologiche, postumi di interventi come curettage, isteroscopia per resezione di fibromi, polipi o setti. Ne esistono diversi gradi; quando sono molto gravi si parla di Sindrome di Asherman. Possono ostacolare la crescita dell’endometrio ed è probabile che la paziente abbia periodi molto scarsi o addirittura interrompa le mestruazioni. Se sono lievi, possono essere facilmente rimosse con l’isteroscopia chirurgica.I fibromi possono influenzare l'evoluzione della gravidanza. Per migliorarne l'esito, è indicato rimuovere quelli "sottomucosi" presenti all'interno dell'utero e quelli "intramurali" di grosse dimensioni che deformano la cavità uterina.
Il Complesso Ruolo delle Trombofilie
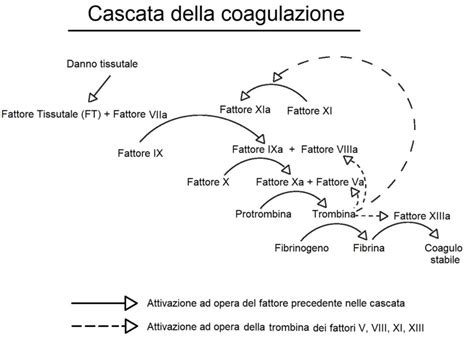
Le trombofilie rappresentano un gruppo di condizioni che predispongono a un aumento della coagulazione del sangue, con conseguente rischio di complicanze ostetriche, inclusi gli aborti ricorrenti. Nel corso della gravidanza fisiologica, il sistema emostatico va incontro a importanti modificazioni, che favoriscono l'emostasi nel delicato momento del parto e del distacco placentare, inducendo uno stato protrombotico. Le trombofilie possono essere congenite o acquisite. Da un punto di vista patogenetico, è verosimile che la trombosi placentare sia l’evento scatenante l’aborto.
Sindrome da Antifosfolipidi (APS)
La Sindrome da Antifosfolipidi (APS) si verifica quando il sistema immunitario produce erroneamente anticorpi che aumentano la possibilità di coaguli di sangue. È considerata responsabile del 10-15% degli aborti, ed è una delle trombofilie acquisite. Questa sindrome è stata in origine riscontrata in persone affette da Lupus Eritematoso Sistemico (LES), e si pensava che si manifestasse soprattutto in questi pazienti, anche se è importante verificarne la presenza anche in persone che hanno avuto trombosi, aborti o piastrinopenia senza ragione apparente.Gli anticorpi responsabili, chiamati anticorpi antifosfolipidi, erano stati inizialmente ritenuti diretti contro i fosfolipidi (specialmente la cardiolipina), ma recenti ricerche hanno rivelato che sono, in realtà, diretti contro proteine del plasma legate ai fosfolipidi, come la beta2-glicoproteina I. Pertanto, i termini "anticorpi antifosfolipidi" e "anticorpi anticardiolipina" sono impropri; in modo più preciso si dovrebbe parlare di anticorpi anti-beta2-glicoproteina I, o anticorpi anti-proteine associate ai fosfolipidi.L'APS richiede una valutazione personalizzata riguardo le dosi di Acido Acetilsalicilico e di Anticoagulanti come l'Eparina a basso peso molecolare. L'80% dei pazienti risponde a questo trattamento, ma il 20% presenta la sindrome antifosfolipidica refrattaria. Se una donna con APS entra in gravidanza, è necessaria una sorveglianza molto attenta da parte di un ostetrico e contemporaneamente una costante sorveglianza reumatologica o immunologica. Se è presente una storia di aborti, si consiglia la terapia anticoagulante, la maggior parte delle volte con aspirina o eparina. Questi farmaci sono efficaci in molti casi e sono ritenuti a rischio relativamente basso per il feto. In alcune circostanze può essere presa in considerazione una terapia con cortisone o immunoglobuline endovena. I corticosteroidi sono stati usati spesso, ma recentemente il loro utilizzo sta diminuendo a causa degli effetti secondari, quali ipertensione, diabete mellito, osteoporosi e iperlipidemia. Alcuni dei farmaci usati nell'APS o in altre malattie autoimmuni non sono adatti per l'uso in gravidanza, quindi una volta in gravidanza, è necessaria un'immediata consultazione con il medico. Sebbene si sappia che le pazienti con APS sono ad alto rischio di aborti, per la maggioranza di esse ci sono buone possibilità, con una terapia adeguata, di generare un bambino sano. È molto importante evitare altri fattori di rischio trombotico, quali: fumo, iperlipidemia o contraccettivi orali. Le persone per risultare affette da questa sindrome dovrebbero presentare almeno un criterio clinico più uno di laboratorio nel corso della loro malattia.
Aneuploidie ed anomalie cromosomiche
Trombofilie Ereditarie
La trombofilia ereditaria è una predisposizione genetica ad aumentare la coagulazione del sangue. È dovuta a varianti genetiche delle proteine coinvolte nella coagulazione. Le più comuni trombofilie congenite sono l’eterozigosi per il fattore V Leiden (G1691A), la mutazione della protrombina II(G20210A) e l’iperomocisteinemia (MTHFR C677T e A1298C). Altre possibili anomalie che portano ad uno stato di ipercoagulabilità e che possono essere associate ad aborto ripetuto sono il deficit di antitrombina III, il deficit di proteina C ed S ed elevati livelli plasmatici di fattore VIII. La combinazione di diversi difetti trombofilici sembra aumentare il rischio di aborto ripetuto.
Il fattore V Leiden è la più comune alterazione genetica che predispone alla trombosi, con una frequenza del 3-45% nella popolazione caucasica. Il deficit di Proteina C, il deficit di Proteina S, e il deficit di Antitrombina III sono inibitori fisiologici della coagulazione, e la loro carenza comporta un aumentato rischio tromboembolico. Il deficit di antitrombina si riscontra nell’1% dei pazienti con tromboembolismo venoso ed è la trombofilia congenita con il più alto rischio trombogenico. Il deficit di proteina C è stato associato ad un aumentato rischio di aborto nel secondo trimestre di gravidanza. I livelli di proteina S si riducono fisiologicamente in gravidanza, e la meta-analisi ha messo in evidenza una correlazione tra aborto ripetuto e deficit di proteina S.Il test standard per diagnosticare la trombofilia genetica è un esame del sangue per la proteina C, la proteina S, l’antitrombina III e il fattore V di Leyden. Tuttavia, questa analisi riesce a identificare solo il 20% dei casi. In caso di omocisteinemia si impiega Acido Folico, vitamina B6 e vitamina B12.
Disordini Endocrini e Metabolici
Le patologie disendocrine o dismetaboliche hanno un ruolo nel causare abortività o poliabortività.
Ipotiroidismo Autoimmune
L’ipotiroidismo autoimmune, o tiroidite di Hashimoto, è una malattia in cui il sistema immunitario attacca la tiroide e spesso le impedisce di produrre quantità sufficienti di ormoni tiroidei. Questa condizione si presenta con un basso ormone T4 e un alto TSH. L'ipotiroidismo autoimmune viene trattato con pillole di ormone tiroideo, e i livelli dovrebbero essere monitorati durante la gravidanza poiché tendono a fluttuare.È importante sottolineare che, se i disturbi della tiroide o il diabete sono controllati farmacologicamente, NON sono causa di aborto spontaneo.
Diabete, Celiachia e Altri Fattori
Anche il Diabete Mellito scarsamente controllato è tra i disturbi cronici che possono causare aborti spontanei ricorrenti.La malattia celiaca classica si presenta con diarrea, vomito, digestione difficile e, nei bambini, bassa statura e peso ridotto. Negli adulti, i sintomi della celiachia tendono ad essere diversi, con i sintomi extradigestivi più comuni. La celiachia è una delle problematiche autoimmuni note che interessano circa un terzo dei casi di abortività.L'obesità è un altro fattore di rischio che può essere correlato a disordini metabolici.
Fattori Immunologici e Patologie Autoimmuni
Oltre alla Sindrome da Antifosfolipidi, altri fattori immunologici e malattie autoimmuni possono influenzare l'esito della gravidanza. Il sistema immunitario normalmente produce anticorpi contro materiale estraneo all'organismo, ma in alcune condizioni, può produrre autoanticorpi che attaccano i tessuti del corpo.
Lupus Eritematoso Sistemico e Altre Condizioni
Patologie come il Lupus Eritematoso Sistemico (LES) sono causa di un aumento di poliabortività nel 20-30% dei casi di pazienti affette da questa patologia. La raccomandazione, in caso di presenza di malattia o di una sua riacutizzazione, è di promuovere il concepimento in fase di remissione della patologia.Altri autoanticorpi, quali gli anti-nucleo, anti-tiroide, anti-muscolo liscio e anti-mitocondriali, sono presenti nel 30-40% delle pazienti con aborto ricorrente. Molto spesso questi anticorpi più che essere la diretta causa dell’aborto, possono essere la spia di un problema del sistema immunitario che potrebbe promuovere il “rigetto” del prodotto del concepimento, non riconoscendolo come parte del corpo materno. Problemi immunologici rompono l'equilibrio "protettivo" che si stabilisce in modo fisiologico affinché la madre accetti l'embrione e non lo riconosca come un "corpo" estraneo e lo rifiuti. Non si conosce ancora con esattezza il funzionamento dei complessi meccanismi che producono queste situazioni, e si dedica tempo e sforzo per chiarire la situazione.Fattori come il genotipo KIR, la tipizzazione HLA-C e le cellule NK (cellule natural killer) sono stati correlati ad aborti e fallimenti di impianto, ma NON esistono prove scientifiche definitive che ne attestino un ruolo causale diretto negli aborti ricorrenti.Infine, lo stato di salute dell'intestino può avere ripercussioni sul buon esito di una gravidanza, poiché i batteri (microbiota) che abitano ogni tratto del nostro intestino devono essere in un preciso rapporto eubiotico.
L'Impatto dei Fattori Ambientali e dello Stile di Vita
Oltre alle cause biologiche e genetiche, diversi fattori ambientali e legati allo stile di vita possono influenzare il rischio di aborto spontaneo.
Fumo, Alcol e Caffeina
Il fumo di sigaretta ha un effetto dose-dipendente; la nicotina riduce la produzione di progesterone e altera la funzione del trofoblasto, ed è associata ad un aumento dose-dipendente del rischio di aborto. Uno studio condotto da Miceli et al. nel 2004 ha messo in evidenza l’effetto inibente che la nicotina ed i suoi metaboliti hanno sulla produzione di progesterone e sul rilascio di PGE2 da parte delle cellule luteali umane, che risultano ridotti in maniera dose-dipendente rispetto all’esposizione.L’uso di cocaina determina un rischio indipendente di perdita fetale.L’assunzione di alcool ha un effetto avverso sulla fertilità e sulla crescita fetale. È stato dimostrato come il consumo moderato di 3-5 unità di alcool a settimana aumenti il rischio di aborto.Anche il consumo di caffeina è associato ad un incremento dose-dipendente del rischio di aborto, che aumenta quando l’assunzione supera i 300mg (tre tazze) di caffè al giorno.
Esposizioni Occupazionali e Farmacologiche
Alcuni tipi di esposizioni occupazionali, come lavorare con alcuni gas anestetici in sala operatoria, avrebbero un effetto avverso sulla gravidanza, anche se queste rimangono delle evidenze piuttosto controverse.Sembra, inoltre, che la probabilità di aborto possa aumentare a causa dell’uso di FANS e di farmaci anti-depressivi durante il periodo del concepimento.Altre condizioni di vita stressanti, un’alimentazione scorretta, l'inquinamento e l'esposizione a interferenti endocrini (sostanze o materiali con cui entriamo a contatto nell'ambiente in cui viviamo e che possono interferire con la funzione delle nostre ghiandole endocrine) sono considerati fattori di rischio.
Lo stress intenso può influenzare la regolazione del cortisolo e delle catecolamine e potrebbe ridurre l'apporto di ossigeno al feto, causando un ritardo della crescita. Tuttavia, lo stress intenso non è menzionato come una causa diretta di aborto spontaneo se i disturbi della tiroide o il diabete sono controllati farmacologicamente.

Il Contributo del Fattore Maschile
Sebbene tradizionalmente l'attenzione si sia concentrata principalmente sui fattori femminili, è sempre più riconosciuto il ruolo del partner maschile negli aborti spontanei ricorrenti.I disturbi cromosomici del partner di sesso maschile possono causare aborti spontanei ricorrenti. Tempo fa non si dava valore né importanza alle alterazioni del cariotipo del membro maschile della coppia. Gli studi degli ultimi anni indicano che le alterazioni nella formazione degli spermatozoi (spermatogenesi), così come alcune anomalie dello sperma, aumentano il rischio di aborto spontaneo. Queste anomalie possono includere problemi di frammentazione del DNA spermatico.Non è chiaro se l’età più avanzata (oltre i 35 anni) del padre aumenti direttamente il rischio di aborto spontaneo, ma è un campo di studio in evoluzione.
Infezioni e il Loro Ruolo Minore nell'Aborto Ricorrente
Le infezioni possono interferire con lo sviluppo precoce della gravidanza. Agenti infettivi come Toxoplasmosi, Citomegalovirus, Rosolia, Herpes, Ureaplasma e Chlamydia possono causare la perdita della gravidanza. Tuttavia, nessuna di esse sembra costituire una causa significativa di aborto ricorrente. Possono essere una causa isolata o una circostanza, ma non l’origine degli aborti ripetitivi. Lo screening per Toxoplasmosi, Rosolia, Cytomegalovirus ed Herpes (TORCH) ha quindi un valore limitato nello studio dell’aborto ripetuto, al di fuori di un episodio di infezione acuta.
La Sfida dell'Aborto Ricorrente Inspiegato
Nonostante i progressi significativi nella diagnosi degli aborti spontanei ricorrenti nell'ultimo decennio, soprattutto quelli di origine embrionale, identificare la causa in ogni caso rimane una sfida. In molte pazienti che hanno avuto aborti spontanei, anche con test diagnostici, la causa non viene sempre identificata. Purtroppo, anche dopo le opportune e approfondite indagini diagnostiche, si può individuare una causa nota soltanto nel 50% dei casi, mentre nella percentuale restante si parla di poliabortività inspiegata. Questo rende il percorso ancora più difficile per le coppie, che si trovano ad affrontare un problema senza una spiegazione chiara.
Il Percorso Diagnostico Dettagliato
È opportuno che le donne che hanno avuto due o più aborti spontanei consultino il medico prima di tentare un'altra gravidanza. Il medico può condurre esami per rilevare eventuali anomalie genetiche o strutturali o altri disturbi che aumentano il rischio di aborto.Un percorso di diagnosi personalizzata è consigliato dopo due aborti spontanei consecutivi. I principali studi diagnostici includono:
- Studio della cavità uterina: Tramite ecografia transvaginale 3D, isteroscopia o risonanza magnetica.
- Cariotipo: Esame del sangue per entrambi i genitori, e se possibile, studio dei residui dell'aborto (anche se con limiti di contaminazione).
- Esami endocrini: Valutazione della funzione tiroidea (T4, TSH) e glicemia per escludere diabete. Analisi dell'ormone antimulleriano per valutare la riserva ovarica.
- Studio delle trombofilie: Per la Sindrome da Anticorpi Antifosfolipidi (test per anticorpi anticardiolipina, lupus anticoagulante, anticorpi anti-beta2-glicoproteina I) e trombofilie ereditarie (test per Proteina C, Proteina S, Antitrombina III, Fattore V Leiden). Test coagulativi completi (Emocromo con conta piastrinica, Fibrinogeno, PT, PTT).
- Studio del fattore maschile: Spermiogramma, FISH degli spermatozoi e test di frammentazione del DNA.
- Test endometriale: Per valutare la recettività endometriale.
- Esame microbiologico vaginale e cervicale: Tampone vaginale con antibiogramma per Herpes, Chlamydia, Trichomonas, Candida, sebbene le infezioni siano cause meno comuni di aborto ricorrente.
- Screening per malattie autoimmuni: Oltre all'APS e al LES, ricerca di autoanticorpi come anti-nucleo, anti-tiroide, anti-muscolo liscio e anti-mitocondriali.
Questo approccio multidisciplinare è fondamentale per identificare la causa sottostante e impostare una terapia mirata. Il Centro multidisciplinare di Patologia della Gravidanza svolge attività finalizzata a svolgere un attento esame e una presa in carico della donna e della coppia per stabilire gli accertamenti da effettuare e le successive terapie.
Approcci Terapeutici e Gestionali
Una volta identificata la causa dell'aborto ricorrente, possono essere adottati diversi approcci terapeutici:
- Per anomalie genetiche embrionali: La Fecondazione In Vitro con Analisi Genetica degli Embrioni (PGT) è il trattamento indicato.
- Per anomalie cromosomiche parentali: La PGT è consigliata nel caso di ricorrere a un trattamento riproduttivo, consentendo di selezionare embrioni privi di alterazioni.
- Per malformazioni uterine: La correzione chirurgica, come la rimozione isteroscopica di setti endouterini o interventi di metroplastica, è indicata solo in casi specifici e molto marcati, come nel setto uterino, per migliorare l'impianto e la formazione della placenta. La rimozione di fibromi sottomucosi o intramurali di grandi dimensioni è altrettanto raccomandata. Le sinechie uterine lievi possono essere rimosse con l'isteroscopia chirurgica.
- Per la Sindrome da Antifosfolipidi: Terapia con Acido Acetilsalicilico e Eparina a basso peso molecolare, con dosi personalizzate. In casi refrattari o complessi, possono essere considerate terapie con cortisone o immunoglobuline endovena, con attenta valutazione dei potenziali effetti collaterali. È importante una stretta sorveglianza ostetrica e reumatologica/immunologica durante la gravidanza.
- Per trombofilie ereditarie: Terapia con Eparina a basso peso molecolare a dosi profilattiche. In caso di omocisteinemia, si impiega Acido Folico, vitamina B6 e vitamina B12.
- Per ipotiroidismo autoimmune: Trattamento con pillole di ormone tiroideo, con monitoraggio costante dei livelli ormonali durante la gravidanza.
- Per malattie autoimmuni (es. LES): La gestione della gravidanza deve avvenire preferibilmente in fase di remissione della patologia, con consultazione immediata con il medico una volta in gravidanza, poiché alcuni farmaci non sono adatti all'uso in gravidanza.
- Per il fattore maschile: Se le alterazioni sono negli spermatozoi, possono essere valutati trattamenti riproduttivi assistiti che includano la selezione dello sperma.
Le Profonde Conseguenze: Impatto Psicologico e Rischi a Lungo Termine
Le donne e le coppie che affrontano la poliabortività vivono un'esperienza estremamente stressante e traumatica. La stabilità del rapporto di coppia potrebbe risultare fortemente minata da tale situazione. La paziente manifesta spesso ansia, angoscia, senso di colpa e depressione, con un impatto negativo sull'efficienza lavorativa e sul benessere generale della donna. I frequenti insuccessi contribuiscono ad accentuare il senso di frustrazione e lo stress psicologico.Le coppie che hanno fatto esperienza di poliabortività seguono percorsi diagnostici e terapeutici molto lunghi ed impegnativi anche dal punto di vista economico.
Oltre all'impatto psicologico immediato, la poliabortività è ormai riconosciuta come fattore di rischio per eventuali future complicanze ostetriche. Inoltre, può comportare rischi per la salute a lungo termine della donna, con un aumentato rischio di patologie cardiovascolari e tromboemboliche nella vita matura. È importante che venga effettuata una diagnosi corretta e completa non solo per migliorare le possibilità di una futura gravidanza a termine, ma anche per prevenire o gestire questi rischi futuri.