L'atonia uterina rappresenta una delle sfide cliniche più significative e comuni in ambito ostetrico. Definita come l'incapacità dell'utero di contrarsi efficacemente subito dopo l'espulsione della placenta, questa condizione è la causa principale di emorragia post-partum (EPP), un evento che interessa circa un parto ogni 200. Comprendere i meccanismi fisiologici, i fattori di rischio e le procedure di intervento è essenziale per la sicurezza delle neomamme e per il corretto approccio al percorso della gravidanza e del parto.
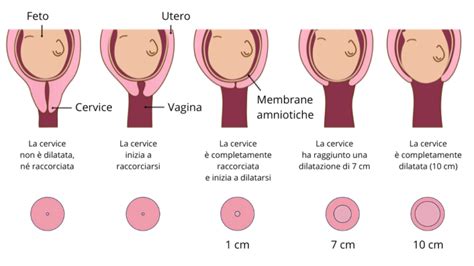
Fisiologia e Definizione dell'Atonia Uterina
L'atonia uterina si verifica quando il muscolo uterino, o miometrio, non riesce a mantenere una contrazione vigorosa dopo la nascita del bambino e della placenta. Normalmente, dopo l'espulsione della placenta, l'utero si contrae intensamente per creare un vero e proprio "blocco emostatico" meccanico: le fibre muscolari, incrociandosi, comprimono i vasi sanguigni che erano precedentemente collegati al sito di impianto placentare.
Quando questa contrazione è insufficiente, i vasi rimangono aperti, portando a una perdita ematica significativa. Si definisce emorragia post-partum una perdita superiore a 500 ml dopo un parto vaginale o superiore a 1.000 ml dopo un taglio cesareo nelle prime 24 ore. In caso di atonia, tale condizione rappresenta la causa nel 70% dei casi di emorragia postpartum.
Fattori di Rischio e Predisposizione
Molte donne si interrogano sulla possibilità che un episodio di emorragia si ripeta in gravidanze successive. È importante sottolineare che, sebbene le donne che hanno già sofferto di emorragia post-partum siano a maggior rischio di un secondo episodio, ciò non significa che l'evento accadrà nuovamente.
I fattori di rischio che predispongono all'atonia uterina includono:
- Sovradistensione uterina: Causata da gravidanze multiple, polidramnios (eccesso di liquido amniotico) o feti di grandi dimensioni.
- Travaglio prolungato o distocico: Un affaticamento del muscolo uterino durante il travaglio può compromettere la sua capacità contrattile immediata.
- Grande multiparità: Parto di 5 o più feti in vita.
- Uso di anestetici: Alcuni agenti anestetici possono avere un effetto rilassante sulla muscolatura uterina.
- Infezione intra-amniotica: La corioamnionite può infiammare il tessuto uterino, ostacolandone la normale funzione contrattile.
Diagnosi e Valutazione Clinica
La diagnosi di atonia uterina è prevalentemente clinica e basata sull'osservazione dei segni vitali e della perdita ematica. Spesso, il personale ostetrico identifica il problema subito dopo il parto monitorando la rigidità dell'utero attraverso la palpazione dell'addome.
I sintomi dell'emorragia post-partum includono:
- Perdita di sangue abbondante e persistente dopo l'espulsione della placenta.
- Segni di scompenso emodinamico, come tachicardia, ipotensione, vertigini o pallore.
- In alcuni casi, il sanguinamento può essere inizialmente occulto o i sintomi di shock non manifestarsi immediatamente.
È fondamentale l'impiego di liste di controllo e protocolli ospedalieri per riconoscere e gestire rapidamente l'emorragia. L'esame obiettivo prevede anche il controllo della cervice e della vagina per escludere lacerazioni o la ritenzione di frammenti di placenta, che potrebbero mimare o aggravare l'atonia.
Trattamento dell'Atonia Uterina: Dalla Farmacologia alla Chirurgia
L'approccio terapeutico segue una gerarchia di interventi, partendo dai metodi meno invasivi fino a quelli chirurgici in casi rari.
1. Interventi Medici Iniziali
- Massaggio uterino bimanuale: Manovra manuale volta a stimolare meccanicamente la contrazione dell'utero.
- Uterotonici: Farmaci essenziali per indurre la contrazione. L'ossitocina sintetica (somministrata in infusione lenta, mai in bolo per evitare ipotensione) è il trattamento di prima linea.
- Altri farmaci: Possono essere utilizzati misoprostolo, metilergonovina o prostaglandine, a seconda dello stato di salute della paziente e dell'assenza di controindicazioni (come l'asma per le prostaglandine o l'ipertensione per la metilergonovina).
2. Tecniche di Tamponamento
Quando farmaci e massaggi risultano insufficienti, si può ricorrere al tamponamento uterino mediante palloncino (come il palloncino di Bakri), che viene inserito nell'utero e riempito con soluzione salina per esercitare una pressione interna. Un'innovazione recente è rappresentata dai dispositivi di vuoto intrauterino, che applicano un'aspirazione controllata per indurre il collasso dell'utero e la chiusura dei vasi sanguigni.
3. Approccio Chirurgico
Se l'emostasi non viene raggiunta, si rende necessario l'intervento chirurgico, che può includere la sutura di B-Lynch (per comprimere il segmento uterino inferiore), la legatura dell'arteria ipogastrica o, nei casi estremi e salvavita, l'isterectomia.
MASSAGGIO DEL PERINEO: cos'è, a cosa serve, come farlo e quale olio usare per il massaggio
Considerazioni per una Futura Gravidanza
Per le donne che desiderano affrontare una seconda gravidanza dopo aver vissuto un'emorragia per atonia uterina, la parola chiave è "programmazione". Sebbene non sia necessario escludere il parto naturale in favore del cesareo a priori, è fondamentale avvisare il punto nascita scelto. La struttura, una volta informata, potrà approntare tutte le procedure profilattiche necessarie, come la somministrazione di ossitocina subito dopo il parto per prevenire il ripetersi di perdite superiori a 500 ml.
Distinzione tra Emorragia Primaria e Secondaria
È importante distinguere tra:
- Emorragia Primaria: Si verifica entro le prime 24 ore dal parto ed è solitamente legata all'atonia uterina, traumi del canale del parto o ritenzione di tessuto placentare.
- Emorragia Secondaria: Si manifesta nei giorni o settimane successive. Può essere legata a una sub-involuzione dell'utero, alla presenza di residui deciduali o a processi infiammatori.
Inoltre, va ricordato che le "lochiazioni" sono fisiologiche e rappresentano la pulizia naturale dell'utero. Sanguinamenti che si protraggono nel tempo non sempre indicano un disturbo, ma richiedono un controllo medico se associati a malessere, odori sgradevoli o intensità eccessiva (come il riempimento completo di due assorbenti grandi in un'ora).
Prevenzione nelle Pratiche Ostetriche
La prevenzione gioca un ruolo cruciale. Identificare i fattori di rischio prenatali (come fibromi, gravidanza multipla o coagulopatie) permette di ottimizzare l'assistenza. Un parto condotto con cura, senza eccessive forzature, e la somministrazione tempestiva di ossitocina al terzo stadio del travaglio sono pratiche standardizzate che riducono significativamente l'incidenza di atonia.
L'utero è un organo straordinariamente adattabile e, dopo un evento avverso, la maggior parte delle donne affronta una gravidanza successiva senza ulteriori complicazioni. La collaborazione costante con il proprio medico curante rimane la risorsa principale per affrontare il percorso verso la maternità con serenità e consapevolezza.