Le malformazioni congenite, note anche come anomalie congenite, rappresentano un aspetto critico dello sviluppo fetale, con un'incidenza del 2-3% nella popolazione generale. Sorprendentemente, l'80-90% di queste anomalie si verifica in coppie senza un rischio preesistente identificato. Comprendere le cause, le conseguenze e le metodologie diagnostiche relative a queste condizioni è fondamentale per la gestione e la prognosi fetale.
Anomalie Cromosomiche e Genetiche: Le Fondamenta del Difetto Congenito
Le anomalie congenite possono avere origine da alterazioni a livello cromosomico o genico. Le anomalie cromosomiche, che interessano circa lo 0,4% dei nati, possono riguardare sia il numero che la struttura dei cromosomi. Durante la formazione delle cellule riproduttive (gameti), una mancata disgiunzione dei cromosomi può portare a un numero anomalo di cromosomi nella cellula fecondata. Questo può manifestarsi come una trisomia (un cromosoma in più) o, più raramente, una monosomia (un cromosoma in meno). Molte trisomie, a causa della grave alterazione del patrimonio genetico, non sono compatibili con la vita e portano a aborti spontanei precoci. Alterazioni più rare ma significative includono delezioni (perdita di segmenti cromosomici) e duplicazioni (raddoppio di segmenti cromosomici), che comportano gravi conseguenze, inclusi ritardi mentali.
Le anomalie geniche, invece, rappresentano circa il 2,4% dei bambini nati con malformazioni. Queste sono spesso ereditarie e trasmissibili alla discendenza. A differenza delle anomalie cromosomiche, le anomalie geniche riguardano un singolo gene o un piccolo frammento di cromosoma e non sono visibili al microscopio. Esistono oltre 6.000 malattie genetiche conosciute, note anche come malattie metaboliche ereditarie. Le loro conseguenze possono variare ampiamente in termini di tessuti colpiti e gravità della patologia. Alcune di queste malformazioni potrebbero non essere evidenti alla nascita, manifestandosi in seguito. La trasmissione delle anomalie genetiche avviene dai genitori ai figli, con un rischio che dipende dalla dominanza o recessività del gene anomalo e dalla sua localizzazione sui cromosomi autosomici o sessuali.
Fattori Ambientali e Stile di Vita: Un Ruolo Significativo
Oltre alle cause genetiche, l'esposizione a farmaci, malattie, radiazioni o altre sostanze nocive durante la gravidanza può contribuire all'insorgenza di malformazioni fetali. Numerosi studi hanno evidenziato una correlazione tra l'esposizione materna a sostanze come la diossina (spesso derivante da combustioni tossiche) e un'elevata incidenza di malformazioni dell'apparato urinario fetale. Allo stesso modo, carenze nutrizionali, come quella di acido folico, possono determinare malformazioni.
L'ereditarietà multifattoriale si verifica quando esiste una predisposizione genetica ereditata dai genitori, ma la malformazione si manifesta a seguito di esposizioni ambientali o stili di vita specifici. Esempi noti includono la sindrome alcolica fetale causata dall'abuso di alcol in gravidanza, o malformazioni come il labbro leporino e la palatoschisi, più frequenti in figli di madri fumatrici. L'uso di droghe durante la gestazione espone il feto a un rischio elevato di difetti congeniti gravi.
Per quanto riguarda i farmaci, l'assunzione di alcune sostanze può essere necessaria per condizioni patologiche preesistenti della madre (come asma, epilessia, diabete). In questi casi, è cruciale consultare uno specialista prima della gravidanza per valutare eventuali modifiche terapeutiche e comprendere i rischi non evitabili. La consulenza teratologica è mirata a valutare i possibili rischi fetali in relazione al tipo, alla durata e all'epoca di esposizione a farmaci.
Anche l'ambiente di lavoro può rappresentare un rischio. L'esposizione a solventi organici (come alcoli, sgrassatori, diluenti) è stata associata a un aumento del rischio di malattie congenite. È pertanto fondamentale che le donne informino il proprio medico di eventuali esposizioni lavorative potenzialmente dannose.
L'Importanza della Prevenzione e della Diagnosi Prenatale
La prevenzione gioca un ruolo cruciale nella riduzione dell'incidenza delle anomalie congenite. Prima del concepimento, è raccomandato aggiornare le vaccinazioni, in particolare per la rosolia e la varicella. Dopo il vaccino, è opportuno attendere un mese prima di cercare una gravidanza. L'assunzione di acido folico, a partire da almeno un mese prima del concepimento e proseguendo per tutto il primo trimestre di gravidanza, è fondamentale per ridurre il rischio di difetti di chiusura del tubo neurale.
Eseguire esami preconcezionali prima di rimanere incinta può aiutare a identificare e gestire potenziali rischi. Questi esami sono generalmente mutuabili e non invasivi, offrendo un'importante opportunità di prevenzione.
La diagnosi prenatale, attraverso varie tecniche, permette di identificare molte anomalie congenite durante lo sviluppo fetale. La misurazione della translucenza nucale tra l'11a e la 13a settimana gestazionale, combinata con marcatori biochimici, consente di valutare il rischio di alcune cromosomopatie. Sebbene la fisiopatologia dell'aumento della translucenza nucale non sia completamente chiara, una compromissione dell'attività cardiaca, la congestione venosa, un'alterata matrice extracellulare, o problemi al sistema linfatico sono tra le cause ipotizzate.
Nel secondo trimestre, l'ecografia morfologica permette uno studio accurato dell'anatomia fetale, identificando malformazioni comuni come cardiopatie, anomalie cerebrali, intestinali e renali. La diagnosi prenatale non invasiva (NIPT), eseguita su sangue materno a partire dalla decima settimana, analizza il rischio delle trisomie più comuni (21, 18, 13) e delle aneuploidie dei cromosomi sessuali con elevata attendibilità.
Le Anomalie del Liquido Amniotico: Un Indicatore di Benessere Fetale
Il liquido amniotico, che circonda il feto nel sacco amniotico, è essenziale per il suo sviluppo. Problemi legati alla quantità di questo liquido, sia in eccesso (polidramnios) che in difetto (oligoidramnios), possono indicare complicanze.
Le cause dell'oligoidramnios includono insufficienza uroplacentare, uso di alcuni farmaci (ACE-inibitori, FANS), rottura prematura delle membrane, gravidanza post-termine, anomalie cromosomiche fetali, difetti delle vie urinarie del feto, restrizione della crescita intrauterina e morte fetale. In molti casi, la causa rimane sconosciuta.
L'oligoidramnios può portare a restrizione della crescita fetale, deformità degli arti e del viso (se grave e precoce), maturazione polmonare incompleta, intolleranza al travaglio e persino morte fetale.
Sebbene spesso asintomatica, la donna può notare una ridotta motilità fetale. In caso di polidramnios, possono verificarsi difficoltà respiratorie o contrazioni premature. La diagnosi avviene tramite valutazione medica, ecografia e analisi per identificare la causa sottostante. Il trattamento varia a seconda della causa e della gravità, potendo includere monitoraggio ecografico, trattamento delle patologie materne, o raramente, rimozione del liquido in eccesso.
Il Cordone Ombelicale e la Placenta: Elementi Vitali per lo Sviluppo
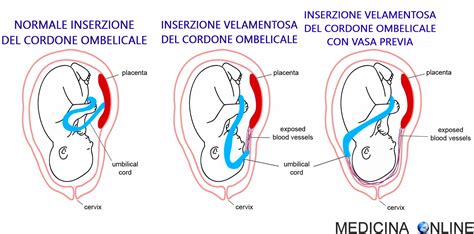
Il cordone ombelicale è il collegamento vitale tra feto e placenta, fornendo ossigeno e nutrienti e rimuovendo scarti metabolici. Anomalie nel suo sviluppo, come l'arteria ombelicale unica, inserzioni marginali o velamentose (dove i vasi decorrono nelle membrane invece che nel disco placentare), o nodi veri e falsi, possono compromettere il flusso sanguigno fetale. Il prolasso del cordone ombelicale, una condizione d'emergenza, si verifica quando il cordone scende nel canale del parto prima del feto, comprimendosi e riducendo l'apporto di ossigeno.
La placenta, organo fondamentale per lo scambio materno-fetale, può essere soggetta a patologie come il distacco di placenta (separazione prematura dall'utero), la placenta previa (copertura parziale o totale dell'orifizio uterino interno), e le placente accrete, increte e percreta (adesione anomala e profonda alla parete uterina). Queste condizioni possono causare sanguinamenti vaginali e rappresentano un rischio significativo per la madre e il feto, richiedendo un attento monitoraggio e una gestione specialistica del parto.
Malformazioni Cardiache Congenite: Un'Incidenza Rilevante
Le cardiopatie congenite sono tra le malformazioni più frequenti, con un'incidenza di circa otto casi per mille nati vivi. Queste anomalie possono variare da semplici difetti di una singola parte del cuore a complesse alterazioni strutturali e funzionali. La gravità varia da forme asintomatiche a condizioni che compromettono la sopravvivenza neonatale. Si distinguono forme gravi (cianotiche e non cianotiche), moderate (richiedenti trattamento cardiologico non intensivo) e lievi (spesso risolventi spontaneamente). La diagnosi precoce, tramite ecografia morfologica, è essenziale per un'adeguata gestione.
Difetti della Chiusura del Tubo Neurale: L'Importanza dell'Acido Folico
I difetti della chiusura del tubo neurale, come l'anencefalia (assenza di struttura cerebrale) e la spina bifida (mancanza di copertura vertebrale del midollo spinale), sono gravi patologie congenite. L'assunzione preconcezionale e durante il primo trimestre di gravidanza di acido folico è un metodo di prevenzione altamente efficace per ridurre l'incidenza di queste condizioni.
Diagnosi e Gestione delle Anomalie Congenite
La diagnosi delle anomalie congenite si avvale di diverse tecniche. L'ecografia, in particolare quella del secondo trimestre (morfologica), è fondamentale per lo studio dell'anatomia fetale. Test di screening non invasivi su sangue materno (come il test Harmony) valutano il rischio di anomalie cromosomiche. Test invasivi come l'amniocentesi e la villocentesi forniscono una diagnosi definitiva delle anomalie genetiche e cromosomiche.
La diagnosi precoce permette di impostare tempestivamente le terapie necessarie, limitando disagi e rischi di peggioramento. In caso di diagnosi di difetti congeniti, è importante sapere che molti di essi sono trattabili chirurgicamente o farmacologicamente, offrendo speranza per una vita il più possibile normale per il bambino.
Test Panorama - Come Funziona lo Screening Prenatale Non Invasivo
Il Ruolo del Medico e la Prevenzione
Il ginecologo svolge un ruolo cruciale nell'assistenza alla gravidanza, raccogliendo un'anamnesi completa, informando sui rischi, prescrivendo i controlli necessari e guidando la futura madre nelle scelte terapeutiche e preventive. La corretta gestione di condizioni come il ritardo di crescita intrauterina (IUGR), che rappresenta una causa frequente di morte endouterina fetale, richiede un monitoraggio intensivo, valutazioni ecografiche frequenti e, se necessario, un parto tempestivo.
L'errore medico nella valutazione o nella gestione di queste patologie può avere conseguenze devastanti. Pertanto, la formazione continua dei professionisti sanitari, l'uso di apparecchiature diagnostiche all'avanguardia e la diligenza nell'esecuzione dei protocolli sono essenziali per garantire la migliore assistenza possibile.
La prevenzione, attraverso uno stile di vita sano, l'evitare sostanze nocive, l'aggiornamento vaccinale e l'assunzione di integratori come l'acido folico, rimane la strategia più efficace per ridurre l'incidenza delle anomalie congenite e promuovere gravidanze sane.