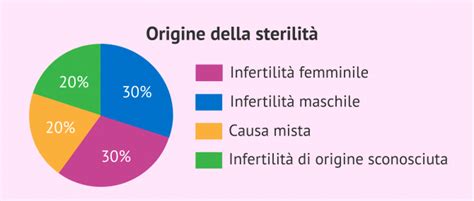
Nel contesto medico, la sterilità si definisce come l'oggettiva incapacità di una coppia di ottenere una gravidanza dopo un periodo di 12 mesi di rapporti sessuali regolari e non protetti, ovvero senza l'uso di alcun metodo anticoncezionale. Alcuni esperti estendono questo intervallo diagnostico fino a due anni prima di formulare una diagnosi definitiva. L'argomento della modulazione del potere fecondante degli spermatozoi, benché complesso e delicato, abbraccia due aspetti fondamentali e a tratti diametralmente opposti: la gestione e il ripristino della fertilità in presenza di infertilità maschile e lo sviluppo di strategie per annullare temporaneamente o permanentemente la capacità riproduttiva maschile a scopo contraccettivo. Questa dicotomia evidenzia la necessità di una comprensione approfondita dei meccanismi biologici che regolano la funzione spermatica, sia per promuovere la vita che per regolarla.
Comprendere l'Infertilità Maschile: Una Panoramica Medica e le Sue Cause Profonde
L'infertilità maschile rappresenta una componente significativa nelle difficoltà di concepimento di molte coppie. Per una corretta analisi e gestione, il tema viene affrontato da diverse prospettive specialistiche. Dal punto di vista urologico, come evidenziato dal Dott. Massimo Tura, responsabile dell’Unità Operativa di Urologia del Policlinico di Monza, e da quello microvascolare, grazie alle ricerche del Prof. Sergio Curri e del Prof. Francesco Albergati, la comprensione di questa condizione è progredita notevolmente. I primi dati significativi, pubblicati sul “Giornale Italiano di Andrologia” già nel 1993, hanno rivelato alterazioni microvascolari severe in pazienti affetti da varicocele, ponendo in evidenza nette differenze tra soggetti sani e pazienti con varicocele, sia monolaterale che bilaterale. Queste alterazioni, mai riscontrate in individui sani, hanno condotto alla conclusione che l'ipossia microcircolatoria, ovvero una cronica e ridotta irrorazione sanguigna a livello dei capillari, crea problemi severi ai testicoli, compromettendone la funzionalità.
Un aspetto concettuale fondamentale è che, poiché la normale fertilità può essere mantenuta anche con un solo testicolo funzionante, l'infertilità maschile è spesso sinonimo di una disfunzione testicolare bilaterale, anche se non sempre evidente. Per spiegare questa bilaterità, sono state avanzate due teorie principali. In primo luogo, si ritiene che il varicocele destro sia intrinsecamente più difficile da riconoscere, anche a causa di specifiche ragioni anatomiche che caratterizzano i vasi sanguigni coinvolti. In secondo luogo, le microflebiti, piccole infiammazioni delle venule, possono portare alla formazione di microtrombosi venose. Questo processo si traduce, in termini puramente “microidraulici”, in una “chiusura” al passaggio del sangue in alcuni capillari e in un “iperpassaggio” in altri, che si trovano così a dover supportare e sopportare un incremento sempre maggiore e anomalo sia di quantità che di flusso ematico. È importante notare che questi processi patologici si riscontrano in quantità cinque volte superiori nel testicolo affetto da varicocele rispetto al testicolo sano. Il processo di “stasi” venosa non si limita alle sole venule ma, seppur in tempi successivi, coinvolge anche le minuscole arteriose, le quali hanno il compito delicato di fornire sangue sia ai capillari che alle venule post-capillari. Sebbene questi dati richiedano ulteriori e più ampie conferme, e pur concordando oggi sul fatto che il varicocele sia una vera e propria “varice” a livello testicolare, è cruciale ricordare che in ogni varice un vaso, sia “piccolo” che “grande”, soffre a causa di processi irreversibili di “incontinenza” delle valvole interne, che non riescono più a garantire una corretta circolazione venosa verso il cuore.
Oltre al varicocele, altre patologie incidono significativamente sulla fertilità maschile. Il criptorchidismo, ovvero la mancata discesa del testicolo, sia mono che bilaterale, nella sacca scrotale, influenza in maniera variabile la capacità riproduttutiva maschile. Questa condizione, se non trattata, può compromettere seriamente la spermatogenesi a causa dell'esposizione a temperature più elevate all'interno del corpo. Anche alcuni farmaci possono esercitare un effetto soppressivo sulla fertilità, interferendo con la produzione o la funzione degli spermatozoi. L'età, inoltre, gioca un ruolo non trascurabile, poiché la qualità degli spermatozoi tende a diminuire progressivamente con l'invecchiamento maschile.
Una forma particolarmente severa di compromissione della fertilità è l'azoospermia, caratterizzata dalla totale assenza di spermatozoi nell'eiaculato. Questa condizione si può classificare in due principali tipologie: l'azoospermia secretiva, tipicamente associata ad atrofia testicolare ed elevati livelli di ormone follicolo-stimolante (FSH), indicando un problema a livello della produzione spermatica; e l'azoospermia ostruttiva, in cui i livelli di FSH sono normali e il trofismo testicolare è conservato, suggerendo un'ostruzione delle vie seminali che impedisce agli spermatozoi di raggiungere l'eiaculato. La forma congenita principale di azoospermia ostruttiva è l'assenza bilaterale dei dotti deferenti, nota come CBAVD.

Fattori Ambientali e Stile di Vita: Nemici Silenziosi della Fertilità
La salute riproduttiva maschile è influenzata non solo da condizioni mediche, ma anche da una serie di fattori ambientali e scelte di stile di vita. Tra questi, il fumo di sigaretta è un noto fattore di rischio che può compromettere la qualità dello sperma, riducendo la motilità e aumentando i danni al DNA degli spermatozoi. Allo stesso modo, l'inquinamento ambientale, con l'esposizione a sostanze chimiche tossiche presenti nell'aria, nell'acqua e negli alimenti, può avere un impatto deleterio sulla spermatogenesi. L'abuso di alcol e l'uso di droghe, sia ricreative che quelle prescritte con potenziali effetti collaterali sulla fertilità, sono anch'essi fattori che incidono negativamente sulla produzione e sulla funzionalità spermatica.
L'alimentazione gioca un ruolo cruciale nella salute dello sperma. Il consumo eccessivo di cibi ultra-processati, ricchi di zuccheri raffinati e grassi trans, può compromettere la fertilità maschile, contribuendo allo stress ossidativo e all'infiammazione sistemica. Al contrario, una dieta ricca di nutrienti essenziali supporta la produzione di spermatozoi sani. Anche lo stress cronico rappresenta una minaccia significativa, poiché può ridurre la qualità dello sperma interferendo con la produzione ormonale, in particolare con i livelli di testosterone, e aumentando il rischio di infertilità. Infine, sebbene l'attività fisica regolare sia benefica per la salute generale, è bene evitare allenamenti eccessivi che potrebbero, paradossalmente, abbassare i livelli di testosterone, compromettendo l'equilibrio ormonale necessario per una spermatogenesi ottimale.
Il Percorso Diagnostico nell'Infertilità Maschile: Una Ricerca Approfondita delle Cause
L'approccio diagnostico all'infertilità maschile è un processo strutturato che inizia con una valutazione dettagliata per identificare le cause sottostanti. Il punto di partenza o primo livello di indagine è rappresentato dallo spermiogramma, un esame fondamentale che comprende la valutazione sia degli aspetti macroscopici che microscopici del campione seminale. Gli aspetti macroscopici includono l'analisi dell'aspetto generale, della viscosità, del processo di fluidificazione, del volume e del pH dell'eiaculato. A livello microscopico, vengono valutate la concentrazione nemaspermica (il numero di spermatozoi per millilitro), la concentrazione totale, la percentuale di motilità (quantità di spermatozoi mobili), la morfologia (la forma degli spermatozoi) e la vitalità. Per garantire una corretta esecuzione dell'esame, è indispensabile osservare un periodo di astinenza sessuale superiore a 5 giorni. Inoltre, è consigliabile che il campione seminale venga raccolto nella stessa sede in cui verrà analizzato, per evitare alterazioni dovute al trasporto o a variazioni di temperatura.
Preparazione allo Spermiogramma - Regole da seguire perché un esame seminale sia attendibile
Oltre allo spermiogramma, l'iter diagnostico, guidato da uno specialista andrologo, prevede ulteriori esami. Vengono eseguiti esami ematologici di routine, affiancati da esami ormonali specifici, mirati alla valutazione degli ormoni che stimolano la produzione spermatica, come l'FSH, il LH e il testosterone. In alcuni casi, possono essere richiesti anche esami genetici, in particolare quando si sospettano anomalie cromosomiche o genetiche che potrebbero influenzare la fertilità. Esami strumentali, come l'ecografia scrotale e il Color Doppler, sono cruciali per una diagnosi accurata di condizioni come il varicocele o la prostatite, fornendo immagini dettagliate dei testicoli e delle vie seminali.
Nei casi in cui venga riscontrata una totale assenza di spermatozoi nell’eiaculato (azoospermia) o una severa riduzione della loro concentrazione (oligozoospermia severa), può essere utile, e talvolta fondamentale, eseguire una biopsia del testicolo. Questa procedura non solo permette di dimostrare l'eventuale presenza di spermatozoi all'interno del testicolo stesso, ma offre anche la possibilità di prelevarne per utilizzarli in varie procedure di fecondazione assistita. Data la complessità dei fattori che possono causare infertilità maschile, come la frammentazione del DNA spermatico, il varicocele, le infezioni e lo stress ossidativo, è essenziale rivolgersi a un esperto di fertilità maschile. Questo specialista è in grado di fornire una valutazione completa, includendo una diagnostica avanzata per individuare i problemi specifici e consigliare il miglior percorso di trattamento. Identificare e trattare le cause alla radice, sia attraverso aggiustamenti dello stile di vita, farmaci o interventi chirurgici, può migliorare significativamente i risultati della fertilità, aumentando le possibilità di concepimento.
Strategie Terapeutiche per Ripristinare la Fertilità Maschile: Un Approccio Olistico
L'obiettivo primario del trattamento per l'infertilità maschile è quello di migliorare la qualità del seme del paziente. Trattare la causa sottostante dell'infertilità può determinare un significativo aumento delle probabilità di un concepimento naturale. Laddove questo non avvenga o non sia concretamente possibile, l'intervento mira comunque a migliorare la probabilità di successo delle tecniche di fecondazione assistita o a consentire l'utilizzo di tecniche meno complesse, come ad esempio l'inseminazione uterina, rendendo così il percorso meno invasivo e costoso. Per molti pazienti, queste strategie aumentano concretamente le possibilità di successo della fecondazione assistita, offrendo nuove speranze.
Le opzioni di trattamento sono varie e dipendono dalla causa sottostante, includendo cambiamenti nello stile di vita, interventi medici e, quando necessario, l'applicazione delle tecnologie di riproduzione assistita.
Approcci Farmacologici e Ormonali:Determinati ormoni vengono impiegati con successo per combattere l’ipogonadismo ipogonadotropo, una condizione caratterizzata da una ridotta produzione di ormoni gonadici dovuta a un deficit a livello ipotalamo-ipofisario, o possono essere somministrati dopo un intervento chirurgico per varicocele per ottimizzare i risultati. La terapia ormonale, che può includere la terapia sostitutiva o farmaci che stimolano la produzione di ormoni, è utile per ripristinare i livelli ormonali normali e aumentare la produzione di spermatozoi in caso di squilibri endocrini. Tuttavia, è imperativo che tale terapia sia condotta sotto stretto controllo medico, poiché un uso improprio degli ormoni può, paradossalmente, indurre infertilità permanente.Antibiotici ed antinfiammatori sono comunemente utilizzati nella terapia delle infiammazioni del testicolo (orchite) e della prostata (prostatite), condizioni che possono compromettere la qualità del seme.
Terapia Antiossidante:La terapia antiossidante è spesso impiegata per contrastare lo stress ossidativo, un fattore che può danneggiare gli spermatozoi e il loro DNA. Antiossidanti come le vitamine C ed E, il selenio e lo zinco sono comunemente usati per ridurre lo stress ossidativo e migliorare la qualità dello sperma. Inoltre, integratori alimentari specifici e modifiche mirate nello stile di vita possono contribuire a minimizzare lo stress ossidativo. È fondamentale, tuttavia, comprendere che un'eccessiva integrazione non è sempre vantaggiosa; al contrario, può indurre uno stress riduttivo, altrettanto dannoso per la funzione degli spermatozoi. Il coenzima Q10, l'acido folico, il selenio e il magnesio sono tra gli integratori più raccomandati per supportare la salute spermatica. Gli omega-3, abbondanti in pesce e semi di lino, sono noti per la loro capacità di migliorare la motilità degli spermatozoi.
Modifiche dello Stile di Vita e Alimentazione:Un ruolo cruciale per la salute dello sperma è rivestito da un'alimentazione sana ed equilibrata. Consumare alimenti ricchi di nutrienti essenziali come zinco, vitamina C, vitamina E e acidi grassi omega-3 può migliorare significativamente la qualità e la motilità degli spermatozoi. Al contrario, come menzionato in precedenza, l'eccessivo consumo di cibi ultra-processati, zuccheri raffinati e grassi trans può compromettere la fertilità.Uno stile di vita sano è essenziale per preservare la qualità e la salute dello sperma. L'attività fisica regolare contribuisce a mantenere un buon equilibrio ormonale e a ridurre lo stress ossidativo; tuttavia, è opportuno evitare allenamenti eccessivi che potrebbero abbassare i livelli di testosterone. Lo stress cronico, infatti, può ridurre significativamente la qualità dello sperma, interferendo con la produzione ormonale e aumentando il rischio di infertilità. Pertanto, l'adozione di tecniche di rilassamento come la meditazione, lo yoga, la respirazione profonda e il training autogeno può essere di grande aiuto per ridurre i livelli di stress.È interessante notare come anche la masturbazione possa contribuire alla salute maschile. Più a lungo gli spermatozoi rimangono nell'epididimo, più tendono a perdere la propria capacità di movimento e di fecondazione di un ovulo, indebolendosi. Questo non comporta problemi di salute per l’uomo, ma può ridurre l’efficacia riproduttiva se una coppia sta cercando un bambino. In condizioni di salute generale e in presenza di uno spermiogramma che rivela un alto numero di spermatozoi, può essere una buona pratica eiaculare ogni 2-3 giorni. Se, invece, la conta spermatica è inferiore a 70 milioni di spermatozoi per millilitro, potrebbe essere consigliabile attendere 4-5 giorni. In ogni caso, tutti gli studi condotti finora hanno evidenziato i benefici della masturbazione senza rilevare controindicazioni significative per la fertilità maschile.
Tecnologie di Riproduzione Assistita (ART):Quando i trattamenti convenzionali non sono sufficienti, si ricorre alle tecnologie di riproduzione assistita. L'iniezione intracitoplasmatica di spermatozoi (ICSI) è una tecnica avanzata in cui un singolo spermatozoo viene iniettato direttamente in un ovulo. Tuttavia, è cruciale sottolineare che se la causa sottostante alla frammentazione del DNA spermatico non viene affrontata e risolta, la qualità dell’embrione e le percentuali di successo della gravidanza possono comunque essere compromesse. Per questo motivo, è altamente consigliabile consultare un esperto di fertilità per trattare la causa principale del danno al DNA prima di procedere con le tecniche di riproduzione assistita.
Un'altra procedura di fondamentale importanza è la crioconservazione dei gameti. Come evidenziato dalla Società Americana di Oncologia Clinica, che già nel 2006 ha emanato linee guida specifiche, ai pazienti giovani, prima di essere sottoposti a chemioterapia, radioterapia o interventi chirurgici che possono indurre sterilità temporanea o permanente o alterare i meccanismi dell'eiaculazione, dovrebbe sempre essere consigliata la crioconservazione degli spermatozoi. Una malattia invasiva come il tumore spesso distoglie il paziente da pensieri importanti come la preservazione della fertilità. Tuttavia, sapere di poter procreare una volta debellata la malattia e terminato l'iter terapeutico, significa poter proiettare le proprie speranze nel futuro. Avere una prospettiva di famiglia, non solo per chi desidera un figlio nell’immediato, ha una profonda valenza sull'equilibrio emotivo ed esistenziale, permettendo di tornare a respirare e a proiettarsi verso un normale progetto di vita. La procedura di crioconservazione prevede l'utilizzo di metodologie che espongono gradualmente gli spermatozoi a temperature sempre più basse, impiegando crioprotettori, sostanze specifiche che hanno lo scopo di preservarli dallo shock termico e dai danni causati dal congelamento. Per adempiere ai decreti legislativi attualmente in vigore, è necessario che i pazienti eseguano analisi infettivologiche (come VDRL-TPHA, markers epatite B, anticorpi anti-HCV e HIV) per attestare la presenza o assenza di tali agenti infettivi nel sangue. È inoltre indispensabile che il paziente si presenti munito di un documento di identità valido per l'accertamento della propria identità.

La Nuova Frontiera della Contraccezione Maschile: Annullare Temporaneamente la Capacità Fecondante
Mentre una parte significativa della ricerca si concentra sul ripristino della fertilità, un'altra area innovativa mira a sviluppare metodi per annullare temporaneamente il potere fecondante degli spermatozoi a fini contraccettivi. Nonostante decenni di sforzi da parte della ricerca medica, fino ad oggi le opzioni contraccettive maschili efficaci e fruibili si sono limitate essenzialmente al profilattico e alla vasectomia. Quest'ultima, pur essendo efficace nel 100% dei casi, è una procedura invasiva e solo teoricamente reversibile, da considerare in casi specifici e con una decisione ben ponderata. La mancanza di un'alternativa sicura, reversibile e "on demand" ha spinto la ricerca verso nuove direzioni.
Una scoperta che potrebbe rivoluzionare il futuro della contraccezione maschile riguarda un farmaco che agisce come un interruttore temporaneo degli spermatozoi, "spegnendoli" per un paio d'ore appena. Il composto sperimentale, denominato TDI-11861, inibisce in modo provvisorio e con effetto immediato un enzima cruciale per la motilità degli spermatozoi: l'adenilato ciclasi solubile (sAC). Gli uomini che, a causa di rare condizioni genetiche, non producono questa proteina soffrono di infertilità, dimostrando la sua importanza fondamentale. Il risultato dell'azione del TDI-11861 è che le cellule sessuali maschili rimangono bloccate e non possono viaggiare verso l'ovulo da fecondare, di fatto rendendo il farmaco subito efficace.
I test iniziali sono stati condotti sui topi. In un primo esperimento, gli scienziati hanno iniettato il TDI-11861 a 8 topi su un gruppo di 17. Le analisi hanno rivelato che per le due ore e mezza successive all'iniezione, solo il 6% degli spermatozoi dei topi trattati con il farmaco era capace di muoversi, contro il 30% di quelli del gruppo di controllo. In un secondo esperimento, il team ha iniettato il farmaco a 52 topi maschi, che sono stati poi lasciati accoppiare con femmine fertili dopo 30 minuti dalla somministrazione. I risultati sono stati straordinari: nessun topo trattato ha ingravidato la partner, a differenza del 50% delle femmine accoppiate con i topi non trattati. Il composto non ha mostrato effetti collaterali, neanche nei topi che ne hanno ricevuto dosi tre volte superiori al normale e per periodi ininterrotti di 42 giorni. L'efficacia del farmaco sembrerebbe inalterata anche se somministrato per via orale anziché tramite iniezione, aprendo la strada all'idea che possa essere assunto "on demand", ovvero appena prima di un rapporto sessuale, come un contraccettivo a richiesta.
Questo nuovo farmaco sperimentale si distingue dai contraccettivi maschili ormonali attualmente in fase di test, i quali spesso provocano effetti avversi e richiedono alcune settimane per raggiungere la piena efficacia, per la sua rapidità d'azione. L'impatto è temporaneo e, aspetto fondamentale, non avrebbe alcun effetto sulla fertilità a lungo termine né influenzerebbe il comportamento sessuale. Lo studio è stato pubblicato su Nature Communications. La premessa rimane che, per ora, il nuovo contraccettivo è stato testato solo sui topi. Il farmaco, in sostanza, disattiva l’enzima adenilato ciclasi, bloccando la capacità di movimento degli spermatozoi. L’inibitore ha paralizzato lo sperma delle cavie per circa tre ore, e il suo effetto è completamente svanito entro 24 ore. I topi sono rimasti sterili per un lasso di tempo limitato, non hanno ingravidato le compagne e sono tornati completamente fertili il giorno successivo. Il «pillolo» per i topi ha funzionato al 100% senza effetti collaterali, ma prima di passare alle sperimentazioni sull’uomo dovranno essere condotti studi su conigli e altri animali più grandi.
Lo studio è stato condotto da Jochen Buck e Lonny Levin, i quali inizialmente stavano investigando gli inibitori dell’adenilato ciclasi per altri scopi, e solo in un secondo momento hanno intuito le potenzialità per la contraccezione maschile. L’adenilato ciclasi è un enzima chiave sia per la motilità degli spermatozoi che per la loro maturazione. Gli scienziati si sono concentrati su come “bloccare” i gameti maschili, paralizzandoli per impedirgli di nuotare e raggiungere l’uovo per la fecondazione, focalizzandosi sull’inibitore battezzato TDI-11861. «Una singola dose del nostro inibitore immobilizza lo sperma dei topi - hanno dichiarato gli autori - per un massimo di circa due ore e mezza. Dopo tre ore il 9% degli spermatozoi inizia a riacquistare motilità mentre 24 ore dopo il recupero del movimento è totale». L’inibitore sui topi funziona mezz’ora dopo l’assunzione.
Il professor Allan Pacey, docente di andrologia all’Università di Sheffield, ha sottolineato alla BBC l'urgente bisogno di un contraccettivo orale efficace e reversibile per gli uomini, definendo l’approccio di inibire l’enzima cruciale per il movimento degli spermatozoi come un’idea innovativa e il fatto che sia reversibile come molto rivoluzionario. «Se le prove sui topi potranno essere replicate sugli esseri umani con la stessa efficacia, allora questo potrebbe essere l’approccio contraccettivo maschile che stavamo attendendo». Paolo Turchi aggiunge che «l’idea di una pillola a richiesta, pratica e a tempo che, con obiettivi diversi, funziona come il Viagra, è davvero rivoluzionaria». Gli scienziati hanno già annunciato l'intenzione di proseguire gli studi per arrivare al più presto a un trial sull’uomo, con Lonny Levin che esprime la speranza di «poter presto offrire il prodotto nelle farmacie».
Tuttavia, rimangono aspetti da chiarire. L’adenilato ciclasi è un enzima presente in tutto l’organismo e fornisce energia non solo agli spermatozoi, ma a tutte le cellule. La domanda è se l’inibitore enzimatico sia così selettivo da agire solo sull'enzima degli spermatozoi. «Non è chiaro se l’inibitore enzimatico sia così selettivo da andare a inibire solo l’enzima degli spermatozoi. Diversamente il farmaco è destinato ad avere alcuni effetti collaterali» riflette l’andrologo. Studi precedenti hanno evidenziato che gli uomini infertili con adenilato ciclasi bloccata andavano più spesso incontro a calcoli renali, anche se gli autori ritengono che non sarebbe il caso della pillola su richiesta, che spegnerebbe l’enzima solo per un lasso di tempo limitato. Nonostante uno «scetticismo istintivo», Paolo Turchi ricorda che anche con il Viagra, un altro inibitore enzimatico, gli andrologi erano inizialmente scettici: «All’epoca era impensabile che qualcosa preso per bocca andasse ad agire solo lì, sembrava davvero di avere a che fare con una pillolina magica per le conoscenze di quel momento. I fatti hanno poi inibito lo scetticismo. Anche il Viagra è una molecola che inibisce un enzima che porta a una limitazione dell’erezione. Bloccando quell’enzima il meccanismo dell’erezione è amplificato». Queste riflessioni suggeriscono che la scienza è in continua evoluzione e che le scoperte odierne possono superare le conoscenze consolidate.
Nel panorama attuale della contraccezione maschile, oltre al preservativo e alla vasectomia, altre vie di ricerca includono pillole sperimentali che riducono il testosterone (con effetti avversi e lenta efficacia) e idrogel che impediscono al liquido seminale di raggiungere l'esterno. Tuttavia, come chiarisce Paolo Turchi, «ad oggi, nonostante gli sforzi della ricerca medica di questi ultimi 30 anni, se parliamo di contraccezione maschile fruibile ed efficace dobbiamo continuare a parlare sempre e solo di profilattico. Anche la vasectomia sebbene efficace nel 100% dei casi, trattandosi di procedura comunque invasiva e solo teoricamente reversibile, è una pratica da considerare solo in casi specifici». Questo sottolinea l'importanza e l'innovazione che un farmaco come il TDI-11861 potrebbe rappresentare, se i risultati ottenuti sui topi si confermeranno anche sull'uomo.
Miti, Falsi Rimedi e la Verità sulla Salute Spermatica Generale
In assenza di contraccettivi sicuri o di una corretta educazione sessuale, molte persone, in diverse parti del mondo, ricorrono a rimedi "fai da te" o a credenze tramandate dalla tradizione per cercare di evitare una gravidanza indesiderata. È fondamentale sfatare questi miti e comprendere perché tali pratiche non solo sono inefficaci, ma in alcuni casi possono essere estremamente dannose.
La fecondazione può avvenire molto rapidamente dopo un rapporto sessuale non protetto: gli spermatozoi, infatti, sono cellule estremamente efficienti e mobili, capaci di raggiungere l'utero in pochi minuti, attraversando la cervice e risalendo verso le tube di Falloppio. Di conseguenza, molte delle credenze popolari si rivelano del tutto inutili. Ad esempio, molte donne si lavano con acqua e sapone o utilizzano lavande interne subito dopo il rapporto sessuale, pensando di eliminare lo sperma. In realtà, nel momento in cui si inizia il lavaggio, gli spermatozoi hanno già intrapreso la loro risalita, rendendo questa pratica completamente priva di qualsiasi effetto anticoncezionale.
Un altro mito diffuso riguarda la minzione post-coitale. Urinare dopo il sesso è indubbiamente utile per ridurre il rischio di infezioni urinarie, poiché aiuta a eliminare eventuali batteri presenti nell'uretra, ma non ha alcun effetto sulla prevenzione della gravidanza. Gli spermatozoi viaggiano attraverso la vagina e l'utero, un percorso distinto da quello urinario. Similmente, un'altra credenza comune è che alcune posizioni durante o dopo il rapporto possano ridurre il rischio di concepimento. Stare in piedi o camminare subito dopo il coito sono considerati da molti rimedi utili per "far uscire" lo sperma. Anche queste convinzioni sono errate: la gravità non influisce sulla capacità degli spermatozoi di risalire l'apparato riproduttivo femminile.
Ancora più pericolosi sono i casi in cui, in assenza di contraccettivi sicuri, alcune persone fanno ricorso all'introduzione o all'ingestione di sostanze casalinghe, come detergenti aggressivi, bevande acide, sostanze chimiche o altri rimedi improvvisati, con l'idea che possano uccidere gli spermatozoi o bloccarne il percorso. Queste pratiche sono estremamente rischiose e possono causare gravi danni alla salute, inclusi ustioni chimiche, infezioni e compromissioni permanenti degli organi riproduttivi, senza offrire alcuna protezione contro la gravidanza.
Infine, l'allattamento prolungato è un altro metodo spesso considerato naturale per prevenire la gravidanza in molte culture. Tuttavia, questa pratica non è affidabile come metodo contraccettivo a lungo termine. L'allattamento esclusivo può offrire un certo grado di protezione solo nei primi mesi dopo il parto e solo se si verificano condizioni specifiche e stringenti, ma non rappresenta una garanzia sicura. Una donna, infatti, può tornare fertile già poche settimane dopo la nascita del bambino, anche se continua ad allattare al seno. In conclusione, i cosiddetti metodi "fai da te" per evitare la gravidanza non funzionano e, nella maggior parte dei casi, sono dannosi, sottolineando l'importanza di un'educazione sessuale corretta e l'accesso a metodi contraccettivi scientificamente validati.
Preparazione allo Spermiogramma - Regole da seguire perché un esame seminale sia attendibile
La Salute dello Sperma e il Suo Declino:La qualità dello sperma è un indicatore cruciale della fertilità maschile, determinata da una combinazione di fattori genetici, stile di vita e ambiente. Uno sperma sano si caratterizza per la presenza di spermatozoi con un'elevata motilità (capacità di muoversi efficacemente), una morfologia normale (forma corretta) e una concentrazione adeguata (numero sufficiente per millilitro). Tuttavia, la salute spermatica a livello globale ha mostrato segnali preoccupanti di declino. Una meta-analisi condotta dalla Hebrew University e dalla Mount Sinai Medical School ha rivelato una diminuzione di oltre il 50% del numero di spermatozoi in poco meno di quarant’anni. Esaminando e incrociando i dati di 185 studi realizzati tra il 1973 e il 2011, i ricercatori hanno notato un drastico calo della conta spermatica, passando dai 99 milioni/ml del 1973 ai 47 milioni/ml del 2011. Il Registro Nazionale sulla Procreazione Medicalmente Assistita dell’Istituto Superiore di Sanità ha confermato questi numeri anche per l’Italia, evidenziando una tendenza preoccupante. Gli esperti, tuttavia, rassicurano che fino a quando la densità degli spermatozoi non scende sotto i 15 milioni per millilitro, non c’è motivo di preoccuparsi eccessivamente dal punto di vista della fertilità. Ciò nonostante, è di fondamentale importanza promuovere una maggiore attenzione al benessere dell’apparato riproduttivo maschile per prevenire ulteriori cali.
Strategie per una Sana Qualità Spermatica:Migliorare la qualità dello sperma richiede un impegno su più fronti. L'alimentazione gioca un ruolo cruciale: consumare alimenti ricchi di nutrienti essenziali come zinco, vitamina C, vitamina E e acidi grassi omega-3 può migliorare la qualità e la motilità degli spermatozoi. Questi nutrienti si trovano in alimenti come noci, semi, pesce grasso, frutta e verdura fresca. Al contrario, è consigliabile limitare o evitare il consumo eccessivo di cibi ultra-processati, zuccheri raffinati e grassi trans, che possono compromettere la fertilità e contribuire allo stress ossidativo.
Se l'apporto di nutrienti attraverso la dieta non fosse sufficiente, esistono diversi integratori naturali che possono supportare la salute dello sperma, tra cui il coenzima Q10, l'acido folico, il selenio e il magnesio. Gli antiossidanti, come la vitamina C e la vitamina E, sono particolarmente utili per proteggere gli spermatozoi dai danni ossidativi, mentre gli omega-3, presenti in pesci come il salmone e nei semi di lino, sono noti per migliorare la motilità spermatica.
Uno stile di vita sano è imprescindibile per preservare la qualità e la salute dello sperma. L'attività fisica regolare, purché non eccessiva, aiuta a mantenere un buon equilibrio ormonale e a ridurre lo stress ossidativo. È bene evitare allenamenti troppo intensi che potrebbero abbassare i livelli di testosterone. La gestione dello stress è altrettanto critica: lo stress cronico può ridurre significativamente la qualità dello sperma, interferendo con la produzione ormonale. Tecniche di rilassamento come la meditazione, lo yoga, la respirazione profonda e il training autogeno possono essere strumenti efficaci per ridurre lo stress e migliorare il benessere generale.
L'Impatto Emotivo dell'Infertilità e l'Importanza del Supporto Psicologico
L’infertilità maschile non è solo una condizione fisica, ma una sfida profondamente emotiva che può avere un impatto significativo sull'autostima di un uomo, sulle sue relazioni di coppia e sulla sua salute mentale in generale. Il desiderio di avere figli è spesso radicato nell'identità personale e di coppia, e l'incapacità di concepire può portare a sentimenti di frustrazione, colpa, ansia e depressione. Lo stress legato alla fertilità e le sfide per la salute mentale sono comuni e devono essere affrontate come parte integrante di una strategia globale per la fertilità.
Cercare supporto emotivo attraverso la consulenza psicologica individuale o di coppia, unirsi a gruppi di supporto con altre persone che affrontano esperienze simili, o lavorare con un professionista della salute mentale specializzato in problemi di fertilità, può essere incredibilmente vantaggioso. Questi percorsi offrono uno spazio sicuro per esprimere le proprie emozioni, elaborare il lutto per la perdita di una gravidanza o per la difficoltà di concepire, e sviluppare strategie di coping efficaci per affrontare lo stress e l'incertezza. Il sostegno psicologico non solo aiuta a gestire l'aspetto emotivo, ma può anche rafforzare la resilienza, migliorando la capacità di affrontare le sfide del trattamento e di prendere decisioni informate.
In sintesi, l’infertilità maschile è un problema multiforme, influenzato da una complessa interazione di fattori che includono la produzione di spermatozoi, la frammentazione del DNA, lo stress ossidativo, le abitudini di vita e le condizioni di salute sottostanti. Fortunatamente, è disponibile una vasta gamma di opzioni di trattamento per affrontare queste sfide. Perseguendo una valutazione completa e adottando un approccio terapeutico individualizzato, gli uomini possono migliorare significativamente la loro fertilità e aumentare le possibilità di un concepimento di successo, sia naturalmente che attraverso le tecniche di riproduzione assistita. La cosa fondamentale è sottoporsi a una valutazione diagnostica precocemente e intraprendere le azioni appropriate prima di passare alle tecniche di riproduzione assistita, ottimizzando così ogni possibilità.
tags: #annullare #potere #fecondante #spermatozoi