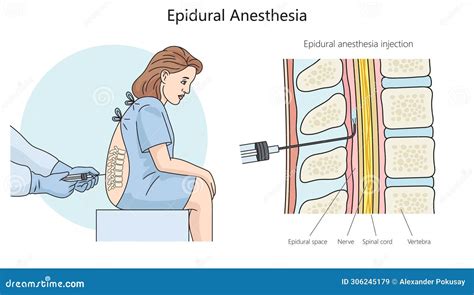
Introduzione: Cos'è e Come Agisce l'Anestesia Epidurale
L'anestesia epidurale (o peridurale) è un tipo di anestesia loco-regionale che prevede la somministrazione di un farmaco anestetico locale o oppioide direttamente nello spazio epidurale del midollo spinale, protetto dalla colonna vertebrale. Questa tecnica di anestesia loco-regionale è realizzata da un medico anestesista. L'epidurale, o anestesia epidurale, è una particolare tecnica di anestesia locale, contraddistinta dall'iniezione di anestetici e analgesici a livello dello spazio epidurale del midollo spinale.
Per comprendere appieno il funzionamento di questa metodica, è essenziale familiarizzare con l'anatomia della colonna vertebrale. La colonna vertebrale, che è il principale sostegno del corpo umano, presenta al suo interno un canale chiamato canale vertebrale, dentro al quale è contenuto e protetto il midollo spinale con le sue meningi, membrane in grado di offrire protezione e nutrimento. Il midollo spinale è una struttura tubulare lunga e fragile, che inizia dal cervello e termina quasi al fondo della colonna vertebrale; attraverso sottili filamenti, i nervi spinali, collega il sistema nervoso centrale al resto dell'organismo, consentendo una trasmissione delle informazioni da e verso organi e arti. Lo spazio epidurale è lo spazio compreso tra la superficie esterna della dura madre del midollo spinale (N.B: la dura madre è una delle tre meningi del SNC) e la parete ossea interna del canale spinale, formato dai fori vertebrali. Appena al di fuori delle meningi si trova uno spazio, lo spazio epidurale, nel quale vengono iniettati i farmaci che permettono l’analgesia epidurale. Nello spazio epidurale risiedono vasi linfatici, radici dei nervi spinali, tessuto connettivo lasso, tessuto adiposo, piccole arterie e una rete di plessi venosi. Quindi, il significato letterale di "epidurale" è "sopra la dura madre".
L'iniezione di anestetici locali e/o analgesici in questo spazio consente di bloccare (anestesia) o attenuare (analgesia) le stimolazioni dolorose che, attraverso i nervi periferici, giungono al midollo spinale e quindi al cervello. Il blocco epidurale può essere utilizzato sia a scopo analgesico che a scopo anestetico: la differenza è data dal diverso dosaggio o concentrazione dei farmaci impiegati. L'anestesia epidurale è una metodica sicura, efficace e che non comporta l'addormentamento del paziente.
Le radici storiche dell'anestesia epidurale sono profonde e affascinanti. Lo spagnolo Fidel Pagés, un chirurgo militare spagnolo, nel 1921 sviluppò la tecnica dell'anestesia epidurale lombare "a colpo singolo", successivamente resa popolare dal chirurgo italiano Achille Mario Dogliotti, chirurgo e antesignano della scuola italiana di anestesiologia, che il 18 aprile 1931 pubblicò i suoi lavori nel Bollettino della Società Piemontese di Chirurgia. La tecnica “della perdita di resistenza” fu descritta per la prima volta da Achille Dogliotti nel 1933; in seguito Alberto Gutiérrez descrisse la tecnica “della goccia sospesa”. Questi pionieri hanno gettato le basi per l'ampia diffusione e il perfezionamento di questa tecnica nell'anestesiologia moderna.
Applicazioni Cliniche dell'Anestesia Epidurale: Dalla Chirurgia al Parto
L'anestesia epidurale trova un'ampia gamma di applicazioni cliniche, distinguendosi per la sua versatilità nell'indurre sia analgesia che anestesia, a seconda delle necessità specifiche e del dosaggio dei farmaci impiegati. L'epidurale in questi casi ha lo scopo di aiutare il controllo del dolore durante e soprattutto dopo l‘intervento chirurgico, permettendo in questo modo un più rapido recupero e ritorno alla normalità per il paziente.
Nel caso dell’analgesia, questa è impiegata soprattutto nel travaglio di parto e nel trattamento del dolore cronico, come ad esempio dopo l’amputazione di un arto per la prevenzione e la cura della sindrome dell’arto fantasma. Durante il parto, il posizionamento del catetere epidurale e l’uso appropriato di farmaci, consente in pochi minuti un ottimo controllo del dolore, senza interferire sulle altre sensibilità e mantenendo la capacità della gravida di percepire le contrazioni e partecipare attivamente alla progressione del parto. Questa approccio non compromette la deambulazione e non condiziona l’allattamento nel post-parto. È ampiamente utilizzata nell’analgesia del parto spontaneo e per il taglio cesareo, spesso in associazione con anestesia spinale (CSE).
Nel caso dell’anestesia, invece, può essere usata durante interventi chirurgici di vario tipo, come per esempio interventi ortopedici, di chirurgia addominale, chirurgia toracica, vascolare, urologica e ginecologica. La metodica consente di anestetizzare ampie parti del corpo, come la regione addominale e gli arti inferiori, e permette l’esecuzione di interventi chirurgici anche molto invasivi a paziente sveglio o solo leggermente sedato. Specificamente, è utile per l'analgesia durante e dopo interventi chirurgici a livello toracico, addominale, pelvico e agli arti inferiori.
Un'applicazione particolarmente vantaggiosa è l'associazione tra anestesia epidurale e anestesia generale, chiamata anestesia blended. Questo tipo di associazione viene utilizzato nei più moderni protocolli per ottenere un miglior recupero dopo un intervento chirurgico. Quella che si ottiene combinando due tecniche è un’anestesia cosiddetta ‘bilanciata’, particolarmente vantaggiosa quando si trattano pazienti a rischio, come anziani, cardiopatici, diabetici e in generale persone con precario o difficoltoso equilibrio generale di salute. Questo perché, oltre a gestire meglio il dolore, si usano meno farmaci, il che significa un minor impatto farmacologico, importante soprattutto per i pazienti affetti da patologie cardiovascolari. Si usa perciò abbastanza nei grandi interventi di ortopedia. L'epidurale può essere eseguita anche a livello del rachide cervicale. In età pediatrica, sino ai 7 anni, si utilizza molto come tecnica anestesiologica di prima scelta, associata a blanda sedazione, per interventi di chirurgia addominale ed agli arti inferiori.
L'Anestesia Epidurale Toracica in Chirurgia Citoriduttiva (CRS) e HIPEC
L'anestesia epidurale toracica riveste un ruolo di fondamentale importanza in specifici contesti chirurgici di elevata complessità, come la chirurgia citoriduttiva (CRS) in combinazione con la chemioterapia intraperitoneale ipertermica (HIPEC). Questa combinazione terapeutica è sempre più utilizzata per trattare la disseminazione peritoneale isolata di neoplasie intra-addominali. La chirurgia citoriduttiva (CRS) viene inizialmente eseguita utilizzando un approccio convenzionale a cielo aperto o laparoscopico. La CRS include la rimozione del tumore principale, l'escissione di qualsiasi altro tumore visibile, la peritonectomia, l'omentectomia e le resezioni intestinali, se necessario. Dopo la CRS, viene somministrata una soluzione chemioterapica a una temperatura compresa tra 40 e 41,5 °C. L'infusione di chemioterapia immediatamente dopo la CRS facilita una distribuzione uniforme della soluzione in tutta la cavità peritoneale.
Questa procedura chirurgica ad alto rischio induce sostanziali cambiamenti emodinamici e metabolici. Pertanto, richiede un approccio attento e dettagliato alla somministrazione dell'anestesia. Inoltre, lo stato emodinamico e la funzione cardiaca devono essere valutati continuamente con un monitoraggio emodinamico avanzato. Oltre alla malattia primaria e alla complessità della chirurgia, è stato dimostrato che il tipo e la quantità di liquidi somministrati durante l'intervento chirurgico, le possibili trasfusioni di sangue e la scelta degli agenti anestetici influenzano direttamente gli esiti sperimentati dai pazienti.
L'anestesia epidurale toracica è fortemente consigliata in chirurgia citoriduttiva e nell'HIPEC per i numerosi vantaggi che offre. Ciò è particolarmente utile per mitigare il deterioramento della funzione polmonare perioperatoria, ridurre la durata della ventilazione meccanica, ridurre l'incidenza della polmonite associata al ventilatore e abbreviare la permanenza nell'unità di terapia intensiva. Migliora anche significativamente la disfunzione intestinale e gastrica indotta da oppioidi e da interventi chirurgici o l'atonia nei pazienti che ricevono anestesia epidurale toracica supplementare.
Un aspetto essenziale dell'assistenza postoperatoria si concentra su un'efficace gestione del dolore, che diventa particolarmente cruciale data la gravità del dolore associato alla CRS. Quest'ultimo è associato a punteggi di dolore più elevati tra gli altri principali interventi chirurgici addominali. Pertanto, l'anestesia epidurale rappresenta un'opzione di fondamentale importanza per la gestione di questi pazienti. L'analgesia epidurale fornisce un'efficace gestione del dolore ed è generalmente ben tollerata dai pazienti sottoposti a CRS in combinazione con HIPEC.
Sono stati riportati casi di successo, come tre pazienti (di 77, 61 e 58 anni) affetti da pericardite costrittiva (con versamento e tamponamento cardiaco relativo) che furono sottoposti a intervento di finestra pleuropericardica in anestesia epidurale toracica (T1-T2 o T2-T3) a paziente completamente sveglio. Il decorso operatorio e postoperatorio risultò privo di complicanze. Durante la fase pneumotoracica i parametri vitali e della respirazione rimasero gli stessi in confronto con quelli di base. Il controllo del dolore fu eccellente.
La letteratura evidenzia anche la superiorità dell'analgesia epidurale rispetto alle tecniche alternative nel fornire non solo un migliore controllo del dolore postoperatorio, ma anche un recupero più rapido della funzione intestinale, meno effetti collaterali, una maggiore soddisfazione del paziente e un miglioramento generale della qualità della vita postoperatoria dopo la chirurgia addominale. Le prove esistenti supportano il ruolo fondamentale dell'analgesia epidurale nel ridurre l'incidenza del dolore cronico post-chirurgico (CPSP). Il successo dell'integrazione di CRS e HIPEC richiede un approccio approfondito e centrato sul paziente, con l'analgesia epidurale che emerge come una tecnica sicura ed efficace per ottimizzare i risultati postoperatori. Una valutazione della soddisfazione del paziente nei confronti dell'anestesia epidurale durante i principali interventi chirurgici addominali, condotta tramite questionario, ha rivelato che 514 pazienti (91,4%) hanno riportato un buon effetto, mentre 24 pazienti (4,3%) hanno riportato o mostrato qualche effetto e 24 (4,3%) pazienti non hanno riportato alcun effetto.
Anestesia Spinale. Quasi tutto quello che un paziente deve sapere
La Procedura di Anestesia Epidurale: Passo Dopo Passo
L'esecuzione dell'anestesia epidurale è una procedura che richiede preparazione, precisione e la stretta collaborazione del paziente.
Il paziente, in previsione dell’intervento chirurgico, viene invitato a sottoporsi ad una visita pre-operatoria in cui il medico anestesista ne valuta le condizioni fisiche, la presenza di eventuali controindicazioni all’anestesia e illustra come avverrà la procedura. L’anestesia epidurale viene eseguita dall’anestesista all’interno della sala operatoria dove avverrà l’intervento chirurgico. Per i pazienti che lo richiedono, prima della procedura può essere somministrato un farmaco tranquillante che aiuti a gestire la normale ansia per l’intervento.
Durante tutta la procedura il paziente è sveglio e vigile e dovrà seguire le istruzioni che gli verranno date riguardo la posizione da tenere. È infatti molto importante che durante la puntura il paziente rimanga il più possibile fermo nella posizione richiesta per non incorrere in complicazioni. Le posizioni comuni sono due: seduto sopra il lettino operatorio con le gambe a penzoloni, la schiena il più possibile inarcata e la testa verso il basso in modo da creare il maggior spazio possibile tra le vertebre così che l’ago passi facilmente senza creare traumi; oppure steso su un fianco, con le ginocchia rannicchiate al petto e anche in questo caso la schiena il più possibile inarcata.
La procedura è totalmente sterile, come primo passo richiede quindi un’accurata disinfezione della cute della zona interessata della schiena. Successivamente viene somministrata al paziente un’anestesia locale in modo da annullare il dolore legato all’iniezione. L’anestesista procede quindi all’inserimento dell’ago da epidurale e, con l’aiuto di una siringa riempita di soluzione fisiologica, arriva a raggiungere lo spazio epidurale. Una volta raggiunto verrà fatto passare attraverso l’ago un piccolo catetere che rimane in sede mentre l’ago viene subito estratto. Il catetere è un piccolo tubicino di plastica che viene fissato alla pelle del paziente con un cerotto e non provoca nessun fastidio né impedisce i movimenti. Tramite questo catetere verranno infusi i farmaci necessari per l’analgesia per tutto il tempo dovuto infatti il catetere può essere utilizzato in qualsiasi momento senza dover ricorrere a nuove punture.
Nel dettaglio, per il posizionamento del catetere epidurale toracico, ad esempio a livello T9-T10, la procedura è iniziata con un'accurata pulizia della schiena del paziente con una soluzione antisettica. È stata quindi somministrata una soluzione di lidocaina all'1% per intorpidire l'area mirata, riducendo il disagio associato all'inserimento dell'ago epidurale. Quindi l'ago epidurale da 17 G è stato inserito tra i processi spinosi delle vertebre T9 e T10 con lo stiletto intatto e la punta smussata rivolta verso cefalo. Questo orientamento è fondamentale per il corretto posizionamento del catetere epidurale. Dopo aver raggiunto il legamento flavum, lo stiletto è stato rimosso dall'ago e una siringa riempita di soluzione fisiologica è stata attaccata. L'ago veniva ulteriormente fatto avanzare mentre veniva applicata pressione allo stantuffo, una tecnica nota come "perdita di resistenza". Successivamente, sono stati iniettati 10 cc di soluzione fisiologica per espandere lo spazio epidurale, un passaggio che può ridurre il rischio di lesioni vascolari. Il corretto posizionamento dell'ago all'interno dello spazio epidurale è stato confermato dall'aspirazione negativa, che è l'assenza di liquido cerebrospinale o sangue quando lo stantuffo viene ritirato. Durante l'intera procedura, il paziente viene attentamente monitorato per eventuali effetti avversi, inclusi cambiamenti nella frequenza cardiaca o sensazioni insolite.
Sensazioni Durante e Dopo l'Epidurale: Dolore e Recupero
Una delle preoccupazioni più comuni per i pazienti riguarda la sensazione di dolore associata alla procedura epidurale. Fortunatamente, non si tratta di una tecnica dolorosa e, a favorire ulteriormente la massima riduzione del disagio, è preceduta da un’anestesia locale. Generalmente la sensazione che si prova durante l’inserimento dell’ago prima e del catetere poi è quella di pressione sulla schiena, ma non è affatto un dolore, quanto piuttosto un fastidio di breve durata. Nel momento in cui l'anestesista infila l'ago-cannula o il catetere epidurale, il paziente potrebbe avvertire un leggero fastidio o un dolore di breve durata, a livello della zona d'inserzione. Nel caso in cui l’anestesista, inserendo l’ago, venga inavvertitamente a contatto con un nervo spinale, è possibile avvertire una sensazione simile ad una scossa elettrica in una gamba, ma anche in questo caso la sensazione è limitata a pochi attimi.
Poco dopo che ha avuto inizio l'iniezione degli anestetici e degli altri farmaci, il paziente comincia a provare una calda sensazione di intorpidimento nella parte inferiore della schiena e lungo entrambi gli arti inferiori. L’insorgenza dell’effetto è graduale e generalmente nel giro di qualche minuto il paziente comincia ad avvertire un crescente intorpidimento dalla schiena in giù, fino alle gambe; alla sensazione di formicolio si associa quella di calore e nel giro di poco si sviluppa anche l’effetto analgesico. Solitamente, i farmaci impiegati per un'epidurale raggiungono l'apice dei loro effetti (anestetici e analgesici) dopo 20-30 minuti dall'inizio della somministrazione. La massima efficacia si raggiunge generalmente entro 20-30 minuti dall’iniezione della dose, che può essere aumentata in qualsiasi momento in base alle sensazioni riferite dal paziente.
La durata dell’anestesia epidurale dipende dal tipo di intervento per cui si è resa necessaria. L’effetto può durare da qualche ora a diversi giorni, in particolare dura di più in caso di interventi di chirurgia maggiore, e la durata può essere modulata dall’anestesista.
Alla conclusione della somministrazione e con la rimozione del catetere, il senso di intorpidimento, l'insensibilità al dolore e la sensazione di pesantezza alle gambe cominciano a svanire in maniera graduale fino alla completa scomparsa. L'effetto svanisce nel giro di 1-2 ore e il paziente riprende completamente la sensibilità, compresa quella vescicale (recuperando lo stimolo ad urinare). Nonostante lo smaltimento dell’anestesia sia molto rapido, viene comunque consigliato al paziente di rimanere steso a riposo per qualche ora in modo da assicurarsi che la ripresa sia completa e non vi siano complicanze di alcun tipo. Dopo un'epidurale, il paziente deve osservare un breve periodo di riposo, in posizione seduta o distesa. Parallelamente alla scomparsa del senso d'intorpidimento e degli altri effetti, ha luogo anche il progressivo recupero della sensibilità vescicale.
Esistono due approcci principali per l'epidurale: l'epidurale classica e l'epidurale mobile. L'epidurale classica prevede una somministrazione di anestetici tale per cui il paziente non riesce più a muovere gli arti inferiori e prova un senso d'intorpidimento assai rilevante. L'epidurale mobile, invece, prevede una somministrazione di anestetici più contenuta e che non induce la stessa pesantezza e lo stesso intorpidimento di un'epidurale classica, mantenendo maggiormente la capacità motoria.
Confronto tra Anestesia Epidurale, Spinale e Combinata (CSE)
L'anestesia epidurale e l'anestesia spinale sono entrambe tecniche di anestesia loco-regionale che coinvolgono la colonna vertebrale, e sono due tipi di anestesia locale differenti. Entrambe si ottengono mediante una puntura sulla schiena, ma presentano differenze sostanziali nel meccanismo d'azione, nella quantità di farmaco richiesta, nella durata degli effetti e nella complessità di esecuzione.
La distinzione fondamentale risiede nel punto di iniezione dei farmaci anestetici. Con l’anestesia epidurale i farmaci anestetici vengono iniettati più “lontani” dal midollo spinale, specificamente nello spazio epidurale. L'anestesia spinale, invece, prevede che i farmaci vengano iniettati dentro alle meningi, nello spazio subaracnoideo, a contatto diretto con il liquido cefalo-rachidiano che circonda il midollo spinale. Per questo motivo, nell’anestesia epidurale è necessaria una maggiore quantità di farmaco per indurre l’effetto anestetico rispetto alla spinale, poiché il farmaco deve diffondersi attraverso i tessuti dello spazio epidurale prima di raggiungere le radici nervose.
In termini di esecuzione e gestione, l’anestesia epidurale è una tecnica più complicata da eseguire. Tuttavia, presenta il vantaggio che, mentre con l’anestesia spinale si può fare una singola iniezione di anestetico, con l’epidurale il farmaco può essere somministrato in più riprese attraverso un catetere. Questo catetere consente una somministrazione al bisogno per un arco di tempo che può raggiungere i 2-3 giorni, coprendo quindi non solo la durata dell’intervento (e di eventuali complicanze che richiedano tempi più lunghi), ma anche dell’immediato post-operatorio. La spinale, invece, prevede una singola iniezione, i cui effetti hanno durata di qualche ora.
Un altro vantaggio dell’analgesia epidurale è che in genere viene mantenuta la capacità di movimento degli arti inferiori, il che la rende particolarmente indicata in situazioni come il travaglio di parto, dove la paziente può ancora spingere e avere una percezione controllata delle contrazioni. Inoltre, mentre l'anestesia spinale è generalmente praticata a livello lombare, l’anestesia epidurale può essere effettuata anche a livelli più alti della colonna vertebrale, permettendo se necessario un efficace controllo del dolore anche a livello toracico.
Esiste anche la possibilità di eseguire una terza tecnica chiamata epidurale-spinale combinata (CSE), che è la combinazione tra spinale ed epidurale. Ovvero, viene effettuata prima l’anestesia spinale per ottenere un rapido effetto analgesico e in seguito si possono continuare ad infondere farmaci con l’epidurale tramite il catetere posizionato. È la tecnica maggiormente utilizzata nell’analgesia del travaglio di parto, permettendo un più rapido effetto analgesico rispetto alla sola epidurale.
Potenziali Controindicazioni e Limiti alla Diffusione
Nonostante i numerosi vantaggi e l'efficacia dimostrata, l'anestesia epidurale, come ogni pratica invasiva, presenta alcune controindicazioni e limiti alla sua applicazione che devono essere attentamente valutati dal medico anestesista.
L’epidurale è controindicata principalmente in caso di alterazioni della coagulazione e presenza di una grave infezione generalizzata (setticemia, meningite) o locale (infezioni della cute nella zona circostante la puntura). È bene non utilizzarla nei pazienti portatori di disturbi della coagulazione e/o piastrinopenici, dove siano presenti lesioni settiche della cute in sede d’iniezione, in caso di lesioni della meninge dura madre, o in presenza di allergie nei confronti degli anestetici locali o dei conservanti. Inoltre, come la spinale, è controindicata per i pazienti con patologie a carico del sistema nervoso centrale. Specificamente, il paziente non dovrebbe essere in cura con farmaci anticoagulanti, come il warfarin, o soffrire di una malattia congenita della coagulazione che predispone alle emorragie. Anche problemi neurologici dovuti a una malformazione del midollo spinale costituiscono una controindicazione.
Per quanto riguarda i limiti di applicazione, è una tecnica difficoltosa, soprattutto a livello toraco-cervicale. L'epidurale non prenderà mai piede come anestesia pura: non dà infatti la certezza assoluta di copertura della zona e richiede un tempo abbastanza lungo perché si instauri un’adeguata anestesia e/o analgesia. La regione peridurale è uno spazio ‘virtuale’ contenente grasso, fibre connettive, vasi sanguigni e linfatici. Per questo il risultato può essere un’anestesia cosiddetta ‘a macchia di leopardo’, cioè non omogenea in tutta la zona interessata dal livello dell’iniezione dell’anestetico. Questa imprevedibilità rende l'epidurale meno indicata per interventi chirurgici d'urgenza che richiedono un'anestesia rapida e perfettamente omogenea, come ad esempio i tagli cesarei d'urgenza, per i quali l'effetto analgesico ‘perfetto’ che si ottiene in pochi minuti con la spinale non è paragonabile con quello più lento (onset time) e talora impreciso che si ottiene con una peridurale.
Un altro limite significativo alla diffusione routinaria dell'epidurale, soprattutto in contesti come l'analgesia del travaglio di parto, riguarda la necessità di personale altamente specializzato e disponibile 24 ore su 24. Per poter praticare una peridurale ‘in sicurezza’ servono anestesisti con una preparazione particolare; occorrono una certa dimestichezza con la procedura ed il materiale necessario ed un periodo di formazione. Un anestesista poco esperto potrebbe non essere all’altezza di una corretta ed adeguata gestione del piano anestesiologico. Questa situazione non facilita la strada verso la pratica routinaria dell’epidurale, sia per un discorso di economia, cioè numero di professionisti consono al servizio richiesto, sia per il necessario periodo di formazione previsto per acquisire l’esperienza e le capacità manuali. Basti pensare che per esempio la Scuola di Specialità in Anestesia di Milano ha introdotto solo recentemente, nel nuovo piano di studi, l’obbligo di frequentare per un periodo predefinito una struttura dove si eseguano prevalentemente anestesie loco-regionali. Per assicurare il servizio a tutte le donne, 24 ore su 24, con un organico anestesiologico che lo consenta, occorrerebbe un cambiamento culturale e organizzativo di base, come testimoniato dall'esistenza di "Progetti Regionali" volti a creare un servizio di Terapia del Dolore 24 ore su 24 con personale dedicato.
Rischi e Complicazioni dell'Anestesia Epidurale
L’anestesia epidurale è una procedura sicura e i rischi si verificano molto di rado, grazie anche allo scrupoloso programma di addestramento cui sono sottoposti gli anestesisti per ridurre al minimo il rischio che insorgano complicazioni. Tuttavia, come ogni intervento medico, presenta un profilo di potenziali effetti collaterali e complicazioni, che possono riguardare il sistema nervoso centrale, quello periferico o altri organi ed apparati. In relazione al periodo in cui si manifestano, tali complicazioni vengono distinte in precoci e tardive, mentre sono indicate come maggiori o minori a seconda dell'entità del danno neurologico determinatosi. Sono stati compiuti numerosissimi studi per stabilire l'entità delle complicanze dopo anestesia epidurale. La più bassa incidenza di complicazioni si è avuta in ambito ostetrico.
Complicazioni Comuni e Minori
I più comuni effetti collaterali dell'anestesia epidurale sono poco frequenti e molto raramente gravi:
- Dolore in sede di iniezione: È la complicanza che si presenta più frequentemente ed è spesso limitato ad un dolore nella sede dell’iniezione, che si risolve spontaneamente in pochi giorni o nel giro di qualche settimana.
- Ipotensione: È l'effetto avverso più frequente e si instaura a pochi minuti dall’iniezione del farmaco. L'epidurale può provocare un calo della pressione sanguigna accompagnato, a volte, da una sensazione di debolezza e malessere, e il paziente può avere la sensazione di giramento di testa. È dovuta all’anestetico che agisce, oltre che sul sistema nervoso, anche sui vasi sanguigni provocandone una vasodilatazione e un conseguente abbassamento della pressione. È un effetto che si risolve spontaneamente o al massimo attraverso una leggera idratazione del paziente. Di solito in questo caso viene chiesto al paziente di mantenere la posizione sdraiata per qualche minuto.
- Parestesie: Alterata percezione della sensibilità, sono anch'esse comuni durante l'anestesia epidurale nella donna in travaglio. Compaiono alla penetrazione del catetere nello spazio peridurale e possono presentarsi, avvertite generalmente a livello dell’osso sacro e degli arti inferiori.
- Difficoltà all'avanzamento del catetere: Può essere dovuta alla penetrazione dell'ago in uno spazio diverso da quello peridurale.
- Brivido: È un evento frequente nelle donne in travaglio.
- Blocco lateralizzato: L'effetto anestetico è solo su una parte dell’addome ed è l'espressione dello scorretto posizionamento del catetere.
- Prurito cutaneo: Può essere provocato dagli antidolorifici infusi con l'epidurale, in particolare gli oppioidi.
- Ridotto controllo della vescica / Ritenzione urinaria: Nel caso in cui l'epidurale coinvolga anche i nervi responsabili del controllo della vescica, la persona potrebbe non avvertire la necessità di urinare. Questo inconveniente viene risolto mediante l'inserimento di un catetere vescicale per lo smaltimento dell'urina prodotta. Può mantenersi per qualche ora la perdita della sensibilità vescicale, il paziente non percepisce quindi lo stimolo ad urinare e viene aiutato tramite l’uso di un catetere vescicale.
- Nausea e vomito: Sono in genere una conseguenza dell’ipotensione, ma che possono anche essere causati dall’uso di farmaci oppioidi come antidolorici.
Complicazioni Più Serie e Rare
Sebbene siano molto rare, è importante essere a conoscenza delle complicazioni maggiori:
- Passaggio in circolo dell'anestetico locale: Comparsa di senso di "ebbrezza", tinniti, sapore metallico, diplopia e vertigini, sono i chiari segni del passaggio in circolo (nel sangue) dell'anestetico locale. Quest'incidente può verificarsi nonostante le manovre mediche siano state eseguite correttamente. L'aspirazione di sangue è l'inconveniente più frequente durante l'esecuzione di una anestesia epidurale, soprattutto in caso di preparazione al parto, ed è un segno di potenziale passaggio in circolo.
- Bradicardia: Diminuzione della frequenza cardiaca.
- Reazioni allergiche o anafilattiche: Sebbene rare, possono manifestarsi.
- Puntura accidentale della dura madre: Può succedere che l’anestesista inserendo l’ago vada troppo a fondo e, al posto di rimanere nello spazio epidurale, punga la dura madre, ovvero la meninge più esterna che ricopre il midollo spinale. In questo caso l’anestesista se ne accorge perché fuoriesce dall’ago qualche goccia di liquido cerebro spinale e come conseguenza si può sviluppare una cefalea post puntura durale.
- Cefalea post-puntura durale: Un forte mal di testa potrebbe essere causato dalla perforazione accidentale del sacco o del fluido che circondano il midollo spinale. Si verifica in un caso ogni 1000 pazienti circa. Questa cefalea si accentua con la stazione eretta o seduta e invece regredisce in posizione sdraiata. Questo mal di testa si risolve spontaneamente nel giro di qualche giorno, ma può essere molto fastidioso. In alcuni casi, sarà necessario iniziare un trattamento specifico per sigillare il foro creato. Consiste nell'iniezione al suo interno di una piccola quantità di sangue, prelevato dalla stessa persona, per favorire la formazione di un coagulo. Il tappo di sangue riparerà il danno provocato dalla puntura iniziale, determinando la scomparsa del mal di testa.
- Iniezione subaracnoidea dell’anestetico: È una diretta conseguenza della puntura accidentale della dura madre; l’anestesista, andando troppo a fondo con l’ago e pungendo la dura madre, entra nello spazio subaracnoideo. Iniettando il farmaco in questa zona, quello che ne consegue è non un’anestesia epidurale bensì una vera e propria anestesia subaracnoidea o spinale, con effetti più rapidi e potenzialmente più estesi di quanto previsto.
- Infezione nel sito d'iniezione: Nonostante l'accurata pulizia e disinfezione della zona di inserzione del catetere epidurale, a volte può svilupparsi un'infezione che, in genere, rimane circoscritta nella zona dell’iniezione. È una complicanza che può svilupparsi a distanza di diverse settimane dall'intervento che ha reso necessaria l'epidurale, e da un'infezione può scaturire un ascesso.
- Formazione di un ematoma epidurale: È una raccolta di sangue nello spazio epidurale, che si forma a seguito dell'involontaria puntura, con il catetere epidurale o l'ago-cannula, di un vaso sanguigno venoso. Questo rischio è aumentato se il paziente sta assumendo un farmaco anticoagulante, come per esempio il warfarin, o soffre di una malattia congenita della coagulazione che predispone alle emorragie.
- Lesioni neurologiche temporanee o permanenti: L'ago o il catetere epidurale possono danneggiare i nervi. Si tratta di un'eventualità molto rara, che si manifesta con la perdita della sensibilità o della capacità motoria in alcune aree della parte inferiore del corpo. L'epidurale può provocare la perdita permanente della sensibilità o del movimento di una regione del corpo come, ad esempio, di una o entrambe le gambe. Fortunatamente, si tratta di eventualità rarissime, che si verificano in un caso ogni 200.000 pazienti, grazie allo scrupoloso programma di addestramento cui sono sottoposti gli anestesisti per ridurre al minimo il rischio che insorgano queste complicazioni. La paura di possibili complicazioni neurologiche successive all'utilizzazione delle tecniche anestesiologiche rachidee ha avuto un'azione frenante sulla diffusione e sull'utilizzazione di queste tecniche in chirurgia e nel campo dell’analgesia del parto.
È fondamentale ribadire che le informazioni riportate non sono consigli medici e potrebbero non essere accurate per ogni singolo caso. Ogni paziente e ogni procedura richiedono una valutazione individuale e personalizzata da parte di professionisti qualificati.