L'analgesia e l'anestesia durante il parto rappresentano un campo complesso della medicina, dove la sicurezza della madre e del nascituro è la priorità assoluta. Tra le diverse tecniche disponibili, l'anestesia epidurale è ampiamente riconosciuta e utilizzata per il suo potenziale nel fornire un significativo sollievo dal dolore. Tuttavia, come ogni procedura medica, presenta specifici rischi, potenziali complicanze e controindicazioni che richiedono una comprensione approfondita e una gestione attenta. La scelta di questa tecnica, così come le sue modalità di applicazione, deve essere guidata da una valutazione meticolosa delle condizioni individuali della paziente, inclusa la presenza di patologie preesistenti come il favismo. Non si intende, in alcun modo, screditare la categoria dei medici, e in particolare quella degli anestesisti e rianimatori, dei quali si riconosce l'elevata preparazione e la delicatissima ed indispensabile funzione.
L'Analgesia Epidurale: Meccanismo d'Azione e Ambiti di Applicazione
L'analgesia epidurale è la tecnica di gran lunga più utilizzata nella partoanalgesia. Questa preferenza è dovuta alla sua capacità di permettere una migliore modulazione dei farmaci, consentendo così di mantenere l'analgesia per tutta la durata del travaglio fino all'espletamento del parto stesso. La procedura consiste nel posizionamento di un sottile cateterino flessibile, realizzato in materiale inerte. Questo cateterino viene introdotto, tramite un ago particolare a punta smussa, a livello del secondo o terzo spazio intervertebrale lombare e posizionato nello spazio peridurale, da cui deriva la denominazione di questa tecnica. All'interno di questo spazio, che è attraversato da numerose radici nervose, viene generalmente iniettata una miscela composta da un analgesico maggiore e da un anestetico locale. La concentrazione di questa miscela è modulabile a seconda delle esigenze specifiche del caso. Le concentrazioni dei farmaci utilizzati sono, infatti, molto basse, al fine di ottenere un effetto mirato e modulabile sulle fibre del dolore, senza provocare un blocco motorio significativo. La riduzione del dolore è notevole nel periodo dilatante, sebbene possa essere solo parziale nel periodo espulsivo. Quest'ultima limitazione si verifica perché, nella fase espulsiva, sono coinvolti nella trasmissione del dolore nervi che, per essere bloccati efficacemente, richiederebbero una quantità maggiore di anestetico, cosa che potrebbe interferire con la capacità di spinta della madre.
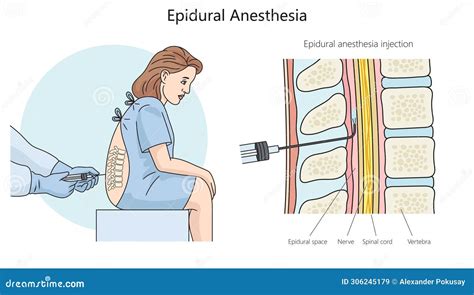
Un'altra tecnica impiegata è l'anestesia spinale, che è abbastanza simile alla peridurale. Essa consiste in una singola iniezione nello spazio subaracnoideo, a livello del terzo o quarto spazio intervertebrale lombare, di una piccola dose di anestetico locale. L'anestetico, diffondendosi nel liquido cerebrospinale, determina, a contatto con le strutture nervose, un certo livello di analgesia. L'effetto del farmaco ha inizio dopo 5-6 minuti e si manifesta attraverso una sensazione di formicolio e di calore agli arti inferiori.
L'analgesia epidurale può essere praticata nella grande maggioranza delle partorienti. Tuttavia, esistono poi delle controindicazioni relative, che vanno esaminate caso per caso. Ad esempio, per quelle donne che hanno subito interventi o traumi alla colonna vertebrale o che presentano patologie, come ernie discali o scoliosi, della colonna vertebrale, è necessaria una valutazione specialistica. Durante la visita, l'anestesista valuterà il singolo caso con l'ausilio della documentazione radiologica ed eventuali relazioni chirurgiche, decidendo se è possibile effettuare l'epidurale oppure no. Anche alcune terapie farmacologiche possono interferire con l'epidurale, e questo aspetto è di fondamentale importanza, soprattutto in relazione a condizioni come il favismo.
ANESTESIA SPINALE (o subaracnoidea): Indicazioni, procedure e vantaggi
Rischi e Complicazioni dell'Analgesia/Anestesia Epidurale nel Parto Vaginale
L'analgesia epidurale, pur offrendo notevoli benefici, non è esente da rischi e complicazioni, specialmente durante il travaglio e il parto vaginale. Comprendere questi aspetti è cruciale per una scelta informata e una gestione clinica appropriata.
Interferenza con il Travaglio e Rischio di Parto Operativo
Un'importante considerazione è che l’analgesia epidurale può interferire con la seconda fase del travaglio. Questa interferenza può, a sua volta, aumentare l’incidenza di parto operativo, che si riferisce all'uso di strumenti come il forcipe o la ventosa ostetrica. L'aumento del ricorso a tali strumenti, a sua volta, incrementa il rischio di emorragia cerebrale e lesioni al neonato, soprattutto a causa di un uso improprio della ventosa ostetrica o del forcipe stesso. Il forcipe e la ventosa, infatti, mettono il bambino a rischio di traumi cranici ed emorragie cerebrali che possono causare lesioni al cervello. Quando la somministrazione di una dose eccessiva di anestetico porta la mamma a perdere la capacità e la volontà di collaborare al parto, si osserva un incremento nell'uso del forcipe e della ventosa, aggravando ulteriormente questi rischi.
Ipotensione Materna e Sofferenza Fetale
L’ipotensione, ossia la pressione eccessivamente bassa, è una complicazione ben nota dell’analgesia epidurale. L’ipotensione materna è considerata un rischio molto grave per il bambino. Questo fenomeno si verifica perché l’epidurale blocca i nervi che regolano la pressione sanguigna, causando un accumulo del sangue del bambino e prevenendo un normale flusso nel corpo. In pratica, le arterie materne si dilatano e si rilassano, rendendo difficile l’immissione di sangue nel bambino. Questi cambiamenti fisiologici conducono a una riduzione del sangue che il cuore della mamma pompa, il che causa una diminuzione del sangue ricco di ossigeno che raggiunge la placenta e, di conseguenza, il bambino. È fondamentale ricordare che il bambino è completamente dipendente dal cuore della mamma che pompa sangue nella placenta, e tutto l’ossigeno e il nutrimento per il cervello e gli altri organi del feto provengono dalla placenta tramite il cordone ombelicale.
Per tutte le donne a cui viene somministrato un anestetico o un analgesico durante il parto, è necessario un monitoraggio fetale continuo. Questo monitoraggio viene effettuato tramite un apparecchio chiamato cardiotocografo, che registra la frequenza cardiaca fetale in risposta alle contrazioni uterine. Attraverso il monitoraggio fetale può essere evidenziata la sofferenza fetale. Le decelerazioni nella frequenza cardiaca possono segnalare sofferenza fetale successiva all’analgesia epidurale.
Squilibrio delle Contrazioni Uterine
Studi scientifici rivelano anche che l’epidurale potrebbe causare uno squilibrio temporaneo a livello delle contrazioni uterine. Si può verificare un incremento temporaneo degli effetti uterotonici, ovvero un utero costantemente contratto, dell’ossitocina, sia naturale che sintetica somministrata dal medico. Questo è comune durante l’uso di analgesici/anestetici e potrebbe poi produrre una contrazione tetanica, che è il tipo più intenso di contrazione. Una contrazione tetanica, persistente e eccessivamente forte, può ridurre l’apporto di ossigeno al bambino e causare bradicardia fetale, ossia una frequenza cardiaca bassa. In effetti, alcuni bambini di mamme a cui viene somministrata l’epidurale sono soggetti a episodi di bradicardia.Inoltre, le contrazioni possono diventare più deboli e meno frequenti dopo la somministrazione dell’epidurale. In tali casi, diventa necessaria un’infusione di ossitocina per produrre contrazioni più intense. Tuttavia, contrazioni uterine troppo intense, ipertoniche o tetaniche, e troppo frequenti, possono a loro volta causare sofferenza fetale dovuta a mancanza di ossigeno. Quando le contrazioni sono eccessivamente intense, l’utero si può anche rompere, una complicanza grave che comporta la rottura di tutti gli strati uterini con conseguente riversamento del feto nell'addome materno e forte emorragia, portando a una grave diminuzione di ossigeno nel feto. L’epidurale viene talvolta utilizzata quando le mamme desiderano avere un parto vaginale successivo a parto cesareo. Un gruppo di ricercatori ha studiato le conseguenze materne e fetali della rottura dell’utero durante i parti vaginali dopo parto cesareo ed ha concluso che un incremento di lesioni al neonato si verifica nei casi in cui passano 18 o più minuti fra l’inizio di decelerazioni prolungate e il parto.
Bradicardia Fetale e Acidemia
La temporanea diminuzione della pressione sanguigna che si verifica con la somministrazione dell’epidurale può anche determinare una diminuzione del pH sanguigno del bambino. Questo fenomeno viene chiamato acidemia, ossia un aumento degli acidi nel sangue, e può verificarsi quando il feto non riceve ossigeno a sufficienza. Fortunatamente, i bambini spesso superano situazioni di mancanza di ossigeno e acidemia senza riportare danni permanenti. Tuttavia, se il bambino viene privato del necessario apporto di ossigeno troppo a lungo, ne può risultare una lesione cerebrale, con conseguenze potenzialmente devastanti a lungo termine.
Complicanze Neurologiche e Effetti Locali
Un pericolo nascosto associato all’uso dell’epidurale è l’interazione con altre medicazioni, come le prostoglandine, usate spesso per ammorbidire il collo dell’utero e iniziare il parto. Può inoltre verificarsi l’iniezione accidentale di soluzione anestetica nel sangue. Questo evento, sebbene raro, può provocare reazioni sistemiche gravi, come convulsioni o svenimenti nella madre.
Un'altra complicanza potenziale è la puntura accidentale della dura madre. Questa si verifica con la peridurale in una percentuale di casi che va dallo 0.5% al 3%. In seguito a ciò, può comparire una cefalea persistente, anche di grave entità, legata alla perdita di liquido cefalo-rachidiano dal foro della puntura. Questa cefalea può persistere per diversi giorni e il trattamento sarà effettuato a giudizio dell’anestesista, e può includere riposo a letto, idratazione e analgesici specifici. Esistono anche complicanze neurologiche centrali o periferiche di diverse entità e gravità, che possono essere anche non reversibili. Tra queste si annoverano deficit motori, areflessia, paralisi e la sindrome della "Cauda Equina", sebbene queste siano molto rare. Le complicanze rare sono sostanzialmente le medesime riferite però allo spazio subaracnoideo, come nel caso dell'anestesia spinale.
Anestesia per Taglio Cesareo: Specificità e Gestione
L'anestesia necessaria per il taglio cesareo presenta delle specificità che la distinguono da quella impiegata per il parto vaginale. In questo contesto, l'anestesia deve essere più forte, poiché il dolore e la stimolazione provocati dall’intervento chirurgico sono intrinsecamente diversi e più intensi rispetto ai dolori del travaglio. Per il travaglio, infatti, vengono somministrate, in genere, delle concentrazioni più diluite di anestetico, con l'obiettivo di evitare un blocco motorio e minimizzare l’interferenza con le fasi di spinta. Durante il parto cesareo, invece, il blocco motorio è non solo accettabile ma spesso necessario al fine di ottenere il rilassamento dei muscoli addominali, facilitando l'intervento chirurgico. Tale effetto si ottiene somministrando una concentrazione più alta di anestetico. Ormai, in tutto il mondo, gran parte dei cesarei viene effettuata in anestesia loco-regionale (spinale o epidurale), mentre l'anestesia generale viene riservata a casi molto particolari.
Cesareo Programmato vs. Emergenza
La scelta della tecnica anestetica varia a seconda che il taglio cesareo sia programmato o d'emergenza. Per un cesareo programmato, la rapidità dell’efficacia dell’anestetico è meno critica, il che permette di ricorrere a varie soluzioni anestetiche. Se il parto cesareo è d’emergenza, ad esempio quando vi è sofferenza fetale acuta, si predilige una tecnica anestetica che garantisca un'azione più veloce. Nel caso di una vera e propria emergenza, il tempo richiesto per anestetizzare e facilitare un parto rapido è un fattore fondamentale per salvaguardare la salute sia della mamma che del feto. In queste situazioni, l’anestesia spinale è spesso preferibile rispetto all’epidurale, in quanto il blocco motorio è più veloce tramite spinale. Tuttavia, se la mamma ha già un catetere epidurale posizionato, l’anestesia completa può essere ottenuta in pochi minuti semplicemente iniettando una dose più concentrata di anestetico attraverso il catetere esistente. Per il taglio cesareo programmato e urgente si utilizza l'anestesia spinale o epidurale tranne nei casi in cui ci siano delle controindicazioni assolute alla tecnica loco-regionale, nel qual caso si ricorre all'anestesia generale.
Gestione dell'Ipotensione e Monitoraggio Fetale
Un'altra considerazione critica è la gestione dell'ipotensione. Se nella madre si verifica un'emorragia improvvisa o se la pressione sanguigna e la circolazione vengono compromesse, non si deve usare l’anestesia locale, in quanto questa causerebbe una dilatazione dei vasi sanguigni, determinando una ulteriore diminuzione di pressione, peggiorando la situazione. Dal momento che l’anestesia, specialmente quella loco-regionale, provoca frequentemente ipotensione nella mamma, e tale ipotensione può provocare una riduzione dell’apporto di ossigeno al feto, si ricorre spesso all’utilizzo di strategie di profilassi. Fra queste sono incluse la somministrazione di ulteriori liquidi per endovena, incrementando così il volume del sangue e quindi la pressione, e la somministrazione di colloidi, soluzioni contenenti particelle che incrementano il volume del sangue. Un'altra misura consiste nel far indossare alla mamma calze comprimenti. Si possono anche somministrare, nella profilassi, farmaci come la fenilefrina e l’efedrina, che sono noti per aumentare la pressione del sangue.
In ordine alle mamme a basso rischio che si sottopongono a un cesareo programmato, la frequenza cardiaca deve essere verificata e documentata prima della somministrazione dell’anestesia. Nel caso di parto cesareo d’emergenza, il monitoraggio fetale della frequenza cardiaca deve essere mantenuto fino alla preparazione addominale. Se si usa un monitor interno, quest’ultimo può essere rimosso alla fine della preparazione addominale. È importante sottolineare che l’introduzione di un campo sterile non necessita l’interruzione del monitoraggio fetale. Infatti, esistono alcuni casi in cui il monitoraggio deve continuare fino alla nascita del bambino, e a tale scopo si possono utilizzare delle sonde sterili per il monitoraggio con Doppler.
ANESTESIA SPINALE (o subaracnoidea): Indicazioni, procedure e vantaggi
Crisi Ipertensive e Ipotensive: Implicazioni Critiche nel Parto
Le crisi ipertensive e ipotensive rappresentano condizioni cliniche gravi che possono avere ripercussioni significative sulla salute della madre e del feto durante il parto. Comprendere la loro definizione, i rischi associati e la gestione è essenziale per la sicurezza ostetrica.
Definizione e Rischi
La crisi ipertensiva viene definita come una pressione sanguigna persistentemente alta o un drammatico rialzo di una pressione sanguigna leggermente alta. Al contrario, la crisi ipotensiva viene definita come una pressione sanguigna persistentemente bassa o un drammatico abbassamento di una pressione sanguigna molto alta a livelli normali. In entrambi i casi, il bambino può subire lesioni gravi durante queste crisi a causa di una riduzione critica del flusso di sangue ossigenato.
Gestione della Pressione Sanguigna e Team Multidisciplinare
Durante una crisi ipertensiva, la pressione sanguigna deve essere abbassata in modo sicuro, ma con cautela. La pressione sanguigna non deve subire un calo maggiore del 25-30% nei primi 60 minuti e non deve subire un calo totale di oltre 150/90 mmHg. Una riduzione troppo veloce o drastica può avere conseguenze sconvenienti sia per la mamma che per il neonato. Tra tali conseguenze sono incluse la sofferenza fetale, causata da una ulteriore riduzione del flusso sanguigno alla placenta, e la possibilità di un miocardio o infarto cerebrale materno, ovvero la cessazione del flusso sanguigno nei vasi del cuore o del cervello che può causare infarto o ictus.
Durante una crisi, la madre deve essere ricoverata in una struttura sotto la direzione di uno staff di medici esperti nel gestire pazienti con condizioni critiche. Questo team include anestesisti e rianimatori, specialisti in ostetricia e ginecologia, neonatologi ed infermieri capaci a gestire casi critici. Il monitoraggio fetale costante è fondamentale e, spesso, in queste circostanze, non si può prolungare la gravidanza anche se non ancora a termine, a causa dei rischi imminenti. Le decisioni da prendere in merito al parto devono tenere conto dei rischi di prematurità e di quelli materni, e molto spesso si ricorre al parto cesareo. Il parto vaginale potrebbe, in teoria, essere meno pericoloso per la pressione sanguigna e la circolazione materna. Tuttavia, potrebbe essere preferibile ricorrere al parto cesareo soprattutto se il bambino si presenta in una posizione sfavorevole o in caso di deterioramento rapido delle condizioni. Un funzionamento alterato della placenta, soprattutto se abbinata alla prematurità della gravidanza, spesso risulta nel fatto che il bambino non tollera a lungo il travaglio, rendendo necessaria un'emergenza parto cesareo in circostanze potenzialmente meno controllate.
Il Favismo (Deficit di G6PD): Una Condizione da Considerare nella Gestione del Dolore
Il favismo, o deficit di Glucosio-6-fosfato deidrogenasi (G6PD), è una condizione genetica ereditaria che condiziona la vita di oltre 400 milioni di persone nel mondo. Questo deficit enzimatico rende i globuli rossi particolarmente vulnerabili allo stress ossidativo, che può essere innescato da particolari condizioni. La più nota di queste è l’ingestione di fave (Vicia faba), da qui appunto il nome di favismo, ma anche di altri legumi come piselli, lupini e arachidi. Tutti questi alimenti, e molte altre sostanze, scatenano un processo di ossidazione che può essere letale per i globuli rossi, causando emolisi acuta, ovvero la loro distruzione massiva.
Farmaci e Sostanze a Rischio per i Pazienti Favici
I pazienti affetti da favismo imparano presto a evitare non solo specifici alimenti ma anche una innumerevole serie di farmaci, che oggi sono inseriti in un database istituito dall’attività di farmacovigilanza. La lista dell’AIFA (Agenzia Italiana del Farmaco) è piuttosto corposa e include farmaci di largo consumo, anche analgesici, che sono centrali nella gestione del dolore. Tra questi, si citano specificamente l’acido acetilsalicilico e, seppur in alcuni casi e con cautela, il paracetamolo. Anche antibiotici come sulfonammidi e chinolonici, e antimalarici quali primachina, chinidina e chinina, sono problematici per questi pazienti.
Eppure, spesso non viene menzionato il variopinto mondo dei fitoterapici, che possono rappresentare un rischio altrettanto significativo. Ad esempio, la tradizionale menta (Mentha piperita) è da evitare, poiché il G6PD è essenziale nell’eliminazione del mentolo. Lo stesso vale per tutti i vegetali fonti di salicilati, come Salix alba (salice bianco), Spirea ulmaria (olmaria) e Viola tricolor (viola del pensiero), le cui sostanze attive possono indurre emolisi in soggetti G6PD-deficienti.
Rischio Transdermico e Implicazioni per l'Anestesia e Analgesia
Parlando di favismo, non è solo ciò che viene ingerito a rappresentare un rischio per l’incolumità del paziente. Persino ciò che viene applicato sulla cute può essere pericoloso, in quanto il solo assorbimento transdermico in alcuni casi può scatenare attacchi emolitici anche gravi. Un caso emblematico è l’Henné nero (Indigofera tinctoria) e l’Henné rosso egiziano (Lawsone inermis), ampiamente sfruttati per la colorazione dei capelli e nella creazione di pseudo-tatuaggi. Diversi lavori in letteratura hanno mostrato che in persone con enzimopenia G6PD possono scatenare emolisi eccessiva.
La presenza di favismo non è una controindicazione diretta all'esecuzione dell'anestesia epidurale in sé, poiché gli anestetici locali utilizzati per questa tecnica (es. bupivacaina, ropivacaina) non sono tipicamente associati a rischio di emolisi in pazienti con deficit di G6PD. Tuttavia, la condizione di favismo introduce una complessità significativa nella gestione complessiva del dolore durante il travaglio e il parto, e anche nella fase post-operatoria, qualora l'epidurale sia stata impiegata per un cesareo.Il punto cruciale è che i pazienti con favismo hanno un elenco ristretto di farmaci che possono assumere in sicurezza. Sebbene l'anestetico locale epidurale sia generalmente sicuro, è fondamentale considerare tutti gli altri farmaci che potrebbero essere necessari in concomitanza. Questo include analgesici sistemici (come quelli che potrebbero essere usati per integrare l'epidurale o per il dolore post-parto), antipiretici in caso di febbre, o altri farmaci per gestire complicanze. La limitazione nell'uso di comuni analgesici, come l'acido acetilsalicilico e potenzialmente il paracetamolo in dosi elevate, significa che le opzioni terapeutiche sono ridotte. Questo richiede un'attenta pianificazione pre-parto con l'anestesista e l'ostetrico per identificare protocolli di gestione del dolore alternativi e sicuri, evitando qualsiasi sostanza scatenante. La conoscenza del favismo diventa quindi un fattore determinante nella scelta del regime analgesico più appropriato e nella prevenzione di complicanze emolitiche che potrebbero mettere a rischio sia la madre che, indirettamente, il feto.
ANESTESIA SPINALE (o subaracnoidea): Indicazioni, procedure e vantaggi
Il Consenso Informato e la Tutela del Paziente: Evitare la Negligenza Medica
Il processo decisionale in merito all'analgesia o all'anestesia durante il parto deve essere supportato da un consenso informato completo e trasparente. Alle donne, invece, spesso non viene richiesto il consenso informato durante il travaglio e il parto in modo adeguato. È un diritto fondamentale del paziente essere pienamente informato sui rischi, i benefici e le alternative a qualsiasi procedura medica proposta.
Importanza dell'Informazione e Rischio di Tossicità
Anche solo il leggere il foglietto informativo del farmaco usato per l’epidurale potrebbe far ripensare la madre riguardo alle opzioni per la gestione del dolore durante il travaglio ed il parto. Su questo foglietto viene dichiarato esplicitamente che gli anestetici locali attraversano rapidamente la placenta e che, se usati con epidurale, si possono verificare vari stadi di tossicità materna, fetale e neonatale. Questi rischi, seppur rari, devono essere discussi apertamente e compresi dalla paziente.
Negligenza Medica e Diritto al Risarcimento
Il mancato consenso informato della madre sui rischi e i benefici di misure alternative all’epidurale costituisce un atto di negligenza medica. Questo si verifica quando al paziente non vengono fornite tutte le informazioni necessarie per prendere una decisione autonoma e consapevole. Allo stesso modo, errori ed omissioni nel somministrare i farmaci e nel monitorare la mamma e il bambino, nonché la mancanza di personale abilitato a gestire le emergenze, costituiscono altrettanto atti di negligenza. Tali negligenze possono avere conseguenze gravi e, purtroppo, irreversibili per la salute della madre o del neonato.

I Diritti del Paziente e l'Assistenza Legale
È un diritto imprescindibile del paziente e dei suoi familiari cercare giustizia e risarcimento in caso di lesioni subite a causa di malasanità. Se il tuo bambino ha subito lesioni durante il parto causate da malasanità, è consigliabile rivolgersi al più presto a un avvocato specializzato in negligenza medica. Avvocati specializzati in lesioni subite dal neonato a causa di errori del personale medico durante la gravidanza, il travaglio o il parto, possono, con l’ausilio di uno staff di medici neonatologi e ginecologi, valutare se la persona lesa ed i suoi familiari potranno aver diritto a un risarcimento dei danni. È importante sapere che, in molti casi, tutta la procedura non ha alcun costo iniziale per il paziente, rendendo accessibile la ricerca di giustizia. Puoi ritirare il tuo consenso in qualsiasi momento, e hai anche il diritto di aggiornare i tuoi dati, il diritto all'oblio, e hai il diritto di limitare il trattamento e il trasferimento dei tuoi dati. Hai anche il diritto di sporgere reclamo alle autorità competenti, se pensi che il trattamento dei tuoi dati violi la legge. L'amministratore dei dati personali è Docplanner Italy srl, Piazzale delle Belle Arti n. 2, CAP 00196, Roma, Partita IVA e Codice Fiscale 09244850963. Questo sito utilizza cookie tecnici e analytics, necessari al suo funzionamento, per i quali non è richiesto il consenso. Per alcuni servizi aggiuntivi, le terze parti fornitrici, dettagliatamente sotto individuate, possono utilizzare cookies tecnici, analytics e di profilazione. Per saperne di più consulta la PRIVACY POLICY. Per proseguire nella navigazione devi effettuare la scelta sui cookie di terze parti dei quali eventualmente accetti l’utilizzo. Chiudendo il banner attraverso la X in alto a destra rifiuti tutti i cookie di terze parti. Queste informazioni, sebbene relative alla gestione dei dati personali e dei cookie, sottolineano il principio più ampio della tutela dei diritti del cittadino e della necessità di un consenso consapevole in ogni ambito, inclusa la sfera medica.
I riferimenti scientifici come Abrão KC, Francisco RP, Miyadahira S, et al. su "Elevation of uterine basal tone and fetal heart rate abnormalities after labor analgesia: a randomized controlled trial", Thorp JA, Breedlove G. su "Epidural analgesia in labor: an evaluation of risks and benefits", e Lieberman E. su "No free lunch on labor day. J Nurse Midwifery", John MD Philip; James M. Alexander, MD; Shiv K. Sharma, MD; Kenneth J. Leveno, MD; Donald D. Mayberry LJ, Clemmens D, De A. su "Epidural analgesia side effects, co-interventions, and care of women during childbirth: a systematic review", Ledin Eriksson S, Gentele C, Olofsson CH. su "PCEA compared to continuous epidural infusion in an ultra-low-dose regimen for labor pain relief: a randomized study", van der Vyver M, Halpern S, Joseph G. su "Patient-controlled epidural analgesia versus continuous infusion for labour analgesia: a meta-analysis", Lim Y, Ocampo CE, Supandji M, et al. su "A randomized controlled trial of three patient-controlled epidural analgesia regimens for labor", Halpern SH, Carvalho B. su "Patient-controlled epidural analgesia for labor", Vallejo MC, Mandell GL, Sabo DP, Ramanathan S. su "Postdural puncture headache: a randomized comparison of five spinal needles in obstetric patients", Paech M, Banks S, Gurrin L. su "An audit of accidental dural puncture during epidural insertion of a Tuohy needle in obstetric patients", Rigler ML, Drasner K, Krejcie TC, et al. su "Cauda equina syndrome after continuous spinal anesthesia", Tao W, Nguyen AP, Ogunnaike BO, Craig MG. su "Use of a 23-gauge continuous spinal catheter for labor analgesia: a case series", Simmons SW, Taghizadeh N, Dennis AT, et al. su "Combined spinal-epidural versus epidural analgesia in labour", e Cappellini MD, Fiorelli G. per Lancet sul favismo, evidenziano la vasta letteratura e la costante ricerca scientifica dedicata all'ottimizzazione e alla sicurezza dell'analgesia ostetrica e alla comprensione di condizioni mediche specifiche.
tags: #anestesia #epidurale #sconsigliata #per #favismo