L’adattamento alla vita extrauterina rappresenta una delle sfide fisiologiche più complesse e affascinanti che l’essere umano affronta nel corso della propria esistenza. Nel primo minuto di vita, il rispetto della normotermia e il raggiungimento, da parte del neonato, di una valida respirazione spontanea sono gli aspetti fondamentali che favoriscono un ottimale passaggio dalla vita fetale a quella neonatale.
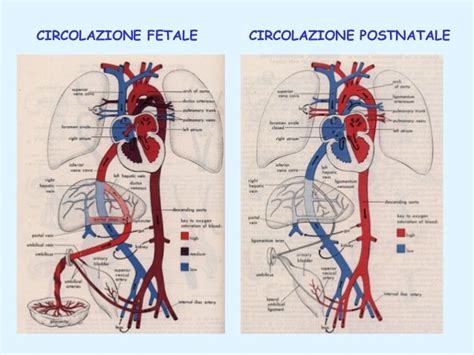
La transizione fisiologica: dalla placenta ai polmoni
Il feto vive in un ambiente liquido e scambia i gas tramite la placenta. Durante la gravidanza, il feto non utilizza i propri polmoni per respirare, ma riceve ossigeno attraverso la placenta tramite il cordone ombelicale. Quando la madre inspira, il suo sangue si arricchisce di ossigeno, che viene trasportato al feto mediante un complesso sistema di vasi sanguigni placentari. Contemporaneamente, il feto espelle anidride carbonica che passa alla madre per essere eliminata attraverso l’espirazione materna.
Intorno alla 32ª settimana di gestazione, sebbene non completamente maturi, i polmoni consentono al feto di esercitare movimenti respiratori toracici, preparandosi alla respirazione autonoma. Immediatamente dopo la nascita, il primo respiro segna l’apertura degli alveoli polmonari allo scambio gassoso necessario per l’ossigenazione del sangue. Successivamente al riempimento degli alveoli di aria, i vasi sanguigni polmonari iniziano a dilatarsi, il sangue così raggiunge gli alveoli e il neonato inizia ad utilizzare i polmoni al posto della placenta per gli scambi gassosi - l’ossigeno viene introdotto e l’anidride carbonica viene eliminata - e si ha, inoltre, la chiusura funzionale del dotto di Botallo. La maggior parte dei neonati compie il primo respiro entro 20 secondi dalla nascita e sviluppa un ritmo respiratorio regolare entro 90 secondi.
Anatomia e controllo del sistema respiratorio
Il raggiungimento delle funzioni principali passa attraverso fasi specifiche e coordinate: la ventilazione, lo spostamento dell’aria dall’esterno della superficie di scambio; la diffusione, lo scambio di gas vero e proprio tra aria e sangue; la perfusione, la distribuzione del sangue all’interno del polmone; e il trasporto dei gas, l’insieme dei meccanismi con cui l’ossigeno viene portato ai tessuti e l’anidride carbonica viene portata dai tessuti al polmone.
La ventilazione è sotto controllo dei centri nervosi, detti centri respiratori, localizzati nel sistema nervoso centrale, che regolano la profondità e la ritmicità del respiro in condizioni normali di riposo. La struttura principale deputata al controllo del ritmo respiratorio spontaneo è il centro respiratorio bulbare. Cranialmente a questo sono disposti altri due raggruppamenti neuronali (centro pneumotassico e centro apneustico) che regolano l’attività del centro bulbare sulla base delle informazioni fornite dalle strutture recettoriali periferiche.
Gli orifizi delle coane nasali e il cavo orale rappresentano le vie attraverso le quali l’aria raggiunge l’apparato respiratorio. Le coane nasali sono in parte occupate dai turbinati, che riscaldano ed umidificano l’aria inspirata. La trachea è costituita da un condotto cilindrico che si estende dalla laringe sino all'altezza della IV-V vertebra toracica, dove si biforca nei due bronchi principali. La mucosa tracheale è rivestita da epitelio cilindrico ciliato pseudostratificato, che ha la funzione di far progredire il muco verso la glottide, svolge un compito protettivo di barriera e partecipa ai processi riparativi.
Sviluppo polmonare e surfattante
Il polmone umano, nato come una piccola estroflessione dell’intestino primitivo durante le prime settimane di gestazione, cresce fino a formare nell’età adulta una superficie di scambio di circa 70-100 m². Il surfattante è una sostanza che riveste il versante aereo della membrana alveolo-capillare. I pneumociti di tipo II, che si differenziano verso la 22a settimana di età gestazionale, sono le cellule deputate alla sintesi e all’immagazzinamento del surfattante sotto forma di corpi lamellari. Secondo recenti studi, il surfattante avrebbe anche una funzione di difesa di fronte agli agenti infettivi, riducendo l’adesività dei batteri e facilitandone la fagocitosi da parte dei macrofagi.
Alla fine del periodo canalicolare, in caso di parto prematuro, il polmone è già in grado di sostenere lo scambio dei gas, anche se la sua funzionalità è ancora precaria, soprattutto per l’insufficiente sintesi di surfattante. La formazione degli alveoli è realizzata con la suddivisione dei sacculi in subunità in modo da aumentare notevolmente la superficie di scambio, un processo che continua fino a 18-24 mesi di vita e che porterà alla formazione di un numero finale di alveoli di circa 200-300 milioni.
Patofisiologia dell'ipossia e rianimazione neonatale
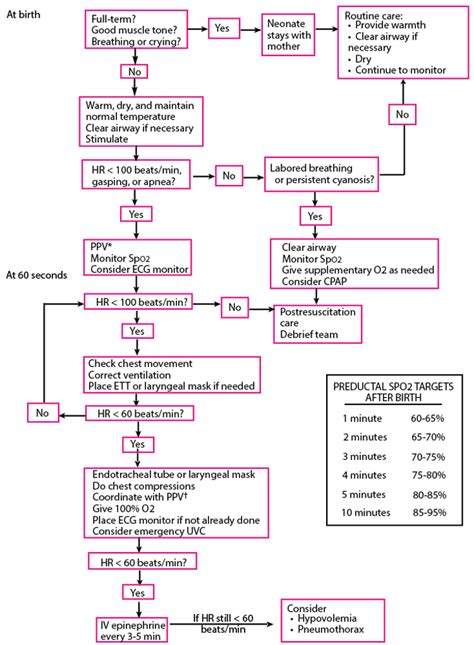
Alla nascita, però, la respirazione spontanea può essere inibita per diverse cause come farmaci, che sopprimono l’attività respiratoria e somministrati alla madre attraversano la placenta raggiungendo il feto, grave prematutità, ipossia e acidosi per compromissione della circolazione fetale. I processi fisiopatologici conseguenti all’ipossia sono stati descritti da vari studi come quello di Dawes. Dopo lo stimolo ipossico/asfittico si evidenzia una successione di eventi in rapporto alla durata dello stimolo stesso. Durante l’apnea primaria, stimoli come asciugare o massaggiare, porteranno a ripresa della respirazione, mentre durante l’apnea secondaria, le stimolazioni tattili non saranno più sufficienti, ma sarà necessaria utilizzare la ventilazione assistita.
In presenza di una inadeguata transizione secondaria a qualsiasi evento, come l’asfissia, aspirazione di meconio, polmonite o prematurità estrema, i polmoni potrebbero non garantire un adeguato scambio di gas. L’obiettivo della rianimazione è di rimuovere il liquido dai polmoni e mantenere la pervietà delle vie aeree, mantenere un adeguato apporto di ossigeno, mantenere un’adeguata perfusione cardiocircolatoria e polmonare ed evitare la dispersione di calore mantenendo un ambiente termo neutrale.
How to: Intubazione di emergenza neonaale | Centro NINA
Per tutti i neonati, le valutazioni iniziali consistono nell’evitare la dispersione di calore. A tal fine il neonato deve essere posto sotto la fonte di calore radiante dell’isola neonatale, deve essere asciugato con panni caldi e deve essere tenuto al caldo. La dispersione di calore e quindi un abbassamento della temperatura corporea (ipotermia) del neonato determina un elevato consumo di ossigeno con conseguente distress respiratorio. Il neonato deve essere posto correttamente nella posizione più adatta per la respirazione, privilegiando il dorso o il fianco. In caso di necessità, l'aspirazione delicata delle secrezioni, prima la bocca e poi il naso, deve avvenire senza aspirare vigorosamente o in profondità, per evitare la stimolazione vagale del faringe posteriore.
Monitoraggio e assistenza clinica
Alla nascita viene assegnato il punteggio di Apgar. L’idea del punteggio di valutazione per i neonati venne alla dr.ssa Virginia Apgar una mattina del 1949, mentre sedeva davanti a una tazza di caffè fumante con il cervello in cerca di un diversivo dal lavoro di routine. Per quanto riguarda il supporto respiratorio, se l’attività respiratoria spontanea è valida e la frequenza cardiaca è superiore a 100 battiti al minuto, ma è presente cianosi centrale, si dovrà posizionare un pulsossimetro alla mano destra ed eventualmente somministrare ossigeno supplementare. L'ossigeno va somministrato con un flusso di circa 5-7 L/min e deve essere umidificato e riscaldato. La cianosi centrale non va confusa con l’acrocianosi, che è una cianosi periferica dovuta a vasocostrizione periferica spesso indotta dal freddo.
È fondamentale che in sala parto siano presenti figure multiprofessionali e multidisciplinari esperte e preparate, organizzate in team, che sappiano comunicare tra loro, mantenere la calma ed eseguire diverse procedure, anche complesse, in un tempo molto limitato. Nei neonati depressi dal punto di vista respiratorio, la misura più importante da mettere in atto è la ventilazione a pressione positiva, che nella maggior parte dei casi porta, in genere, ad un miglioramento dell’attività del cuore e della sua frequenza. E’ bene ricordare, inoltre, che l’aspirazione endotracheale di routine per neonati sia vigorosi che non vigorosi in caso di liquido tinto di meconio non è più raccomandata.
Funzioni ematologiche e immunologiche correlate
Il passaggio dall'emoglobina fetale a quella adulta inizia prima della nascita; al momento del parto, la sede di produzione dell'eritropoietina cambia dal fegato alle più sensibili cellule peritubulari del rene. Il brusco aumento della pressione parziale di ossigeno determina una caduta dei livelli sierici di eritropoietina e la produzione di globuli rossi si riduce sensibilmente nel periodo che va dalla nascita a circa 6-8 settimane di vita, causando un'anemia fisiologica.
Parallelamente, la funzione immunitaria fetale si sviluppa durante tutta la gestazione. La maggior parte dei meccanismi immunitari non è completamente funzionale anche nei neonati a termine. Alla nascita, l'ultrastruttura dei neutrofili è normale, ma nella maggior parte dei neonati, la chemiotassi dei neutrofili e dei monociti è ridotta a causa di un'anomalia intrinseca della locomozione cellulare. Il trasferimento passivo dell'immunità materna per via transplacentare di IgG e IgA secretorie e i fattori antimicrobici presenti nel latte materno compensano l'immaturità del sistema immunitario del neonato e conferiscono immunità a molti batteri e virus.
Fattori di rischio e strategie preventive
Il lavoro di équipe e la collaborazione fra ostetrica, ginecologo e neonatologo sono essenziali soprattutto nel momento in cui si prevede la nascita di un neonato a rischio. Molti fattori includono un aumentato rischio di mortalità e di morbilità neonatale, associati alla necessità di rianimazione, tra cui: tracciato cardiotocografico non rassicurante, distocia di spalla, rottura prematura delle membrane, liquido amniotico tinto di meconio, corionamnionite, infezioni materne, parto prematuro o ritardo di crescita fetale.
Un'ulteriore strategia fondamentale è il ritardato clampaggio del cordone ombelicale, possibilmente dopo almeno 1 minuto di vita. Nei neonati pretermine si è osservata una riduzione degli eventi di emorragia intraventricolare, enterocolite necrotizzante e necessità di trasfusioni di sangue. Inoltre, è necessario posizionare quanto prima il neonato prematuro o patologico nell’incubatrice a doppia parete riscaldata e umidificata per lo spostamento dalla sala parto in reparto, valutando l'opportunità di eseguire l'assistenza sin dal primo momento in modalità DRICU (Delivery Room Intensive Care Unit).
tags: #adattamento #respiratorio #neonato