L'universo della gravidanza è un viaggio complesso, intriso di aspettative e, talvolta, di incertezze. Tra i fattori cruciali che possono influenzare il percorso materno-fetale, il fattore Rh riveste un'importanza significativa, soprattutto per le madri con gruppo sanguigno Rh negativo. La mancata somministrazione dell'immunoprofilassi anti-D in situazioni specifiche, come dopo un aborto spontaneo, può comportare rischi seri per le gravidanze future, rendendo essenziale una comprensione approfondita di questo meccanismo biologico e delle pratiche preventive.
Il Fattore Rh: Una Proteina Che Definisce La Compatibilità Sanguigna
Il fattore Rh è una specifica proteina che si trova sulla superficie dei globuli rossi di alcune persone. Chi possiede questa proteina è definito Rh-positivo, mentre chi ne è privo è Rh-negativo. È importante sottolineare che essere Rh-positivo o Rh-negativo non influisce sul proprio stato di salute generale; si tratta di una caratteristica genetica immutabile che accompagna l'individuo per tutta la vita. Tuttavia, questa distinzione diventa di fondamentale importanza nel contesto della gravidanza, poiché può influenzare profondamente la salute del feto.
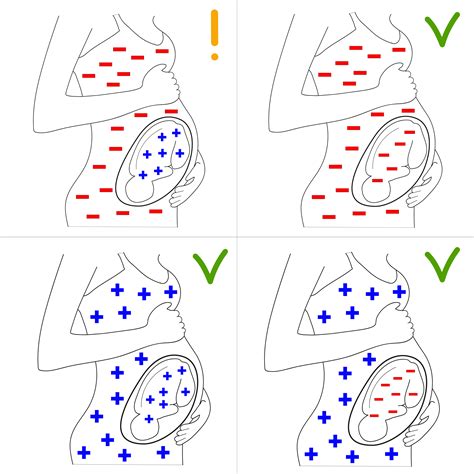
L'incompatibilità Rh si manifesta esclusivamente in una situazione ben definita: quando la madre è Rh-negativa e il bambino è Rh-positivo. Non si verifica alcuna incompatibilità se la madre è Rh-positiva e il bambino è Rh-negativo, né se entrambi i genitori sono Rh-negativi. Di conseguenza, l'unico scenario affinché sia possibile l'incompatibilità Rh è che la madre sia Rh-negativa, il padre del bambino sia Rh-positivo, e di conseguenza, il bambino stesso erediti il fattore Rh-positivo dal padre. Questo quadro genetico, pur non essendo di per sé un problema immediato, pone le basi per potenziali complicazioni future se non adeguatamente gestito.
Meccanismo Dell'Incompatibilità Rh e Della Sensibilizzazione Materna
L'incompatibilità Rh in sé non rappresenta un problema intrinseco. Diventa una preoccupazione medica rilevante nel momento in cui il sangue Rh-positivo del bambino entra in contatto con il sangue Rh-negativo della madre. Contrariamente a quanto molti possano credere, un mescolamento tra il sangue materno e quello fetale, seppur in piccole quantità, avviene spesso durante vari eventi legati alla gravidanza e al parto.
Questo contatto sanguigno può verificarsi in diverse circostanze cruciali. Il momento più comune è durante il parto, ma può accadere anche in seguito a un aborto spontaneo o a un aborto indotto. Altre situazioni che possono provocare il mescolamento includono traumi addominali subiti durante la gravidanza, procedure diagnostiche invasive come l'amniocentesi, la villocentesi o la funicolocentesi, oppure eventi particolari quali perdite di sangue in gravidanza, minacce di aborto e manovre ostetriche per la versione cefalica del feto. In sostanza, ogni qualvolta si verifica un'interruzione della barriera placentare o un evento che consente il passaggio di globuli rossi fetali nel circolo materno, sussiste il rischio di sensibilizzazione.
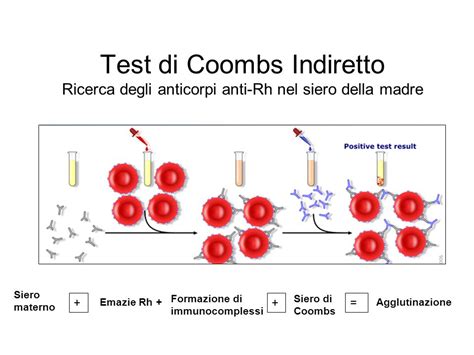
Quando il sangue Rh-positivo del bambino entra nel sangue Rh-negativo della madre, il sistema immunitario materno percepisce i globuli rossi fetali come "estranei" e reagisce negativamente. Questa reazione consiste nella produzione di specifiche proteine, chiamate anticorpi Rh (o anticorpi anti-D), che sono destinate a combattere e distruggere le cellule ematiche Rh-positive del bambino.
Generalmente, l'incompatibilità Rh non è considerata pericolosa durante la prima gravidanza. Questo perché, nella maggior parte dei casi, il sistema immunitario materno sviluppa gli anticorpi solo dopo il parto del primo figlio Rh-positivo o in occasione di un evento sensibilizzante precoce come un aborto spontaneo. Tuttavia, la presenza di questi anticorpi Rh, una volta formati, può diventare estremamente dannosa per una seconda gravidanza o per gravidanze successive, soprattutto se il feto è nuovamente Rh-positivo. Gli anticorpi, una volta prodotti, possono infatti attraversare la placenta e attaccare i globuli rossi del nuovo feto, distruggendoli e provocando gravi complicanze.
L'Aborto Spontaneo Come Evento Sensibilizzante
L'aborto spontaneo, anche se precoce, costituisce un potenziale evento sensibilizzante che richiede un'attenzione particolare in presenza di incompatibilità Rh. Molte donne si interrogano sulla necessità della profilassi in caso di aborti molto precoci, come quelli alla quinta settimana di gestazione. L'opinione tra gli specialisti può variare leggermente riguardo l'epoca gestazionale minima in cui il feto ha sviluppato un sistema circolatorio proprio, ma la prassi comune è di non rischiare e di somministrare l'immunoprofilassi anti-D in ogni caso di aborto spontaneo, proprio per prevenire la sensibilizzazione.
Ci sono state segnalazioni di donne con gruppo sanguigno Rh negativo che hanno abortito, ad esempio, a 5 settimane + 5 giorni e alle quali non è stata praticata la puntura in ospedale, con la motivazione che la gravidanza si era interrotta troppo presto. Tuttavia, il rischio di un contatto tra il sangue materno e quello del feto è sempre presente, sebbene diventi più probabile con lo sviluppo del sistema circolatorio fetale. Anche in assenza di un embrione visibile, come nel caso di un uovo chiaro, la profilassi viene talvolta effettuata per precauzione.
L'esperienza di chi ha vissuto un aborto spontaneo e solo in seguito ha scoperto l'importanza dell'iniezione entro le 72 ore, sottolinea la necessità di una maggiore informazione e di una condotta medica standardizzata. Diverse donne hanno riferito di aver avuto aborti spontanei a 6, 8 o 11 settimane, con e senza raschiamento, e di aver sempre ricevuto la puntura dopo ogni aborto, spesso ricordandosi di chiederla attivamente anche due giorni dopo l'evento. Questo evidenzia sia la proattività di alcune pazienti sia la potenziale disomogeneità nella gestione clinica. La consapevolezza che il conflitto Rh si verifica nel momento in cui l'embrione ha sviluppato un suo sistema circolatorio porta alcuni medici a valutare caso per caso, ma la tendenza generale è verso la profilassi per evitare qualsiasi rischio.
La Malattia Emolitica Del Feto e Del Neonato: Le Conseguenze Della Sensibilizzazione
Una volta che il sistema immunitario della madre Rh-negativa è stato sensibilizzato, la presenza di anticorpi Rh può avere conseguenze devastanti per le gravidanze successive con feti Rh-positivi. Gli anticorpi materni, attraversando la placenta, attaccano e distruggono i globuli rossi del feto. Questa condizione è conosciuta come malattia emolitica del feto e del neonato (MEN).
Le conseguenze della distruzione dei globuli rossi fetali possono essere molteplici e di gravità variabile. La più comune è l'anemia, una condizione in cui il feto non dispone di sufficienti globuli rossi sani per trasportare l'ossigeno. Nei casi più gravi, l'anemia può portare a:
- Ittero: un eccessivo accumulo di bilirubina, un prodotto di scarto della distruzione dei globuli rossi, che può tingere la pelle e gli occhi di giallo. Un ittero grave non trattato può causare danni cerebrali.
- Lesioni cerebrali: dovute all'anemia severa e all'ittero non controllato, che possono compromettere lo sviluppo neurologico del feto.
- Morte prima del parto (aborto spontaneo o morte intrauterina): Nei casi più estremi, l'anemia fetale può essere così grave da non essere compatibile con la vita.
È fondamentale comprendere che la gravità dei problemi per il feto aumenta con il numero di gravidanze in cui si verifica incompatibilità Rh, poiché maggiore è il numero di gravidanze sensibilizzanti, maggiore è la quantità di anticorpi Rh prodotti dal corpo materno. Ciò significa che ogni evento sensibilizzante, come un aborto spontaneo non seguito da profilassi, può rendere più problematiche le gravidanze successive, aumentando il rischio di complicanze severe per i futuri bambini Rh-positivi.
L'Immunoprofilassi Anti-D: Un'Arma Preventiva Fondamentale
Fortunatamente, l'incompatibilità Rh è una condizione prevenibile grazie all'introduzione dell'immunoprofilassi anti-D. Questa iniezione è a base di immunoglobuline Rho(D), una preparazione ottenuta da plasma umano che contiene anticorpi anti-D. Il meccanismo d'azione è semplice ma efficace: le immunoglobuline anti-D, una volta iniettate nella madre Rh-negativa, si legano ai globuli rossi Rh-positivi del feto che sono eventualmente entrati nel circolo materno. Questo "camuffamento" impedisce al sistema immunitario della madre di riconoscere i globuli rossi fetali come estranei e, di conseguenza, di produrre i propri anticorpi. In questo modo, l'iniezione rende l'organismo materno meno propenso a reagire al sangue Rh-positivo del bambino, riducendo drasticamente la probabilità di sviluppare gli anticorpi Rh che possono danneggiare il feto in gravidanze future.
La profilassi con immunoglobuline anti-D viene offerta di routine a tutte le donne in gravidanza Rh(D) negative non sensibilizzate. Il protocollo standard prevede una prima somministrazione a circa 28 settimane di gestazione, seguita da una seconda iniezione entro 72 ore dal parto, qualora il neonato risulti Rh-positivo. L'iniezione viene praticata per via intramuscolare, solitamente sulla spalla. Questo approccio a due fasi è progettato per coprire sia il rischio di sensibilizzazione durante l'ultimo trimestre di gravidanza, sia quello, più frequente, che si verifica al momento del parto, quando il mescolamento di sangue materno e fetale è più cospicuo.
È cruciale estendere la profilassi anche a tutti gli eventi che possono causare un passaggio di globuli rossi fetali nel circolo materno, come gli aborti spontanei o indotti, le procedure diagnostiche invasive (amniocentesi, villocentesi, funicolocentesi), le perdite di sangue in gravidanza, i traumi addominali, le minacce di aborto e le manovre ostetriche. In ognuna di queste circostanze, l'immunoprofilassi anti-D rappresenta un intervento salvavita, prevenendo la sensibilizzazione materna e proteggendo la salute delle future gravidanze.

Tempistiche Cruciali Per L'Efficacia Della Profilassi
L'efficacia dell'immunoprofilassi anti-D è strettamente legata alla tempestività della sua somministrazione. La finestra temporale considerata ottimale per l'iniezione dopo un evento sensibilizzante, come un aborto spontaneo o il parto, è entro le 72 ore. Questo intervallo di tempo è critico perché consente alle immunoglobuline di agire prima che il sistema immunitario materno abbia il tempo di avviare una risposta immunitaria e produrre i propri anticorpi anti-D.
Tuttavia, è importante notare che l'efficacia non si annulla immediatamente dopo le 72 ore. Recenti studi e l'esperienza clinica hanno dimostrato che l'immunoprofilassi può ancora avere efficacia fino a 10 giorni dall'evento sensibilizzante, e secondo alcuni pareri specialistici, addirittura fino a 28 giorni dopo. Ad esempio, nel caso di una profilassi somministrata a 96 ore dal parto anziché entro le 72 ore, gli specialisti invitano all'ottimismo, poiché l'efficacia può essere mantenuta. Per avere la certezza che l'immunoprofilassi sia stata efficace, viene raccomandato di eseguire un prelievo per il test di Coombs indiretto a circa 6 mesi di distanza dall'evento o dal parto. Questo test è in grado di rilevare l'eventuale presenza di anticorpi materni contro i globuli rossi Rh-positivi, fornendo una conferma della prevenuta sensibilizzazione.
L'informazione e la tempestività sono spesso un problema, come dimostrano alcune esperienze personali, dove la consapevolezza della necessità della puntura e del limite delle 72 ore è arrivata mesi dopo un aborto. Queste situazioni mettono in luce la vitale importanza di una comunicazione chiara e immediata da parte del personale medico riguardo a tutte le procedure post-aborto o post-parto per le donne Rh-negative.
Eventi Che Richiedono Immunoprofilassi Oltre Il Parto E L'Aborto
La sensibilizzazione materna al fattore Rh non è un rischio esclusivo del parto o dell'aborto spontaneo. Esistono numerosi altri eventi, sia di routine che imprevisti, che possono provocare il passaggio di sangue fetale nel circolo materno e, di conseguenza, richiedere l'immunoprofilassi anti-D per prevenire la formazione di anticorpi. Questi eventi includono:
- Procedure invasive di diagnosi prenatale: L'amniocentesi, la villocentesi e la funicolocentesi sono test che comportano il prelievo di campioni dal sacco amniotico, dai villi coriali o dal cordone ombelicale. Sebbene siano eseguite con grande cautela, queste procedure possono occasionalmente causare un piccolo sanguinamento e un mescolamento di sangue materno e fetale. Per questo motivo, l'immunoprofilassi è raccomandata dopo tali interventi nelle madri Rh-negative.
- Perdite di sangue in gravidanza: Qualsiasi episodio di sanguinamento vaginale durante la gravidanza, anche se lieve, può indicare un potenziale contatto tra i due circoli sanguigni. È fondamentale che ogni perdita ematica venga valutata da un medico e che, se la madre è Rh-negativa, si consideri la somministrazione della profilassi.
- Traumi addominali: Incidenti, cadute o qualsiasi trauma diretto all'addome della gestante possono causare distacco placentare o altre lesioni che favoriscono il passaggio di globuli rossi fetali nel sangue materno. La valutazione medica immediata e l'immunoprofilassi sono cruciali in questi casi.
- Minacce di aborto: Le minacce di aborto, caratterizzate spesso da sanguinamento e contrazioni, indicano una situazione di instabilità della gravidanza che può facilitare il contatto sanguigno materno-fetale. Anche in questi scenari, la profilassi anti-D è un intervento preventivo standard.
- Manovre ostetriche per la versione cefalica del feto: In alcune situazioni, per girare il feto da una posizione podalica a una cefalica prima del parto, i medici possono eseguire una manovra esterna. Questa procedura, sebbene sicura nella maggior parte dei casi, può comportare un lieve rischio di emorragia feto-materna e giustifica l'uso della profilassi.
La comprensione di tutti questi potenziali eventi sensibilizzanti è essenziale affinché le donne Rh-negative e i loro operatori sanitari possano agire proattivamente, garantendo che l'immunoprofilassi sia somministrata ogni volta che il rischio di sensibilizzazione si presenta. La negligenza in qualsiasi di queste situazioni potrebbe compromettere gravemente le future possibilità riproduttive e la salute dei successivi figli Rh-positivi.
Il Monitoraggio Durante La Gravidanza: Test Di Coombs Indiretto E Nuove Possibilità
La gestione di una gravidanza in cui la madre è Rh-negativa e il padre è Rh-positivo richiede un attento monitoraggio per prevenire e, se necessario, gestire l'incompatibilità Rh. Il primo passo fondamentale è la verifica del gruppo sanguigno e del fattore Rh di entrambi i genitori all'inizio della gravidanza, solitamente durante la prima visita ginecologica. Se la madre è Rh-positiva, non ci sono problemi di incompatibilità Rh.
Se la madre è Rh-negativa, è essenziale determinare il fattore Rh del padre. Se anche il padre è Rh-negativo, l'incompatibilità Rh non può verificarsi, poiché il bambino sarà Rh-negativo. Tuttavia, se il padre del bambino è Rh-positivo, esiste la possibilità che il bambino erediti il fattore Rh-positivo, creando una condizione di potenziale incompatibilità Rh. In questo scenario, o se il padre non ha fatto il test, verranno condotti esami del sangue durante tutta la gravidanza per ricercare eventuali anticorpi Rh nel sangue materno.
Questi esami includono regolarmente il test di Coombs indiretto. Questo test è progettato per rilevare la presenza di anticorpi anti-D nel sangue della madre, indicando se si è già verificata una sensibilizzazione. Le donne Rh-negative non sensibilizzate ricevono l'immunoprofilassi anti-D di routine alla 28a settimana di gravidanza. Anche in assenza di eventi sensibilizzanti noti, il test di Coombs viene solitamente eseguito a intervalli regolari, talvolta mensilmente, per monitorare la situazione. Alcune pazienti, infatti, si trovano a chiedere al proprio ginecologo di aggiungere il test di Coombs indiretto agli esami di routine, dimostrando una lodevole proattività nella gestione della propria salute.
Un'innovazione significativa in questo campo è la possibilità di determinare il fattore Rh dell'embrione già dalla 9a-10a settimana di gravidanza attraverso test genetici non invasivi sul sangue materno. Questa tecnologia avanzata consente di sapere con certezza se il feto è Rh-positivo o Rh-negativo in anticipo. Se il feto risulta Rh-negativo, si può evitare la somministrazione dell'immunoprofilassi a 28 settimane e, in alcuni casi, anche dopo il parto, semplificando la gestione e riducendo il numero di iniezioni non necessarie. Questa opzione è spesso disponibile in combinazione con i test per le trisomie e altre malattie rare, offrendo un quadro più completo della salute fetale.
Gestione Dell'Incompatibilità Rh Quando La Sensibilizzazione È Già Avvenuta
Qualora, nonostante le misure preventive, l'organismo della madre Rh-negativa abbia già prodotto anticorpi anti-D, la gestione della gravidanza diventa più complessa e mirata a proteggere il feto. In questi casi, madre e bambino necessitano di un trattamento specifico solo se gli esami del sangue indicano la produzione di un numero significativo di anticorpi Rh, indice di una sensibilizzazione attiva.
Quando gli esami del sangue mostrano un'elevata produzione di anticorpi Rh, vengono eseguiti ulteriori test per determinare se il bambino sta sviluppando anemia, una condizione caratterizzata da una quantità insufficiente di globuli rossi sani. Questi esami diagnostici possono includere:
- Prelievo di un campione di sangue del bambino (cordocentesi): Questa procedura invasiva permette di analizzare direttamente il sangue fetale per valutare il grado di anemia e determinare il gruppo sanguigno e il fattore Rh del feto.
- Ecografia particolare per esaminare il flusso di sangue nel cervello del feto: Attraverso l'ecografia Doppler, è possibile misurare la velocità del flusso sanguigno nell'arteria cerebrale media del feto. Un aumento della velocità del flusso indica un'anemia, poiché il cuore del feto sta lavorando di più per compensare la ridotta capacità di trasporto dell'ossigeno.
Se il bambino presenta anemia significativa, possono essere necessari interventi terapeutici durante la gravidanza:
- Trasfusioni di sangue intrauterina: In casi di anemia fetale grave, il bambino può ricevere una o più trasfusioni di sangue direttamente nell'utero. Questo viene fatto attraverso una procedura che introduce sangue Rh-negativo (non attaccabile dagli anticorpi materni) nel circolo fetale, fornendo globuli rossi sani e migliorando le condizioni del feto. Queste trasfusioni possono essere ripetute secondo necessità.
- Farmaci corticosteroidi: I medici possono somministrare farmaci chiamati corticosteroidi per favorire lo sviluppo dei polmoni del bambino. Questo è particolarmente importante in vista di un possibile parto anticipato.
- Induzione del travaglio: Quando i polmoni del bambino si sono sviluppati abbastanza da poter funzionare autonomamente al di fuori del corpo materno, i medici potrebbero decidere di indurre artificialmente il travaglio per far nascere il bambino. Questo permette di trattare l'anemia e l'ittero post-natale in un ambiente controllato, con la possibilità di effettuare trasfusioni di sangue anche dopo la nascita, se necessario.
La gestione di una gravidanza sensibilizzata richiede un team multidisciplinare e un monitoraggio estremamente attento, con l'obiettivo primario di garantire la migliore esito possibile per il bambino.
L'Importanza Di Una Cura Ginecologica Attenta E Comunicativa
Le esperienze personali condivise evidenziano in modo lampante l'importanza cruciale di una cura ginecologica non solo competente, ma anche attenta, scrupolosa e comunicativa. La superficialità nella gestione di dettagli vitali, come l'annotazione del fattore Rh del partner o la tempestiva risposta alle emergenze, può generare profonda ansia e insicurezza nelle pazienti.
Si sono registrate situazioni in cui la ginecologa, pur essendo a conoscenza del fattore Rh negativo della paziente, non ha registrato il fattore del marito, omettendo così un dato fondamentale per una corretta gestione del rischio. Questa mancanza di attenzione ai dettagli e di documentazione accurata è stata percepita come indice di superficialità, soprattutto quando si associa a ruoli multipli del medico (medico di base, omeopata, esperta di talassoterapia) che potrebbero diluire la sua focalizzazione sulla ginecologia specialistica. La percezione di non essere seguite a fondo, soprattutto dopo un evento traumatico come un aborto spontaneo, mina la fiducia nella relazione medico-paziente.
Inoltre, la difficoltà di contatto diretto con il medico curante in momenti di bisogno urgente ha portato alcune pazienti a rivolgersi al Pronto Soccorso, ricevendo risposte tardive o insufficienti da parte della propria ginecologa. Questo non solo genera stress emotivo, ma può anche ritardare interventi medici critici, come la somministrazione dell'immunoprofilassi anti-D entro le 72 ore previste. Anche se un aborto si verifica in una fase molto precoce, la rassicurazione e l'orientamento medico sono fondamentali per il benessere psicologico della donna. Il dolore di rivivere un aborto, anche se "solo" alla 5+0 settimane, è reale e non deve essere minimizzato.
La paziente Rh-negativa, spesso, si trova a dover assumere un ruolo proattivo, ricordando e richiedendo esami come il test di Coombs o la profilassi post-aborto. Questo evidenzia una lacuna nel sistema di presa in carico, dove la responsabilità di una gestione ottimale ricade talvolta sulla paziente stessa, anziché essere garantita da protocolli chiari e da una comunicazione efficace da parte del team medico. La possibilità di sapere l'Rh dell'embrione già dalla 9a-10a settimana tramite test genetici non invasivi è un esempio di come le moderne tecnologie possano offrire maggiore chiarezza e tranquillità, ma solo se i medici ne sono a conoscenza e le propongono attivamente. In definitiva, una cura ginecologica attenta, empatica e basata su una comunicazione trasparente è indispensabile per garantire non solo la salute fisica, ma anche il benessere emotivo delle donne durante il percorso riproduttivo.
Oltre Il Fattore Rh: Incompatibilità AB0 E Altri Fattori Sanguigni Minori
Sebbene l'incompatibilità Rh sia la forma più nota e potenzialmente grave di incompatibilità sanguigna materno-fetale, è importante riconoscere che esistono altre situazioni in cui i gruppi sanguigni di genitori e feto possono differire, innescando una risposta immunitaria materna. Queste includono principalmente l'incompatibilità AB0 e, più raramente, incompatibilità legate ad altri fattori sanguigni minori.
L'incompatibilità AB0 si verifica quando i genitori hanno tra di loro gruppi sanguigni diversi (0, A, B o AB). Per esempio, una madre con gruppo sanguigno 0 potrebbe sviluppare anticorpi contro un feto con gruppo sanguigno A o B. In questi casi, la risposta immunitaria della madre verso il feto è solitamente meno frequente rispetto all'incompatibilità Rh e, in genere, si manifesta in modo più lieve. Solo di rado le conseguenze possono essere gravi come quelle dovute al fattore Rh. Una delle ragioni di questa minore gravità è che gli anticorpi anti-A e anti-B, se presenti nella madre, tendono ad essere di tipo IgM, molecole più grandi che difficilmente attraversano la placenta in quantità significative. Inoltre, gli antigeni A e B sono presenti su molte cellule fetali, non solo sui globuli rossi, il che significa che gli anticorpi materni si distribuiscono più ampiamente e non si concentrano esclusivamente sulla distruzione degli eritrociti. Al momento, per l'incompatibilità AB0 non esiste una terapia di prevenzione specifica paragonabile all'immunoprofilassi anti-D, e la gestione si concentra sul monitoraggio post-natale per l'ittero.
Oltre ai sistemi AB0 e Rh, esistono numerosi altri fattori sanguigni minori (come Kell, Duffy, Kidd, MNSs, ecc.). È possibile che una madre sviluppi anticorpi contro il feto anche a causa di incompatibilità relative a questi antigeni meno comuni. Anche in questi scenari, la sensibilizzazione avviene ogni volta che c'è un contatto tra il sangue materno e quello del feto, sia durante la gravidanza sia, più frequentemente, in seguito al parto. Tuttavia, la frequenza di queste incompatibilità e la loro gravità clinica sono generalmente molto inferiori rispetto all'incompatibilità Rh, e la gestione è personalizzata in base agli specifici anticorpi rilevati. La costante vigilanza e il monitoraggio ematologico sono comunque cruciali in tutte le gravidanze a rischio di incompatibilità sanguigna.
Considerazioni Sul Vaccino E La Sua Sicurezza
Le immunoglobuline anti-D, sebbene siano un pilastro fondamentale nella prevenzione dell'incompatibilità Rh, sono un prodotto emoderivato, ovvero ottenuto dal sangue di molti donatori. Questa caratteristica solleva naturalmente interrogativi e preoccupazioni riguardo alla sicurezza e alla potenziale trasmissione di agenti patogeni.
È vero che il vaccino è fatto con il sangue di numerosi donatori. Tuttavia, è imperativo sottolineare che il sangue donato è sottoposto a rigorosi e numerosi controlli per verificare che non sia contaminato da virus e altre malattie trasmissibili, come HIV, epatite B e C, e sifilide. Le tecniche di screening sono costantemente aggiornate e la sicurezza dei prodotti emoderivati ha raggiunto standard estremamente elevati grazie a decenni di ricerca e miglioramenti nei protocolli.
Nonostante l'accuratezza dei test disponibili, persiste la consapevolezza che la quantità di test è, per sua natura, limitata. Esistono malattie nuove o rare per le quali lo screening ai donatori potrebbe non essere ancora standardizzato o disponibile, creando un margine di rischio, seppur estremamente remoto. Questa è una preoccupazione valida che spinge la ricerca a sviluppare metodi di screening sempre più sensibili e a esplorare alternative ai prodotti emoderivati quando possibile.
Ciononostante, il consenso medico è unanime: i benefici dell'immunoprofilassi anti-D nella prevenzione della malattia emolitica del feto e del neonato superano di gran lunga i rischi teorici associati alla sua somministrazione. La malattia emolitica non prevenuta può avere conseguenze devastanti e talvolta fatali per il feto e il neonato, mentre l'immunoglobulina anti-D ha salvato innumerevoli vite e prevenuto gravi complicazioni. Le autorità sanitarie internazionali e nazionali monitorano costantemente la sicurezza di questi prodotti, garantendo che i processi di donazione, screening e produzione siano conformi agli standard più elevati. È un esempio di come la medicina, pur riconoscendo i limiti intrinseci di ogni trattamento, si impegni a offrire le soluzioni più efficaci e sicure disponibili.
Quali sono i gruppi sanguigni?
La Resilienza Nel Percorso Della Maternità
Il percorso verso la maternità è spesso costellato di sfide, e per le donne che affrontano un aborto spontaneo, soprattutto in presenza di fattori di rischio come l'incompatibilità Rh, il dolore può essere profondo e le preoccupazioni per il futuro pregnanti. È fondamentale riconoscere e validare il dolore di queste perdite, indipendentemente dalla settimana di gestazione in cui avvengono. Nonostante la prospettiva esterna possa talvolta minimizzare un aborto precoce, il vissuto emotivo della donna è intenso e merita piena comprensione e supporto.
Le esperienze personali condivise evidenziano non solo la complessità medica, ma anche la resilienza delle donne. Sentirsi dire di "scordarsi un altro figlio" dopo ripetuti aborti e una storia di sensibilizzazione Rh, come accaduto a una delle pazienti, è un trauma ulteriore che può minare la speranza. Tuttavia, la capacità di "rialzarsi e volare" dopo ogni volta che la vita "ti butta giù" è un messaggio potente e ispiratore.
Cercare un secondo parere ginecologico quando non si è soddisfatte della propria assistenza medica è un diritto e un atto di responsabilità verso sé stesse e verso i futuri figli. La ricerca attiva di informazioni, la richiesta di test specifici come il Coombs indiretto mensilmente, e la determinazione nel farsi fare la profilassi anche quando il personale medico esita, sono esempi di come le pazienti possano essere protagoniste attive della propria salute riproduttiva.
Il percorso per una nuova gravidanza dopo un aborto, specialmente con una storia di incompatibilità Rh, può essere faticoso e richiedere un monitoraggio più intensivo. Ma la scienza medica continua a offrire soluzioni e la possibilità di avere un'altra gravidanza è quasi sempre presente, a patto di ricevere la cura e il supporto adeguati. L'importante è non arrendersi e cercare attivamente l'aiuto medico più competente e sensibile, costruendo una rete di supporto che possa accompagnare la donna in questo delicato viaggio. Le storie di successo, dove, nonostante le difficoltà, le donne riescono a portare a termine gravidanze sane, sono la testimonianza che la speranza e la perseveranza possono portare a risultati positivi.