L’interruzione spontanea della gravidanza rappresenta un fenomeno medico e umano complesso, che richiede un’analisi attenta, priva di tabù e basata su evidenze scientifiche. Quando si incorre in un aborto spontaneo, ovvero nell’espulsione involontaria di un embrione o del feto prima della 20ª settimana di gestazione, parliamo di un fenomeno, purtroppo, piuttosto frequente. L’espressione aborto spontaneo indica, tecnicamente, un’interruzione involontaria della gravidanza entro la ventesima settimana, o 180 giorni di gestazione. In ostetricia si intende per aborto l'interruzione della gravidanza durante i primi sei mesi, calcolati dall'inizio dell'ultima mestruazione regolare, con o senza espulsione del prodotto.
La frequenza del fenomeno e i rischi statistici
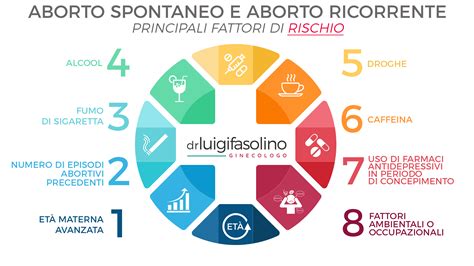
Molte persone pensano che l’aborto spontaneo sia un evento raro e che possano bastare singoli comportamenti a provocarlo; non è così. Risulta essere un evento piuttosto comune, durante il primo trimestre o nelle prime settimane di gestazione. L’aborto spontaneo si verifica nel 15-20% delle gravidanze conclamate entro le 20 settimane. Un numero ben maggiore di aborti non viene riconosciuto, in quanto si verifica quando la donna non sa ancora di essere in stato interessante. Circa l’85% degli aborti spontanei si verifica nelle prime 12 settimane di gestazione, mentre il rimanente 15% avviene tra la 13ª e la 20ª settimana. Secondo una ricerca dell’Istituto Nazionale di Statistica, in un singolo anno in Italia si sono verificate oltre 66.000 interruzioni spontanee di gravidanza. Nonostante la frequenza, c'è la tendenza a tenere nascosta la gravidanza nel primo trimestre, proprio perché si teme che le cose possano andare male.
Fattori di rischio e variabili biologiche
Alcune donne hanno un rischio maggiore di aborto spontaneo rispetto ad altre. La prima responsabile è l’età delle donne: una gravidanza iniziata tra i 25 e i 29 anni ha il 10 per cento di possibilità di finire con un aborto spontaneo, ma il rischio aumenta dopo i 30 anni, arrivando al 53 per cento dopo i 45 anni. Anche restare incinta troppo presto (età inferiore ai 20 anni) aumenta le probabilità di non portare a termine la gestazione.
I fattori di rischio comprendono anche lo stile di vita e le condizioni pregresse:
- Fumo di sigaretta, uso di cocaina e alcol.
- Malattie materne: diabete, ipertensione arteriosa, disturbi della tiroide o celiachia, se non adeguatamente trattati.
- Anomalie strutturali: malformazioni dell’utero, come la presenza di fibromi, aderenze o un utero con setti.
- Sindrome dell'ovaio policistico: l'ipersecrezione di LH e l'insulina-resistenza possono aumentare il rischio.
- Incontinenza cervicale: mancanza di sostegno del collo uterino.
I ricercatori hanno osservato che le complicanze delle gravidanze precedenti hanno un effetto negativo sulle future. Dopo un aborto, il rischio di subirne un secondo aumenta della metà e dopo due raddoppia. È importante però distinguere: non accade lo stesso per la pre-eclampsia, condizione caratterizzata da pressione alta in gravidanza; chi ne ha sofferto non deve preoccuparsi per gli esiti di una nuova gestazione.
Le cause sottostanti: tra genetica e medicina
Nella maggioranza dei casi, l'aborto spontaneo si verifica per anomalie che non permettono all’embrione o al feto di svilupparsi adeguatamente. Per lo più, questo accade per la presenza di alterazioni cromosomiche incompatibili con la vita. Gli aborti che si verificano nelle prime 10-11 settimane sono spesso causati da una malattia cromosomica. Le cause si dividono in materne (genitali, gravidiche e generali), ovulari e paterne. Le cause ovulari, che riguardano patologie degli annessi o del feto, rappresentano la causa più frequente.
Le infezioni giocano un ruolo cruciale: possono essere di natura virale (Herpes, Cytomegalovirus, rosolia, parvovirus) o batterica (Ureaplasma urealyticum, Mycoplasma hominis). Anche i disturbi della coagulazione, come la sindrome da anticorpi antifosfolipidi, possono causare aborti ripetuti. È bene sfatare il mito secondo cui traumi minimi o shock emotivi improvvisi (ricevere cattive notizie) siano causa di aborto: l'utero è un muscolo protettivo e un evento emotivo non ha legami diretti con l'interruzione della gravidanza.
Sintomatologia e diagnosi clinica
L’aborto spontaneo può essere preceduto da segnali che la donna deve imparare a riconoscere. Il sintomo più caratteristico è il sanguinamento vaginale, che può manifestarsi come spotting (rosso scuro o brillante) o in maniera più intensa. L'utero, contraendosi per espellere il materiale, può causare crampi addominali. Nelle fasi tardive della gravidanza, l’aborto può causare un’emorragia profusa con presenza di muco o coaguli.
Esistono diverse definizioni cliniche:
- Minaccia di aborto: sanguinamento o crampi senza apertura della cervice; la gravidanza può ancora proseguire.
- Aborto incompleto: parte del prodotto del concepimento (tessuto amnio-coriale o placenta) viene ritenuto in utero.
- Aborto mancato: il feto smette di svilupparsi senza sintomi evidenti; la diagnosi avviene spesso tramite ecografia.
- Aborto settico: infezione grave del contenuto uterino, potenzialmente letale se non trattata.
Qualora si verifichi sanguinamento, è opportuno rivolgersi al ginecologo. Il medico valuterà lo stato del feto con un’ecografia transvaginale ed eseguirà esami del sangue per misurare i livelli di gonadotropina corionica umana (hCG), la cui dinamica di crescita o diminuzione indica l'andamento della gravidanza.
Pillole di Diagnosi Prenatale a cura del Prof. G. Pilu - 08: Minaccia di aborto
Approcci terapeutici e gestione dell’evento
Se l’aborto è confermato, le opzioni variano in base all'epoca gestazionale e allo stato clinico. In caso di aborto spontaneo precoce (prima di 12 settimane), se non vi sono segni di infezione o emorragia abbondante, si può optare per:
- Attesa vigile: monitorare i sintomi e attendere che l’utero espella il tessuto spontaneamente.
- Terapia farmacologica: uso di misoprostolo (talvolta con mifepristone) per favorire l'espulsione.
- Intervento chirurgico: la procedura di dilatazione e raschiamento (D&R) o aspirazione, necessaria soprattutto in caso di aborto incompleto o tardivo.
In caso di aborto tardivo (12-20 settimane), i medici solitamente non attendono l’espulsione naturale per evitare emorragie intense o infezioni, procedendo con curette chirurgiche o induzione farmacologica. Alle donne con sangue Rh-negativo viene sempre somministrata l’immunoglobulina Rho(D) per prevenire l'incompatibilità Rh in future gravidanze.
Il percorso psicologico: superare il tabù
Il momento successivo a un aborto spontaneo può essere devastante dal punto di vista fisico e psicologico. Ancora oggi, l'aborto spontaneo è spesso considerato alla stregua di un tabù. Accogliere il dolore degli altri non è mai facile, soprattutto in una società impreparata di fronte a certi argomenti. Molte donne sviluppano sensi di colpa, pensando di aver causato la perdita con comportamenti banali. È fondamentale sottolineare che, nella grande maggioranza dei casi, la causa non è legata ad azioni della madre, ma a una selezione naturale dovuta ad anomalie genetiche incompatibili con lo sviluppo.
Le donne che hanno subito una perdita possono sentirsi in lutto, tristi, arrabbiate o ansiose. Studi indicano che, a un anno dall'evento, una percentuale significativa di donne può soffrire di depressione o ansia. È necessario fornire un supporto psicologico adeguato per affrontare il dolore della perdita e la relazione con la famiglia. La rassicurazione principale è che l'aver avuto un aborto spontaneo non pregiudica la fertilità futura; la maggior parte delle donne può avere una nuova gravidanza e portarla a termine senza problemi. L'Organizzazione suggerisce solitamente di far trascorrere un periodo di almeno sei mesi prima di tentare un nuovo concepimento, per permettere al corpo e alla mente di recuperare, sebbene dal punto di vista medico non esistano opinioni univoche e stringenti.
Verso una nuova consapevolezza
È importante ricordare che la diagnosi genetica preimpianto o l'ovodonazione rappresentano, in casi specifici di aborti ricorrenti, tecniche utili per selezionare embrioni privi di alterazioni cromosomiche. Tuttavia, per la maggior parte delle coppie, il percorso verso una futura gravidanza deve essere guidato dalla serenità e da uno stile di vita sano, intrapreso già prima del concepimento. La scienza medica lavora costantemente per indagare le cause di questa "selezione naturale", ma per molti aspetti rimane valido quanto affermato dagli esperti: per nascere ci vuole un miracolo. La consapevolezza che tale esperienza non rappresenti un'incapacità biologica permanente è il primo passo per affrontare il dolore e guardare al futuro con fiducia, cercando il sostegno necessario presso professionisti sanitari e persone care, superando l'isolamento che spesso accompagna questo lutto silenzioso.