L'interruzione volontaria di gravidanza è un tema complesso e delicato, al centro di dibattiti medici, etici e sociali. Tra le diverse metodologie disponibili, l'aborto farmacologico ha assunto un ruolo sempre più rilevante, offrendo un'alternativa sicura ed efficace all'aborto chirurgico. Tuttavia, persistono numerose informazioni errate e pregiudizi sui rischi associati a questa procedura. È fondamentale fornire informazioni corrette e scientificamente provate per garantire che le donne possano prendere decisioni informate sulla propria salute riproduttiva.
Aborto Sicuro e Aborto Non Sicuro: Una Distinzione Cruciale
L'aborto non sicuro è una delle prime cause di mortalità materna nel mondo ed è anche l'unica del tutto evitabile. Secondo l’Organizzazione Mondiale della Sanità (OMS), ogni anno si eseguono circa 25 milioni di aborti non sicuri, di cui il 97% avviene nei paesi in via di sviluppo, dove organizzazioni come Medici Senza Frontiere (MSF) hanno la maggior parte dei loro progetti. L’Istituto Guttmacher stima che, negli ultimi anni, almeno 22.800 donne e ragazze siano morte ogni anno per cause correlate all’aborto. MSF considera l’accesso alle cure per l’aborto sicuro una parte fondamentale delle cure per la salute riproduttiva per ridurre sofferenze e morti evitabili. Si parla di aborto nel caso di interruzione di una gravidanza.
Un aborto non è sicuro se la persona che lo pratica non possiede i requisiti medici necessari o se le circostanze in cui si pratica non soddisfano gli standard medici minimi richiesti. Le complicanze dovute a un aborto non sicuro includono emorragie, infezioni e ferite al tratto genitale o agli organi interni. Un aborto non sicuro può portare a conseguenze per la salute anche sul lungo termine, come sterilità e dolori cronici. Qualsiasi donna che voglia interrompere una gravidanza indesiderata e non abbia accesso alle cure per un aborto sicuro rischia di riportare lesioni o di perdere la vita a causa di un aborto non sicuro.
Le donne povere, quelle marginalizzate o che vivono in zone remote sono spesso escluse dai servizi per l’aborto sicuro. La maggior parte degli aborti non sicuri - il 97% - avviene in paesi a basso e medio reddito (tra America Latina, Africa e Asia). Questo quadro evidenzia l'urgenza di promuovere e facilitare l'accesso all'aborto sicuro a livello globale, come sostenuto da diverse organizzazioni internazionali.
L'Aborto Farmacologico: Meccanismo, Efficacia e Benefici
Nell’aborto farmacologico, la donna ricorre a un medicinale che causa crampi e sanguinamento per svuotare l’utero, in un processo che mima un aborto spontaneo. Questa procedura ha un’efficacia superiore al 95% ed è estremamente sicura: il rischio di complicanze gravi o potenzialmente mortali è inferiore all’1%. Un aborto farmacologico può essere praticato in modo sicuro anche in un ambiente con poche risorse, e persino in assenza di ecografie o test di laboratorio. Richiede solo tre elementi fondamentali: un’informazione adeguata, dei medicinali di qualità e un rapporto di rispetto e fiducia reciproca tra la paziente e il personale sanitario.
Per questo motivo, i farmaci per l’aborto hanno ampliato l’accesso all’aborto sicuro per milioni di donne e ragazze in tutto il mondo, specialmente nei contesti di conflitto e di crisi. MSF è apertamente contraria a pericolose politiche dei governi, come il Global Gag Rule e altri provvedimenti, volti a ostacolare l’accesso alle cure, e condivide informazioni reali e scientificamente provate sull’aborto sicuro. La stragrande maggioranza degli aborti effettuati da MSF si esegue nel primo trimestre, o entro la tredicesima settimana. Tuttavia, MSF effettua anche aborti dopo le 13 settimane ed entro la ventiduesima settimana nei progetti che dispongono delle risorse e delle attrezzature necessarie. Le donne che si presentano per abortire dopo 13 settimane hanno maggiori probabilità di essere ragazze giovani, vittime di violenza sessuale, che si sono rese conto di essere incinte successivamente e/o affrontano ostacoli finanziari o logistici di accesso all’assistenza.
Il Funzionamento della Pillola Abortiva: Il Ruolo del Mifepristone (RU486)
Per comprendere il funzionamento della pillola abortiva, è innanzitutto necessario sapere come funzionano gli ormoni sessuali nel corpo femminile e quali sono le loro funzioni. Ogni ormone opera interagendo con uno specifico “recettore”, come fa una chiave entrando nella propria serratura. Un anti-ormone è una sostanza capace di inserirsi nella serratura bloccandone il funzionamento, ossia impedendo tutti i processi biochimici e biologici che in condizioni normali vengono attivati da quel particolare ormone quando interagisce con il recettore.
L’RU486 è proprio uno di questi anti-ormoni, e in particolare un antiprogestinico che va a impedire tutte le azioni tipiche che il progesterone svolge all’inizio della gestazione. Il mifepristone, conosciuto per l’azione abortiva, è secondario alla sua capacità di bloccare i recettori per il progesterone. Nelle prime sperimentazioni, agli inizi degli anni Ottanta, fu chiamato per brevità RU 38486 (RU, dalle iniziali della casa produttrice, la Roussel Uclaf), poi ulteriormente sintetizzato in RU486.
Dopo 36-48 ore dall'assunzione della pillola abortiva contenente mifepristone, è necessario assumere un analogo prostaglandinico per completare il processo di svuotamento dell'utero. Questa combinazione, bloccando i recettori per il progesterone, arresta tutti i processi necessari al mantenimento della gravidanza, inducendo contrazioni uterine e l'espulsione. I dati in nostro possesso dimostrano che, se usata correttamente, la RU486 funziona nel 95.5% dei casi. Si tratta dunque di un trattamento sicuro che però va effettuato rispettando scrupolosamente le indicazioni raccomandate, delle quali l’aspetto principale è il tempo: la massima efficacia di azione si ha infatti nelle fasi iniziali della gravidanza, dalla quarta alla settima settimana. Diversamente, a gravidanza avviata, si innescano meccanismi di funzionamento placentare che rendono più difficile causare un aborto solo con un intervento di questo tipo.
Vantaggi dell'Aborto Farmacologico rispetto al Chirurgico
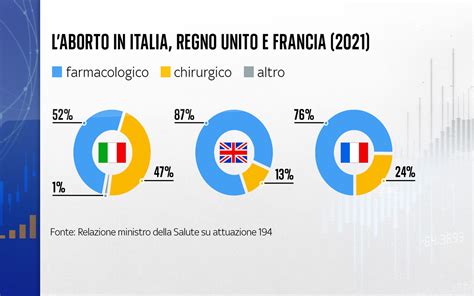
L’aborto farmacologico viene preferito dalle donne in quanto mima un evento vissuto in modo più naturale, per cui deve essere prevista adeguata copertura antidolorifica. Non richiede profilassi antibiotica, evita procedure strumentali all’interno della cavità uterina e il rischio di lesioni cervicali, perforazioni uterine e altri potenziali legati all’analgesia/anestesia connessi alla procedura chirurgica. Garantisce sicurezza ed efficacia in condizioni organizzative e strutturali adeguate anche in ambulatorio/consultorio, in Italia entro i 63 giorni di gestazione. Entro questa epoca è possibile offrire la possibilità dell’espulsione a domicilio. Le ricerche scientifiche, condotte in diversi Paesi, su donne che avevano utilizzato l’uno o l’altro metodo, hanno evidenziato una netta preferenza per l’aborto farmacologico.
Aborto farmacologico: cos'è la pillola RU-486
Rischi e Sicurezza: Chiarire i Dubbi con i Dati Scientifici
La sicurezza dell'aborto farmacologico è un punto su cui le evidenze scientifiche sono chiare. L’OMS ci ricorda che uno degli elementi chiave di una buona pratica clinica sta nel fornire informazioni corrette alle donne che richiedono di interrompere la gravidanza, prime fra tutte le informazioni che riguardano la sicurezza della procedura. Nella guida si sottolinea che l’aborto “sicuro” (ossia eseguito con procedure basate sull’evidenza, EBM) ha un rischio molto basso di complicazioni, inferiore all’1%: “il rischio di morte per queste procedure è inferiore a quello correlato ad un’iniezione di penicillina o al portare a termine una gravidanza."
Non vi è alcuna evidenza di correlazione tra aborto volontario e problemi o complicazioni in gravidanze successive. Non vi è alcuna correlazione tra aborto volontario ed altre condizioni patologiche, quali tumore della mammella o depressione. Queste affermazioni, redatte da un pool di esperti a livello internazionale, sono state duramente criticate da alcune parti, invocando per l’aborto farmacologico un giusto consenso informato che non nasconda o sottovaluti la verità scientifica sulle reali complicanze immediate, compresa la mortalità.
Tuttavia, il report più recente della Food and Drug Administration (FDA) del 2022 fornisce dati chiari in merito. Dal 2000 al 2022, circa 5 milioni e 600.000 donne americane si sono sottoposte ad un aborto farmacologico con mifepristone e prostaglandina. Riguardo i decessi, la FDA sottolinea che sono stati semplicemente registrati quelli di donne che si erano sottoposte ad IVG farmacologica, senza che sia stata stabilita una relazione di casualità con essa. Questo è un punto molto delicato e molto importante: anche una sola morte sarebbe un evento grave, ma nel caso della RU486 questo rapporto di causalità non è stato dimostrato. Il farmaco, d’altra parte, è in uso da vent’anni nella maggior parte dei Paesi del mondo e i dati della sorveglianza dopo l’immissione sul mercato (“post marketing surveillance”) sono estremamente rassicuranti. Le evidenze finora raccolte consentono di dire che sì, è sicura.
Per quanto riguarda gli eventi avversi, fino al giugno 2022 ne sono stati registrati 4213 (0,008%), 1048 (0,019%) dei quali hanno richiesto ospedalizzazione. In relazione all’aborto farmacologico con mifepristone, se facciamo riferimento alle percentuali riportate dall’FDA, queste sono definibili, secondo la classificazione del Consiglio per le Organizzazioni delle Scienze Mediche (CIOMS), come “molto rare”. Nel sito della FDA dedicato alle informazioni per medici e pazienti, alla domanda “Is it safe to use mifepristone?” la risposta per tutte/i è “SI. La FDA ha approvato Mifeprex più di 20 anni fa sulla base di una revisione approfondita e completa delle prove scientifiche presentate e ha stabilito che era sicuro ed efficace per l‘uso indicato." Sappiamo tutti che non esiste un trattamento medico o chirurgico privo di possibili effetti avversi.
Voglio comunque rassicurare che, nei consensi informati, oltre che illustrarle, si forniscono tutte le indicazioni per riconoscere le complicanze e per capire quando ci si deve recare in pronto soccorso. Non si citano, invece, le “complicazioni a distanza” riguardo alle quali vi è una corposa e preponderante letteratura che ne afferma l’assoluta inconsistenza.
Gli effetti collaterali più frequenti si sovrappongono a quelli che si hanno di solito in presenza di un aborto spontaneo: i più comuni sono dolori addominali di varia gravità, dovuti alle contrazioni dell’utero, e/o una variabile perdita di sangue. La durata di dolori e perdite ematiche post procedura può essere simile per entrambe le procedure, farmacologica e chirurgica.
Mifepristone: Un Farmaco con Molteplici Usi Oltre l'Aborto
Per completezza, va ricordato che un ormone sessuale - estrogeno, progesterone, testosterone - può anche interagire, seppure con minore efficacia, anche con altri recettori, ossia con altre “serrature”: con il recettore per gli estrogeni, per i progestinici, per il testosterone, per i glucocorticoidi e per i mineralcorticoidi. Inoltre l’azione può essere agonista, capace di attivare alcune o tutte le azioni biologiche, dipendenti da quell’interazione ormone-recettore, o antagonista, tale da ridurre quindi gli effetti di quell’interazione.
Nello specifico, l’RU486 può interagire anche con il recettore per gli ormoni glucocorticoidi: e può essere utile nella cura del morbo di Cushing (malattia caratterizzata da un’eccessiva produzione di ormone cortisolo da parte del surrene o da tumori ormonosecernenti) che non risponda alle terapie tradizionali. Questo per dire che le indicazioni della RU486 possono essere molto varie e diverse, rispetto alla sola azione abortiva. Andando a bloccare i recettori per il progesterone, potrebbe inoltre svolgere un’azione anti-neoplastica in alcuni tumori progesterone-dipendenti, per esempio della mammella. Quando si citano i dati sui decessi o sugli effetti collaterali, è importante essere molto cauti e documentati, tenendo conto di questi molteplici utilizzi.
Aborto Chirurgico: Metodi e Potenziale Rischi
In Italia esistono solo due altri metodi autorizzati per l’interruzione volontaria di gravidanza, entrambi chirurgici: l’aspirazione (o “metodo Karman”) e il raschiamento. Entrambi i tipi di intervento vengono eseguiti in day-hospital (il ricovero è previsto solo in caso di complicazioni post-intervento), in anestesia generale o locale. Dopo aver dilatato l’utero con appositi strumenti o con la somministrazione di prostaglandine, nell’aspirazione l’embrione viene letteralmente “aspirato” attraverso una cannula, mentre nel raschiamento viene asportato con una pinza ad anelli e un piccolo cucchiaio fenestrato chiamato “curette”.
Dopo l’intervento, è possibile che la donna accusi dolori più o meno forti e leggere perdite di sangue, che comunque durano non più di 4-5 giorni. Come ogni operazione chirurgica, anche l’aspirazione e il raschiamento non sono esenti da rischi. Possono infatti provocare infezioni e un’infertilità secondaria, soprattutto in caso di raschiamento. Infatti, se è troppo aggressivo, esso può provocare: l'asportazione di una zona eccessiva di endometrio, con possibili problemi di annidamento dell’ovulo nelle gravidanze successive; traumi e ferite al collo dell’utero; una perforazione d’utero. Dopo l’intervento, se non rispetta le regole previste (astensione dai rapporti sessuali per almeno 40 giorni, adozione di una particolare igiene intima), la donna può inoltre contrarre una vaginite che, se trascurata, rischia di trasformarsi in una malattia infiammatoria pelvica (PID), spesso responsabile di infertilità.
L’aborto chirurgico mediante isterosuzione nel primo trimestre può rappresentare la metodica preferibile in caso di controindicazioni o limiti temporali per l’esecuzione di una IVG farmacologica. Rispetto alla procedura farmacologica esclude la possibilità di vedere il prodotto del concepimento, e il dolore durante la procedura può essere gestito con una sedazione profonda. Ciò spesso comporta maggiore pressione sugli ospedali per necessità di un’equipe multidisciplinare, ambienti e attrezzature idonei a garantire le necessarie condizioni di sicurezza. Condizioni e considerazioni mediche (o di altro tipo) possono influenzare la scelta della procedura, indicare la necessità di eseguire l’aborto in ospedale o richiedere attrezzature aggiuntive in strutture di riferimento. A livello individuale, poi, c’è chi preferisce l’intervento chirurgico, perché l’anestesia generale (in realtà, una sedazione farmacologica) evita il coinvolgimento diretto durante l’operazione, il decorso post-operatorio è veloce e leggero, ed è necessario andare una sola volta in ospedale.
Il Contesto Legale e Sociale in Italia: La Legge 194 e le Sue Applicazioni
La legge 194 (“Norme per la tutela della maternità e sull’interruzione di gravidanza”) fu approvata dal Parlamento italiano nel maggio 1978 dopo una durissima battaglia politica. Sottoposta a referendum abrogativo nel 1981, è stata riconfermata dal voto popolare. La legge legalizzò l’aborto (se effettuato entro 90 giorni dal concepimento), fino a quel momento vietato dal Codice Rocco del 1932, ma sottolineando all’art. 1 che “l’interruzione volontaria della gravidanza non è un mezzo per il controllo delle nascite”.
In relazione alle recenti polemiche sulla RU486, è importante ricordare che proprio la legge 194 prevede la possibilità che l’intervento di interruzione volontaria di gravidanza sia chirurgico o farmacologico. L’iter nei due casi è sostanzialmente identico: la donna deve rivolgersi al medico chiedendo l’interruzione volontaria di gravidanza. Dopo il colloquio, se sussistono le condizioni previste dalla legge 194, il medico compilerà il certificato con la richiesta di interruzione volontaria di gravidanza prevista dalla legge. La donna si sottoporrà a un’ecografia ginecologica (transvaginale) e a una visita di controllo che accerti l’assenza di controindicazioni al trattamento, e firmerà il modulo di consenso informato sui meccanismi e gli effetti del trattamento stesso. Trascorsi sette giorni di “riflessione” (a meno che non sussistano “gravi motivi di urgenza”), la donna può presentarsi in ospedale.
Il 30 luglio 2009 l’Agenzia Italiana del Farmaco (AIFA) ha approvato l’immissione in commercio nel nostro Paese della RU486, nota soprattutto come pillola abortiva, già utilizzata in numerose altre nazioni in tutto il mondo (le prime sperimentazioni risalgono agli anni Ottanta, in Francia). Pochi giorni dopo, però, la Commissione Sanità del Senato ha avviato un’indagine conoscitiva sulla conformità dell’impiego della pillola in questione alla legge 194 del 1978. Nel frattempo, la Commissione ha chiesto e ottenuto di bloccare l’iter per la commercializzazione del farmaco.
In seguito, un’ordinanza del Ministero della Salute ha stabilito che la donna debba restare in ospedale sotto osservazione durante tutto il trattamento, cioè dalla prima somministrazione (in precedenza, poteva tornare a casa e ripresentarsi in ospedale per la seconda somministrazione) fino all’espulsione dell’embrione. La questione ha sollevato aspri contrasti fra i movimenti anti-abortisti e chi sostiene che la pillola abortiva è un’opzione prevista dalla legge 194, ed è quindi pienamente legale. Questo punto è stato a lungo discusso.
L'Ostacolo del Ricovero Coatto e le Sue Implicazioni
La misura, assolutamente atipica per una prescrizione farmacologia, che obbliga al ricovero determina invece una situazione paradossale, perché il ricovero coatto in Italia è previsto solo in casi psichiatrici. Inoltre, qualora la donna decidesse di firmare la cartella e uscire, assumendosi così la responsabilità di ciò che succederà, i medici non avrebbero più l’obbligo di seguirla.
La cosa più saggia sarebbe quindi la prescrizione in ambito ospedaliero, con la libertà della donna di andare tranquillamente a casa, tornando in ospedale per i controlli programmati e con la possibilità di consultare il medico in qualunque situazione in cui se ne verifichi la necessità. Qual è il vantaggio di usare un farmaco che comporta tre giorni di ricovero contro mezza giornata? Per la donna, di sicuro, nessuno, anzi notevoli problemi: di tempo, di organizzazione familiare e di riservatezza, oltre che emotivi. Un’attesa in ospedale finalizzata solo ad aspettare che ci sia l’espulsione spontanea dell’embrione, e quindi l’aborto, logora probabilmente di più di un rapido raschiamento.
Per il servizio pubblico, ci sono problemi in più di organizzazione (per la prolungata degenza che richiede nuovi posti letto e per il personale addetto) ma anche, e non trascurabili, di costi: basti pensare che l’intervento per l’interruzione volontaria di gravidanza, fatto con il raschiamento, costa al sistema sanitario circa 1200 euro. Il farmaco ne costa solo 40. Ma il costo dell’aborto con il farmaco torna a salire di nuovo a 1200 euro se si obbliga la donna a tre giorni di ricovero. Un non senso, anche dal punto di vista della sanità pubblica. In tutti gli altri Paesi in cui è in uso da anni, il farmaco viene somministrato in day hospital: poi la donna va a casa e viene successivamente monitorata con una semplice ecografia, per documentare che l’espulsione stessa sia stata completa.
Barriere all'Accesso: Non Solo Legali
Molte persone credono che l’aborto sia o “legale” o “illegale” in un paese, ma la realtà non è così semplice. I quadri giuridici relativi all’interruzione di gravidanza sono complessi e ricchi di sfumature. Oltre alle barriere legali, molte persone sono soggette a vergogna, stigma sociale, giudizi negativi sulle circostanze che hanno portato alla gravidanza indesiderata o all’aborto stesso - tutto questo può ostacolare l’accesso alle cure. MSF supporta l’approccio autonomo alla salute sessuale e riproduttiva per diversi aspetti, inclusi i self-test per l’HIV e il cancro cervicale, la somministrazione autonoma di contraccettivi e l’aborto autogestito. Alcuni team di MSF hanno lavorato con operatori sanitari locali e educatori per assicurare l’accesso a cure sicure per l’aborto alle persone che vivono in aree remote evitando lunghi viaggi per raggiungere una struttura sanitaria.
L'Aborto Autogestito: Autonomia e Sicurezza
L’aborto autogestito può avvenire in tutti i contesti, anche dove l’aborto è legale e accessibile, e può essere l’opzione preferita per diverse ragioni, tra cui l’autonomia, la privacy e la confidenzialità. L’aborto autogestito è sicuro se la persona ha accesso a un’informazione precisa, medicine di qualità e supporto rispettoso durante tutta la durata del processo. È anche importante avere accesso a un medico o a una struttura sanitaria nei rari casi in cui si verifichino delle complicazioni. Le perplessità riguardo quello che viene talvolta definito, con un certo spregio, “aborto fai da te” sono spesso legate alla difficoltà ad accettare una procedura che, riconoscendo alla donna la capacità e la responsabilità di gestire una pratica medica - l’aborto - in prima persona, impone un cambiamento rivoluzionario nella relazione tra la donna e il personale sanitario. Questo riflette un più ampio diritto alla salute riproduttiva, che dal 1948, quando l’OMS diede una definizione di “salute” alla quale ancora oggi facciamo riferimento, è andato sempre più intrecciandosi con i diritti umani; è proprio in quest’ottica che il Parlamento Europeo, in una risoluzione del 7 luglio 2022, ha proposto di inserire il diritto all’aborto nella Carta dei diritti fondamentali dell’Unione europea.
Non Confondere: La Pillola del Giorno Dopo non è la Pillola Abortiva
È fondamentale distinguere la pillola abortiva dalla pillola del giorno dopo, poiché si tratta di farmaci completamente diversi con meccanismi d'azione e scopi differenti. La pillola del giorno dopo è utilizzata come contraccezione “di emergenza” entro le 72 ore successive a un rapporto sessuale. L’efficacia è massima quanto più l’assunzione è vicina al rapporto a rischio, idealmente entro le 24 ore, in cui agisce nel 95% dei casi. La prescrizione prevede una compressa al più presto dopo il rapporto a rischio, e una dopo 12 ore, oppure due compresse assunte insieme in un’unica dose. L’efficacia si riduce molto quando è assunta oltre questo tempo ideale.
Il principio attivo della pillola del giorno dopo è il “levonorgestrel“, un progestinico, presente anche in molte pillole contraccettive, impiegato però in un dosaggio circa 20-30 volte maggiore (750 microgrammi). A differenza della pillola abortiva, la pillola del giorno dopo ha lo scopo di prevenire la gravidanza, in caso di rapporto sessuale non protetto o di mancato funzionamento di un metodo anticoncezionale come il profilattico, bloccando l’ovulazione. Non influisce su una gravidanza già avviata, ma agisce impedendo che l'ovulo venga rilasciato o fecondato.

Prevenzione e Obiettivi Futuri
Detto questo, resta vero che l’obiettivo comune dovrebbe essere quello di ridurre a zero gli aborti, farmacologici o chirurgici, e che per raggiungere questo obiettivo, l’unico metodo veramente valido (castità a parte) è la contraccezione ormonale preventiva: pillola, cerotto o anello vaginale, o spirale intrauterina. Per prevenire gravidanze indesiderate è necessario ricorrere ad adeguati mezzi contraccettivi. La pillola abortiva e il mifepristone in essa contenuto non influiscono sulla fertilità della donna, rendendo possibile una futura gravidanza per chi lo desidera.
Nel 2021, dopo aver condotto una revisione del programma REMS (Risk Evaluation and Mitigation Strategy), la FDA ha stabilito, sulla base di una revisione della letteratura, la necessità di facilitare l’accesso al farmaco, permettendone la dispensazione anche in farmacie autorizzate. Il programma Mifepristone REMS è stato modificato il 3 gennaio 2023. Questo testimonia un orientamento globale verso una maggiore accessibilità e una minore burocrazia per l'aborto farmacologico, in linea con le raccomandazioni dell'OMS. L'ultima guida dell’OMS per un’assistenza clinica di qualità all’aborto (Clinical practice handbook for quality abortion care, WHO 2023) ribadisce l'importanza di fornire informazioni corrette e basate sull'evidenza scientifica, rafforzando la fiducia nella sicurezza delle procedure di aborto, in particolare quelle farmacologiche.
tags: #aborto #farmacologico #rischi