I villi coriali sono strutture fondamentali per lo sviluppo embrionale e fetale, rappresentando il tessuto che avvolge l’embrione e che, in seguito, darà luogo alla placenta. Queste delicate formazioni svolgono un ruolo vitale nello scambio di nutrienti, ossigeno e prodotti di scarto tra la madre e il feto. La loro integrità e funzionalità sono, pertanto, di "alto valore" per il mantenimento di una gravidanza sana e per il corretto sviluppo fetale. L'esame dei villi coriali, noto come villocentesi, è una procedura diagnostica prenatale che permette di analizzare il corredo genetico del feto e di individuare eventuali anomalie cromosomiche o malattie genetiche ereditarie. Tuttavia, i villi coriali possono essere anche al centro di patologie specifiche o di problematiche che possono compromettere l'esito della gravidanza, inclusa la possibilità di aborto spontaneo, come dimostrano alcune osservazioni cliniche che evidenziano fenomeni ipossici o trombosi vasali a carico di queste strutture. Comprendere la loro natura, le metodologie diagnostiche a essi associate, i rischi e le patologie correlate è essenziale per la gestione della salute materno-fetale.
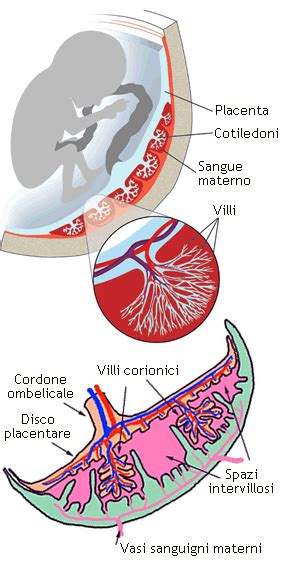
I Villi Coriali: Anatomia e Funzione nello Sviluppo Fetale
Sin dalle prime fasi dello sviluppo embrionale, il trofoblasto è una struttura presente che circonda la blastocisti, destinata a diventare il futuro embrione. L'attività del trofoblasto è cruciale per l'annidamento della cellula uovo fecondata nella mucosa uterina: esso infiltra l'epitelio e lo stroma dell'endometrio, creando un varco attraverso il quale la blastocisti può penetrare. Da questo trofoblasto si sviluppano i villi coriali, piccole estroflessioni digitiformi che aumentano esponenzialmente la superficie di contatto tra l'embrione e la parete uterina, massimizzando gli scambi tra madre e feto. Le cellule di tale tessuto, in particolare le cellule trofoblastiche, possiedono un alto indice di crescita mitotica, caratteristica che le rende particolarmente adatte per studi citogenetici in laboratorio. Questo tessuto embrionale, quindi, è il precursore della placenta e la sua salute è intimamente legata alla vitalità del feto.
La placenta: il suo sviluppo e la sua funzione
La Villocentesi: Una Finestra Diagnostica sul Feto
Che cos'è e Come si Esegue
Il prelievo dei villi coriali, o villocentesi, è una procedura diagnostica invasiva che consente di ottenere un campione di tessuto placentare in via di sviluppo per l'analisi genetica. Storicamente, questa tecnica ha radici profonde: fu eseguita per la prima volta nel 1966 da Alvarez per via transaddominale per la diagnosi di mola idatiforme. Successivamente, nel 1968, Hahnemann utilizzò il prelievo dei villi coriali per la diagnosi prenatale, segnando un passo fondamentale nella medicina fetale. Negli anni '80, l'introduzione della guida ultrasonica per il prelievo transcervicale apportò notevoli vantaggi, sebbene il rischio di infezione intrauterina rimanesse elevato. Con il tempo, la tecnica transaddominale è diventata quella più diffusa e preferita per la sua maggiore sicurezza.
La procedura più comune è il prelievo transaddominale. L'operatore, dopo aver determinato con l'ecografia l'epoca gestazionale della gravidanza e la posizione dell'impianto dell'embrione, disinfetta accuratamente la cute addominale, dall’ombelico al pube. Per rendere insensibile il punto in cui sarà inserito l'ago, può essere utilizzato un anestetico locale, sebbene non tutti i protocolli lo prevedano. Sotto diretto e attento controllo ecografico continuo, con un ecografo real-time equipaggiato con una sonda 'convex', si inserisce un ago lungo e sottile attraverso la parete addominale materna fino a raggiungere l'interno dell'utero, specificamente il margine del chorion. Con una siringa, viene aspirata una piccola quantità (20-100 mg) di tessuto coriale. Tutta la procedura viene seguita direttamente sullo schermo ecografico in "tempo reale", garantendo precisione e minimizzando i rischi. La sensazione al momento dell'inserzione dell'ago è spesso descritta come simile a quella di un'iniezione intramuscolare e, durante l'esame, si avverte la presenza dell'ago, ma la maggior parte delle donne la descrive come fastidiosa più che dolorosa.
Un metodo alternativo è il prelievo transcervicale, che comporta l'utilizzo di uno strumento (speculum) per allargare le pareti della vagina e visualizzare il collo dell'utero. Attraverso il collo dell'utero, viene fatto passare un catetere di polietilene con un mandrino di alluminio o una pinza da biopsia rigida per prelevare il campione. Il fastidio della villocentesi effettuata per via trans-cervicale è simile a quello provato in occasione del prelievo per il pap-test.
Al termine del prelievo, il battito cardiaco del feto è ricontrollato con l'ecografia. Generalmente, la donna è tenuta in osservazione per circa un'ora, soprattutto per controllare la comparsa di eventuali perdite di sangue, e poi può tornare a casa. L'epoca ideale per eseguire la villocentesi è tra la 10^ e la 13^ settimana di gestazione, con un periodo ottimale tra la 11^ e la 12^ settimana, come raccomandato da Organismi Scientifici internazionali (ad esempio Organizzazione Mondiale della Sanità - OMS; Fetal Medicine Foundation - FMF) e dalle Società Scientifiche italiane (ad esempio Società Italiana di Ecografia Ostetrica e Ginecologica - SIEOG). Eseguire il prelievo prima di tali periodi può comportare maggiori rischi per il feto.
Indicazioni per l'Esame dei Villi Coriali
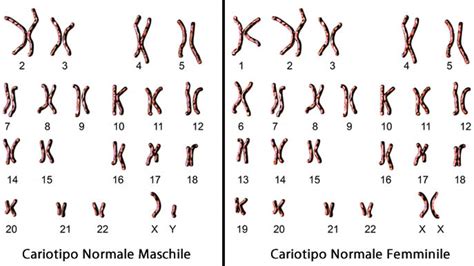
L'esame dei villi coriali viene effettuato per esaminare il cariotipo fetale, al fine di evidenziare la presenza di eventuali anomalie cromosomiche, o per la diagnosi di eventuali malattie genetiche ereditarie. Poiché non è possibile prelevare una grossa quantità di tessuto coriale, vengono effettuati esami specifici in base al motivo per cui si esegue il prelievo.
Le indicazioni principali includono:
- Studio del cariotipo fetale: L'indicazione più frequente è lo studio del cariotipo fetale, il quale fornisce informazioni circa il numero e la struttura dei cromosomi del feto, permettendo di escludere o diagnosticare anomalie cromosomiche come la sindrome di Down (trisomia 21), la sindrome di Edwards (trisomia 18) o la sindrome di Patau (trisomia 13), oltre ad altre aberrazioni numeriche o strutturali.
- Diagnosi di patologie genetiche: Utilizzando l'analisi del DNA, è possibile valutare patologie genetiche specifiche per le quali esiste un rischio familiare, come ad esempio la beta-talassemia o la fibrosi cistica. La diagnosi prenatale molecolare (villocentesi genetica) consiste nell'effettuare nel feto, oltre ad un tradizionale studio citogenetico, anche una ricerca, mediante analisi del DNA, delle mutazioni geniche associate alle malattie genetiche più frequenti e più gravi.
- Malformazioni fetali rilevate all'esame ecografico: In presenza di anomalie strutturali riscontrate durante l'ecografia di routine, la villocentesi può aiutare a identificarne la causa genetica sottostante.
- Età materna avanzata: Donne in gravidanza oltre una certa età (generalmente sopra i 35 anni) hanno un rischio statisticamente più elevato di avere un feto con anomalie cromosomiche.
- Precedenti familiari o gravidanze con anomalie: Coppie con storia di figli affetti da patologie genetiche o cromosomiche, o con portatori sani di tali condizioni, possono essere indirizzate alla villocentesi.
Dal punto di vista psicologico, l'esclusione della presenza di anomalie cromosomiche nel corredo genetico fetale libera la donna da stati d'ansia, consentendole di vivere la gravidanza con maggiore serenità. È fondamentale, tuttavia, ricordare che non si deve ricorrere a tali tecniche diagnostiche se non lo si desidera.
Risultati e Precisione Diagnostica
Dopo il prelievo, le cellule trofoblastiche vengono poste in un appropriato terreno di coltura e fatte crescere in vitro. Le colture long-term sono spesso molto rapide (soli 5-7 giorni), un periodo inferiore rispetto alle colture degli amniociti. Per lo studio del cariotipo fetale, il risultato è disponibile dopo circa 3 settimane; per lo studio del DNA, dopo circa 2 settimane. È possibile effettuare un Test Rapido per i cromosomi 13, 18 e 21 utilizzando tecniche di valutazione del DNA come la QF-PCR e/o la FISH, che non richiedono la coltura delle cellule e forniscono risultati più rapidamente. L'esito del test non viene comunicato telefonicamente.
Per quanto riguarda lo studio del cariotipo fetale, l'errore diagnostico è molto raro. Tuttavia, esiste una possibilità di discrepanza tra il cariotipo delle cellule dei villi coriali e il cariotipo fetale vero e proprio. Recenti studi di comparazione con l'amniocentesi hanno mostrato una discordanza del 2,1%, di cui l'1,2% costituito da mosaicismi.
È necessario distinguere tra diversi tipi di "errori" o complessità:
- Mosaicismo: Si tratta della presenza di due linee cellulari con differente assetto cromosomico all'interno dello stesso individuo. Le cellule dei villi coriali presentano la caratteristica di essere portatrici di mosaicismi veri e propri che poi, al controllo, non sono presenti nei feti. Tale mosaicismo viene riscontrato nell'1% dei campioni prelevati. In caso di mosaicismo, la cromosomopatia potrebbe coinvolgere il feto o essere confinata solamente agli annessi extra-embrionari. Per chiarirne il significato clinico, occorre estendere l'indagine ad altri tessuti fetali (es. liquido amniotico o sangue).
- Pseudomosaicismi e aberrazioni "in vitro": La maggior parte delle aberrazioni cromosomiche riscontrate nelle villocentesi sono da riferirsi a pseudomosaicismi. Con tale termine si intende la presenza di un cromosoma extranumerario presente solo nei villi ma del tutto assente nel feto. Questi, ovviamente, non hanno significato clinico. Il genetista esperto, per stabilire che si tratti di tale artefatto, si basa essenzialmente su due considerazioni: la cellula aberrante è solitamente unica in un allestimento diretto o l'alterazione interessa un unico clone di crescita in coltura; e spesso si tratta di mosaicismi non compatibili con la vita, da considerare errori generatisi "in vitro" nella coltura (es. tetraploidie). Il problema può sorgere di fronte a un'anomalia possibile come la trisomia.
- Falsi positivi e falsi negativi: I falsi positivi (l'incidenza riportata in ampie casistiche è 1%) sono segnalati soprattutto quando viene utilizzata la sola tecnica diretta e sono controllabili sulla coltura o, eventualmente, sul liquido amniotico nel secondo trimestre. Attualmente, la sensibilità e l'esperienza dei genetisti hanno permesso di ridurre notevolmente falsi positivi e falsi negativi.
È importante ricordare che con il prelievo dei villi coriali si valutano le specifiche patologie ricercate: tuttavia, non si può escludere che il feto presenti ritardo mentale e/o difetti congeniti non ricercati o non evidenziabili con le analisi effettuate.
Rischi e Complicazioni della Villocentesi
Il prelievo dei villi coriali viene eseguito da oltre 20 anni e comporta rischi molto bassi per la donna, non superiori a quelli di un piccolo intervento chirurgico. Tuttavia, come ogni procedura invasiva, presenta delle potenziali complicanze.
Rischio di Aborto Spontaneo
La complicanza più frequentemente osservata dopo la villocentesi è l'abortività. Il rischio aggiuntivo di aborto conseguente al prelievo di villi coriali (sommato al rischio di aborto spontaneo che ogni gravidanza comporta) è complessivamente stimato a circa l'1%, tra i più bassi descritti in letteratura. Diversi studi suggeriscono che questo rischio sia più alto per la villocentesi eseguita per via transcervicale rispetto a quella transaddominale, che avrebbe, invece, un rischio sovrapponibile a quello dell'amniocentesi. Globalmente, sulla base delle prove ad oggi disponibili, il rischio di aborto spontaneo aggiuntivo è considerato compreso tra l'1-2%. Il prelievo dei villi coriali aumenta dell'1-3/1000 il rischio di perdita fetale rispetto a quello naturale di qualsiasi gravidanza. Di tale percentuale si deve tener conto quando si valuta il rischio/beneficio della procedura diagnostica.

Altri Rischi per la Madre e il Feto
- Perdite ematiche e contrazioni uterine: Nei giorni successivi al prelievo, in alcuni casi, possono manifestarsi perdite ematiche vaginali e/o, più frequentemente, contrazioni uterine. Il rischio di rottura delle membrane amniocoriali dopo amniocentesi è all'incirca dell'1/1000, e non vi sono dati a favore di una profilassi antibiotica o di una terapia tocolitica (rivolta a contrastare le contrazioni uterine) da utilizzare routinariamente in preparazione di una biopsia dei villi coriali.
- Infezioni: Esiste un rischio di infezioni intrauterine con febbre. Si è segnalata la possibilità di portare al feto infezioni materne, anche per via transaddominale. Le complicanze infettive sono rare, più frequenti dopo i prelievi transcervicali che richiedono più di un tentativo. Non vi sono indicazioni ad effettuare uno screening infettivologico pre-villocentesi. Nelle gestanti HIV positive non vi sono prove che la villocentesi aumenti il rischio di trasmissione del virus dalla mamma al feto, specie se il prelievo viene eseguito mentre è in atto una terapia adeguata con farmaci antiretrovirali. Giorlandino e collaboratori hanno segnalato su "The Lancet" che il prelievo dei villi coriali rappresenta una metodica estremamente rischiosa ai fini di una eventuale trasmissione diretta, in senso materno-fetale, di infezioni.
- Danni fetali da epoca precoce: Negli ultimi anni si è osservata la possibilità di indurre eventi malconformativi al feto a seguito di procedure eseguite in epoche troppo precoci di gravidanza. La prima segnalazione risale al 1991, da parte del Radcliffe Maternity Hospital, riferita a 4 casi di ipoplasia oro-mandibolare e focomelia su 289 gravidanze sottoposte a prelievo dei villi coriali tra il 50° e il 66° giorno di gravidanza. Tale incidenza, pari all'1,7%, era sensibilmente superiore a quella riportata dal Registro Europeo delle Anomalie Congenite e dei Gemelli. Nello stesso anno, anche Mastroiacovo riportava, da un attento studio multicentrico, un aumento della percentuale di anomalie degli arti. Questa associazione non è stata però confermata in numerosi altri studi. Al momento attuale, non vi è una assoluta univocità di vedute in tal senso. Le segnalazioni si riferiscono tutte ad anomalie insorte in gravidanze in cui la villocentesi fu eseguita prima della 7^-8^ settimana di gravidanza. In considerazione della contraddittorietà dei dati oggi disponibili, appare comunque prudente astenersi dalla villocentesi in epoche precoci rispetto alla 10^ settimana. Il prelievo dei villi coriali eseguito prima della 10a settimana di gestazione può associarsi ad un aumento del rischio di provocare lesioni degli arti del feto. Se il prelievo è effettuato dopo 10 settimane compiute di età gestazionale, come viene raccomandato, non esistono rischi di danni feto-neonatali specifici legati alla procedura.
- Rischio di parto pretermine: È stato segnalato un aumento del rischio di parto pretermine, sebbene non sia differente da quello dell'amniocentesi nelle gravidanze con un solo feto.
- Isoimmunizzazione Rh: Nelle gestanti con gruppo sanguigno Rh negativo e con partner Rh positivo, è necessario effettuare, dopo la villocentesi, la profilassi anti-D mediante somministrazione di immunoglobuline specifiche al fine di ridurre il rischio di isoimmunizzazione Rh, una patologia che può avere conseguenze gravi per il feto/neonato. Nelle donne già immunizzate, l'esecuzione della biopsia dei villi coriali è controindicata.
È bene che la villocentesi sia eseguita da uno specialista con specifica esperienza, in quanto l'esperienza dell'operatore influenza il rischio aggiuntivo di aborto spontaneo.
La Villocentesi nelle Gravidanze Multiple
La villocentesi nelle gravidanze gemellari è un'evenienza alquanto infrequente, ma non rarissima. Il ricorso a questa procedura, in questi casi, la si effettua per la diagnosi prenatale di malattie genetiche, nel caso in cui vi sia a priori un elevato rischio specifico.
Prima di eseguire il prelievo, è necessario effettuare una valutazione del numero delle placente e dei sacchi amniotici. Si tratta di un aspetto estremamente importante perché, di regola, i gemelli che hanno una sola placenta e che possono essere contenuti nello stesso sacco amniotico o in due sacchi differenti (gemelli monocoriali), sono geneticamente identici. Al contrario, i gemelli che hanno due placente e che sono contenuti in due sacchi amniotici differenti (gemelli bicoriali) hanno ereditato dai genitori un corredo genetico differente, né più né meno come succede per i fratelli che non sono gemelli.
- Gravidanze gemellari bicoriali: È necessario ottenere materiale genetico da entrambi i gemelli proprio perché il loro corredo genetico è differente. Tra le diverse tecniche riportate in letteratura, la più diffusa e meno rischiosa consiste nell'effettuare due prelievi distinti e consecutivi, con introduzione di due aghi distinti l'uno dopo l'altro sotto controllo ecografico continuo.
- Gravidanze gemellari monocoriali: Si procederà al campionamento e al prelievo da un solo sacco amniotico, quando la diagnosi di monocorionicità sarà definitivamente accertata, in assenza di anomalie morfologiche di uno o entrambi i feti e quando la crescita fetale non sia discordante. Nel caso di anomalie ecografiche di uno o di entrambi i feti, in presenza di due sacchi amniotici differenti si procederà al prelievo in entrambi i sacchi, per escludere l'eventualità di mosaicismi.
Quanto al rischio di perdite fetali e di parto pretermine, questo non è differente da quello dell'amniocentesi nelle gravidanze con un solo feto.
Patologie dei Villi Coriali: Dalla Mola Vescicolare alle Problematiche dell'Aborto Ricorrente
I villi coriali, con il loro "alto valore" biologico, possono essere affetti da patologie o condizioni che ne compromettono la funzionalità, portando a esiti negativi della gravidanza, incluso l'aborto.
La Mola Vescicolare (Gravidanza Molare)
La mola vescicolare è una malattia trofoblastica gestazionale di natura benigna. Il termine "Mola" è un termine latino che significa "massa", mentre "vescicolare" indica l'alterazione dei villi coriali, strutture che costituiscono la parte fetale della placenta. Questi vanno incontro, in particolare, ad una trasformazione in vescicole (cisti), che la mola idatiforme. Questa condizione è dovuta a un difetto della fecondazione, nella quale si assiste alla degenerazione dei villi coriali in vescicole. Le esatte cause alla base della mola vescicolare non sono ancora del tutto note. Per ragioni ancora sconosciute, l'incidenza è molto elevata nei Paesi asiatici (1/200 gravidanze).
Il processo patologico è sostenuto da un'iperplasia del trofoblasto, a cui si associa una degenerazione dei villi coriali. Quest'ultime strutture vanno incontro, in particolare, ad un rigonfiamento e alla trasformazione in vescicole piene di liquido. La mola vescicolare è asintomatica in circa il 40% dei casi. Quando si staccano parti della mola vescicolare, possono fuoriuscire dalla vagina frammenti tissutali simili a grappoli d'uva. Frequentemente, la patologia è identificata quando si verifica un'interruzione della gravidanza nel primo trimestre, in presenza di emorragia e dolore pelvico. Il test di gravidanza risulta positivo, ma non si individuano toni cardiaci o movimenti fetali e l'utero è più grande del normale. Per assicurarsi che si tratti di una mola vescicolare, il medico può eseguire un'ecografia pelvica.
Il trattamento prevede lo svuotamento della cavità uterina mediante isterosuzione o curettage. Lo svuotamento dell'utero deve essere eseguito il prima possibile, per il rischio di complicazioni che aumenta con l'età gestazionale. Con il trattamento adeguato e tempestivo, la prognosi è eccellente: molte donne con mola vescicolare vanno incontro alla guarigione e possono intraprendere nuovamente con successo una gravidanza, senza incorrere nel rischio di complicanze, aborto o figli con difetti congeniti. Solo nell'1% dei casi, con una pregressa mola idatiforme, se ne sviluppa un'altra. Alle donne che sono state sottoposte all'asportazione di una mola vescicolare viene consigliato di non avere gravidanze per sei mesi o un anno.
Villi Coriali e Aborto Ricorrente: Ipossia, Trombosi e Coagulazione
Oltre alle anomalie cromosomiche e alle patologie strutturali come la mola, i villi coriali possono essere direttamente implicati nelle cause di aborto spontaneo, soprattutto in casi di poliabortività. Un referto istologico, come quello descritto dall'esperienza di una paziente, che diagnostica "Decidua gravidica con estesi fenomeni emorragici e trombosi vasali. Villi coriali del I trimestre con fenomeni ipossici (A1-4)", pone l'attenzione sulla possibilità che la trombosi placentare abbia causato l'aborto.
In tali situazioni, i fenomeni ipossici (mancanza di ossigeno) a carico dei villi coriali suggeriscono una compromissione della loro funzione di scambio. Se i villi coriali non riescono a nutrirsi sufficientemente o a scambiare gas e nutrienti in modo efficace, l'embrione non può svilupparsi correttamente. L'insufficiente numero dei villi coriali, o la loro funzionalità compromessa, può essere una causa diretta di aborto, non consentendo all'embrione di nutrirsi adeguatamente.
La presenza di trombosi vasali, ovvero la formazione di coaguli di sangue nei vasi, all'interno dei villi o nella decidua, può ostacolare il flusso sanguigno e, di conseguenza, l'apporto di ossigeno e nutrienti al feto. Questa condizione è un meccanismo ben riconosciuto per l'aborto spontaneo. La discussione in ambito medico su se i trombi siano la causa o la conseguenza dell'aborto è complessa: alcuni specialisti ritengono che i trombi nei villi si formino solo se sono la causa, mentre altri suggeriscono che possano essere una conseguenza di eventi abortivi già in corso. Tuttavia, la loro presenza è un segnale di allarme significativo.
In un contesto di poliabortività (due o più aborti spontanei consecutivi), è fondamentale indagare a fondo le possibili cause. L'aspirinetta, un antiaggregante piastrinico, è una terapia comune per prevenire la trombosi, ma non sempre è sufficiente. Le cause della poliabortività possono essere varie e complesse, includendo:
- Problemi tiroidei: Come la Tiroide di Hashimoto, che può influenzare la fertilità e la salute della gravidanza.
- Mutazioni genetiche: Come la mutazione Mthfr in eterozigote, che può influenzare il metabolismo dell'acido folico e aumentare il rischio di trombosi.
- Problemi immunologici: Come gli Ana positivi o anticorpi tiroidei attivi, che possono scatenare risposte autoimmuni contro la gravidanza.
- Sindromi antifosfolipidi: Queste sindromi sono tra le poche cause certe di aborto ricorrente e sono caratterizzate dalla presenza di anticorpi che aumentano il rischio di trombosi.
Gestione e Prevenzione nell'Aborto Ricorrente
Di fronte a casi di poliabortività con evidenze di problemi ai villi coriali o di disturbi della coagulazione, un approccio multidisciplinare è cruciale. La terapia può includere:
- Eutirox: Per la gestione di problemi tiroidei.
- Cardioaspirina: Generalmente prescritta già prima della gravidanza in donne a rischio di trombofilia.
- Eparina: Un anticoagulante, spesso utilizzato a test di gravidanza positivo per contrastare gli effetti di anticorpi come gli Ana o altre condizioni trombofiliche.
- Progesterone: Un ormone fondamentale per il mantenimento della gravidanza, anch'esso prescritto a test positivo.
- Prefolic e Vitamine del gruppo B: Specie per chi ha mutazioni come la Mthfr, per assicurare un adeguato metabolismo dell'acido folico.
È imperativo che le donne con storia di aborti ricorrenti o con referti istologici che indicano problemi ai villi coriali si rivolgano a un esperto o a un centro specializzato in poliabortività, poiché una singola terapia come l'aspirinetta potrebbe non essere sufficiente. Un medico specializzato potrà analizzare il quadro clinico completo e suggerire il percorso diagnostico e terapeutico più appropriato.
La placenta: il suo sviluppo e la sua funzione
Considerazioni Etiche e Diritti del Paziente
La decisione di sottoporsi a procedure diagnostiche prenatali come la villocentesi è profondamente personale. È necessario ricordare che non si deve ricorrere a tali tecniche diagnostiche se non lo si vuole. Il consenso informato è un pilastro fondamentale: il paziente ha il diritto di ritirare il proprio consenso in qualsiasi momento, e ha anche il diritto di aggiornare i propri dati, il diritto all'oblio, e il diritto di limitare il trattamento e il trasferimento dei propri dati personali. Inoltre, il paziente ha il diritto di sporgere reclamo alle autorità competenti, se pensa che il trattamento dei suoi dati violi la legge. L'amministratore dei dati personali, in questo contesto, è Docplanner Italy srl, con sede legale a Piazzale delle Belle Arti n. 2, CAP 00196, Roma, Partita IVA e Codice Fiscale 09244850963.